Кардит у новорожденных — серьезное заболевание, требующее внимательного отношения родителей и медицинских специалистов. В статье рассмотрим, что такое кардит, его код по МКБ 10, классификацию, причины и симптомы. Также представим клинические рекомендации и схемы лечения, которые помогут в борьбе с недугом. Понимание последствий, прогноза и мер профилактики позволит родителям своевременно реагировать на тревожные симптомы и обеспечивать детям необходимую медицинскую помощь.
Кардит у детей: общее описание
Кардит может быть выявлен у людей разных возрастных категорий и социальных слоев. Чаще всего это заболевание затрагивает новорожденных и детей раннего возраста. Существуют различные формы этой патологии, такие как эпикардит, миокардит, эндокардит и перикардит. Также возможно одновременное воспаление всех оболочек сердца.
Кардит у новорожденных представляет собой воспаление сердечной мышцы, которое может быть вызвано инфекциями, аутоиммунными процессами или другими факторами. Врачи подчеркивают, что это заболевание может привести к серьезным осложнениям, таким как сердечная недостаточность или аритмия. Раннее выявление и лечение кардита крайне важны для предотвращения долгосрочных последствий.
Лечение обычно включает в себя применение противовоспалительных препаратов, антибиотиков и, в некоторых случаях, кортикостероидов. Врачи рекомендуют регулярные обследования и мониторинг состояния ребенка, чтобы своевременно корректировать терапию. Профилактика инфекций и поддержание общего здоровья новорожденного также играют ключевую роль в снижении риска развития кардита. Важно, чтобы родители были внимательны к симптомам, таким как одышка, слабость или изменение цвета кожи, и незамедлительно обращались за медицинской помощью.

Причины
Причины неревматических кардитов весьма разнообразны. Главным фактором, способствующим развитию этого заболевания, является инфекция (см. таблицу).
| Тип кардита | Возбудитель (причина) |
| Вирусный | Вирусы гриппа, полиомиелита, краснухи, ветряной оспы, аденовирус, энтеровирус, вирус герпеса, Коксаки, эховирусы |
| Бактериальный | Золотистый стафилококк, стрептококк, возбудитель брюшного тифа, коринебактерии, вызывающие дифтерию |
| Грибковый | Кандида и аспергиллы |
| Паразитарный | Токсоплазмы, гистоплазмы, шистосомы |
Обратите внимание!
У детей вирусный кардит встречается значительно чаще, чем бактериальный, что связано с высокой распространенностью острых респираторных вирусных инфекций.
Кроме того, нередко диагностируется аллергический кардит, который может быть вызван длительным приемом определенных медикаментов, вакцинацией или введением сывороток. В некоторых случаях установить причину заболевания не удается. Это может быть связано с генетической предрасположенностью, условиями жизни и другими факторами.
Развитие кардита также могут спровоцировать следующие обстоятельства:
- продолжительное пребывание в стрессовых ситуациях;
- сильное переохлаждение;
- значительное снижение иммунной защиты организма;
- интоксикация, высокая чувствительность к аллергенам и токсинам;
- чрезмерные физические нагрузки;
- операции на сердце.
Ревматический кардит может развиться на фоне любого заболевания соединительной ткани. Эти заболевания, в свою очередь, часто являются осложнением перенесенной стрептококковой инфекции глотки (острой ангины или хронического тонзиллита). Однако инфекция вызывает ревматическую лихорадку лишь у 3% людей, обладающих наследственной предрасположенностью к этому состоянию.
| Аспект | Описание | Лечение и прогноз |
|---|---|---|
| Что такое кардит? | Воспаление сердечной мышцы (миокарда) у новорожденных. Может быть вызвано инфекциями (вирусы, бактерии), аутоиммунными процессами или токсинами. | Зависит от причины и тяжести. Включает противовирусные/антибактериальные препараты, противовоспалительные средства, поддерживающую терапию. Прогноз вариабелен. |
| Причины возникновения | Инфекционные: Вирусы (Коксаки, аденовирусы, цитомегаловирус, краснуха, герпес), бактерии (стрептококки, стафилококки), грибы, паразиты. Неинфекционные: Аутоиммунные заболевания (системная красная волчанка у матери), токсины, некоторые лекарства. |
Устранение основной причины (если возможно). |
| Симптомы | Неспецифические: Вялость, отказ от еды, бледность, одышка, учащенное сердцебиение, низкое артериальное давление, увеличение печени, отеки. Специфические: Шумы в сердце, аритмии, кардиомегалия (увеличение сердца на рентгене). |
Ранняя диагностика и начало лечения критически важны для улучшения исхода. |
| Чем опасен? | Острая сердечная недостаточность: Сердце не может эффективно перекачивать кровь. Аритмии: Нарушения сердечного ритма, которые могут быть жизнеугрожающими. Кардиомиопатия: Хроническое повреждение сердечной мышцы, приводящее к ее ослаблению. Летальный исход: В тяжелых случаях, особенно при отсутствии своевременного лечения. |
Интенсивная терапия, мониторинг жизненно важных функций. В некоторых случаях может потребоваться трансплантация сердца. |
| Диагностика | Клинический осмотр: Оценка симптомов. Лабораторные анализы: Общий и биохимический анализ крови, маркеры воспаления, вирусные/бактериальные тесты. Инструментальные исследования: ЭКГ, ЭхоКГ (УЗИ сердца), рентген грудной клетки, МРТ сердца (в некоторых случаях). Биопсия миокарда: «Золотой стандарт» для подтверждения диагноза, но инвазивна и не всегда выполняется. |
Комплексный подход для точной постановки диагноза. |
| Лечение | Поддерживающая терапия: Кислородотерапия, поддержание водно-электролитного баланса, контроль температуры. Медикаментозное: Противовирусные/антибактериальные препараты (при инфекционной этиологии), иммуноглобулины, кортикостероиды (при аутоиммунных процессах), диуретики, инотропные препараты (для поддержания функции сердца), антиаритмические средства. Хирургическое: В редких случаях, при тяжелой сердечной недостаточности, может рассматриваться трансплантация сердца. |
Длительное наблюдение у кардиолога после выписки. |
| Прогноз | Зависит от причины, тяжести заболевания, своевременности диагностики и лечения. Может быть от полного выздоровления до развития хронической сердечной недостаточности или летального исхода. | Регулярные контрольные обследования и соблюдение рекомендаций врача. |
Симптоматика
Дебют кардита зачастую сопровождается общими симптомами, которые могут встречаться при различных заболеваниях, что затрудняет процесс диагностики. Наиболее заметные проявления включают:
- общую слабость;
- снижение аппетита;
- ухудшение способности к концентрации;
- повышенную раздражительность.
Тошнота и рвота иногда рассматриваются как признаки проблем с желудочно-кишечным трактом. При вирусной форме заболевания могут возникать боли в области сердца, бледность кожи, одышка и учащенное сердцебиение.
Диагностика бактериального кардита представляет собой сложную задачу, так как он часто развивается одновременно или после инфекционных заболеваний. У пациента могут наблюдаться высокая температура, озноб, потливость и учащенный пульс. Анализы крови показывают повышенное количество лейкоцитов. С ухудшением состояния могут добавляться отеки, головные и суставные боли, а также головокружение.
Кардит у новорожденных имеет свои особенности. В течение первых шести месяцев жизни у ребенка могут проявляться:
- низкая масса тела и отсутствие аппетита;
- повышенное потоотделение;
- беспокойство и плохой сон;
- посинение области носогубного треугольника;
- увеличение печени и селезенки;
- «сердечный горб» – заметное выпячивание в левой части грудной клетки.
Границы сердца расширяются, возникают систолические шумы, серьезные нарушения сердечной деятельности, тахикардия, цианоз, хрипы при дыхании и выраженная одышка. По мере прогрессирования заболевания симптомы усиливаются, и в краткие сроки могут появиться признаки сердечной недостаточности.

Классификация
В зависимости от причин возникновения выделяют две основные формы кардита:
- Ревматический. Ревматизм представляет собой аутоиммунное заболевание сердца, которое является главной причиной развития ревматического кардита. Обычно воспалению подвергаются все оболочки сердца, однако в первую очередь страдает миокард. Признаки сердечных нарушений часто становятся симптомами ревматизма, что позволяет утверждать, что воспаление сердечных слоев возникает в результате ревматических процессов.
- Неревматический. Инфекционный агент проникает в сердце с кровотоком. Размножаясь, он вызывает воспаление оболочек органа и острую интоксикацию. Пораженные ткани становятся плотнее, образуется рубцовая ткань.
Наиболее часто диагноз ревмокардит у детей ставится после перенесенных заболеваний, таких как грипп, ОРВИ, краснуха или ветряная оспа.
Кардит может быть как приобретенным, так и врожденным. Врожденный кардит у детей диагностируется сразу после рождения. У новорожденных заболевание может развиваться еще в утробе матери, если она во время беременности перенесла вирусную или бактериальную инфекцию. Ребенок выглядит беспокойным и бледным, имеет слабый сосательный рефлекс и недостаток массы тела. Ранний внутриутробный кардит характеризуется разрастанием фиброзной ткани в миокарде без выраженных воспалительных признаков. Возможны пороки сердца. Поздние кардиты проявляются классическими симптомами воспаления без разрастания соединительной ткани.
Внимание!
В зависимости от сложности и продолжительности лечения, патологию классифицируют на острую (до 3 месяцев), подострую (до 18 месяцев) и хроническую (более 18 месяцев).
Приобретенные кардиты у детей возникают в результате заражения вирусами, бактериями или ревматической атаки. Этот тип заболевания чаще наблюдается у детей дошкольного и школьного возраста.
По течению болезни кардит может быть легкой, средней и тяжелой степени, что зависит от площади поражения сердечных оболочек и выраженности патологических изменений. Кроме того, кардит классифицируется по МКБ10 в зависимости от формы проявления сердечной недостаточности:
- левожелудочковая (I, IIA, IIB и III степени);
- правожелудочковая (I, IIA, IIB и III степени);
- тотальная.
Возможные исходы включают переход острого кардита в хроническую форму, развитие осложнений или летальный исход. Болезнь может протекать как без последствий, так и с серьезными осложнениями.

Основы диагностики
Подтвердить или опровергнуть диагноз можно исключительно с использованием лабораторных и инструментальных методов диагностики, так как специфические симптомы данного заболевания отсутствуют. В первую очередь врач проведет сбор анамнеза и выслушает жалобы пациента. Затем будут назначены следующие исследования:
- Клинический анализ крови и мочи. Повышенное количество лейкоцитов и скорость оседания эритроцитов (СОЭ) в крови указывают на наличие воспалительного процесса. При выраженной интоксикации в моче могут обнаруживаться белок и лейкоциты.
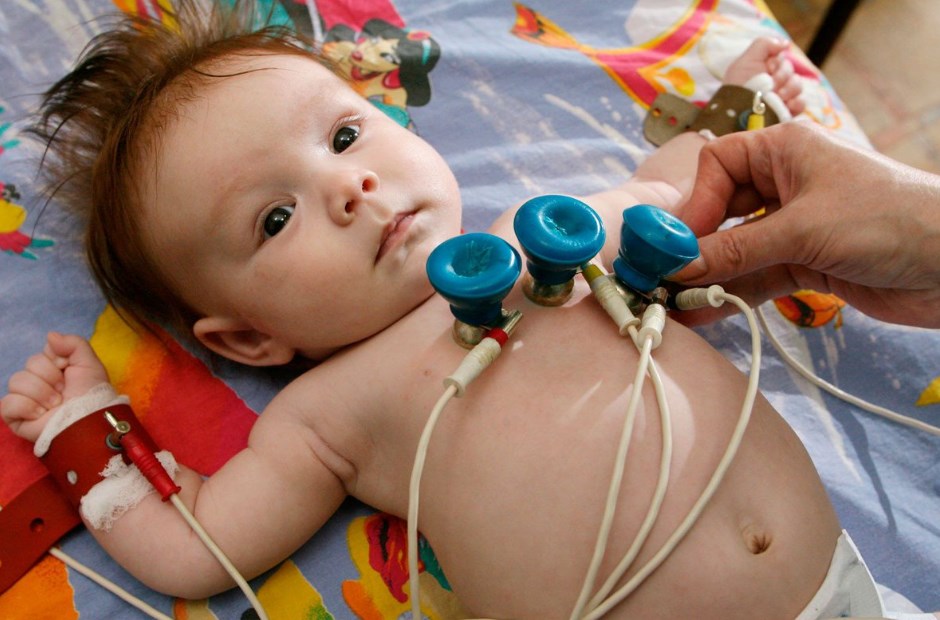
- Электрокардиография (ЭКГ). Этот метод позволяет выявить нарушения в работе сердца. Наиболее часто фиксируются аритмия, гипертрофия левых желудочков и атриовентрикулярная блокада.
- Рентгенография. Неинвазивный метод, который дает возможность детально оценить размеры сердца и выявить ранние изменения в миокарде.
- Ангиокардиография. Рентгенологическое исследование, позволяющее визуализировать сердечные камеры, а также грудные вены и артерии. Этот метод помогает определить характер и локализацию порока сердца, а также нарушения кровообращения.
- Ультразвуковое исследование (УЗИ). С помощью звуковых волн создается точное изображение сердца на экране компьютера, что позволяет изучить анатомические и патологические особенности как самого органа, так и окружающих его структур.
- Катетеризация полостей сердца. Процедура выполняется через пункцию и чрескожное введение катетера в сосуд — периферическую вену для правых отделов сердца или артерию для левых отделов. Зондирование позволяет исследовать полости сердца и близлежащие крупные сосуды, а также оценить их размеры и расположение.
Дополнительно могут быть назначены микробиологические исследования, комплексный анализ, включая иммунограмму, а также УЗИ органов брюшной полости.
Тактика лечения
Первоначальной диагностикой занимается педиатр или терапевт (для взрослых). Если возникает подозрение на кардит, пациента направляют к кардиологу, который разрабатывает план лечения. В случае вирусной природы заболевания к процессу подключается инфекционист. Эффективность терапии достигается только при комплексном подходе, когда пациенту назначают несколько медикаментов.
Важно!
Острый кардит у детей и взрослых требует лечения в стационаре под внимательным контролем врача. В период ремиссии лечение может проводиться в домашних условиях.
В терапию могут входить следующие группы лекарственных средств:
- сердечные гликозиды – Коргликон, Строфантин;
- нестероидные противовоспалительные препараты (НПВП) – Нурофен, Ибупрофен, Нимесил;
- диуретики (мочегонные средства) – Верошпирон, Триампур;
- антигистаминные средства – Супрастин, Цитрин, Тавегил;
- иммуномодуляторы – Полиоксидоний, Деринат.
При тяжелом течении с признаками сердечной недостаточности могут назначаться глюкокортикостероиды (Метипред, Преднизолон) и переливание крови. Если заболевание вызвано инфекцией и установлен возбудитель, применяются антибиотики. Ингибиторы АПФ, кардиопротекторы, антикоагулянты и антиагреганты назначаются детям с осторожностью и только под наблюдением врача.
При остром течении кардита пациентам рекомендуется строгий постельный режим, ограничение потребления жидкости, сбалансированное питание с уменьшением соли и увеличением доли продуктов, богатых калием (картофель, изюм, курага).
Амбулаторное лечение включает использование медикаментов, которые улучшают работу миокарда и активизируют обменные процессы в нем. Часто назначают внутривенные инъекции Милдроната, Актовегина или Рибоксина.
Прогноз, профилактика
Прогноз заболевания зависит от множества факторов. В первую очередь, на него влияют возраст пациента, наличие сопутствующих заболеваний, состояние иммунной системы и своевременность начала лечения. Подострые и хронические формы болезни у детей и взрослых имеют затяжной характер, что делает их опасными из-за риска серьезных осложнений:
- легочная гипертензия;
- гипертрофия миокарда;
- аритмия;
- склероз сосудов;
- пороки клапанов;
- острая сердечная недостаточность.
Все эти последствия негативно сказываются на прогнозе и могут привести к летальному исходу. Кардит считается побежденным, если в течение 2-3 лет не наблюдаются симптомы заболевания, то есть исчезли все воспалительные процессы в сердце. Легкие формы неревматического кардита у детей обычно завершаются полным выздоровлением, тогда как в случае тяжелых форм летальность может достигать 80%.
Важно!
Дети, перенесшие неревматический кардит, находятся под диспансерным наблюдением в течение 2-3 лет. Врожденные и хронические формы требуют пожизненного контроля.
Профилактика врожденного неревматического кардита у детей включает в себя предотвращение внутриутробного инфицирования плода. Беременной женщине следует внимательно следить за своим здоровьем, избегая контактов с людьми, страдающими вирусными, инфекционными или бактериальными заболеваниями. Закаливание ребенка, своевременное лечение инфекций и предотвращение осложнений после вакцинации – это методы профилактики приобретенного кардита.
Кардиты в детском возрасте представляют собой серьезную опасность и могут вызвать развитие тяжелых осложнений. Поэтому при первых признаках заболевания у ребенка необходимо обратиться к педиатру или детскому кардиологу для проведения всех необходимых обследований. В дополнение к медикаментозной терапии врач также определяет режим питания и ограничивает физическую активность ребенка. Следование всем рекомендациям специалиста является обязательным.
Осложнения кардита
Кардит у новорожденных может привести к серьезным осложнениям, если его не диагностировать и не лечить своевременно. Одним из наиболее распространенных последствий кардита является развитие сердечной недостаточности. Это состояние возникает, когда сердце не может эффективно перекачивать кровь, что приводит к недостаточному снабжению органов и тканей кислородом и питательными веществами. Симптомы сердечной недостаточности могут включать одышку, утомляемость, отеки и замедленный рост у новорожденного.
Кроме того, кардит может вызвать аритмии — нарушения сердечного ритма, которые могут быть как временными, так и постоянными. Аритмии могут проявляться в виде учащенного или замедленного сердцебиения, что также требует внимательного наблюдения и, возможно, медикаментозного лечения.
Еще одним серьезным осложнением является риск тромбообразования. Изменения в структуре сердца и его функции могут способствовать образованию тромбов, что в свою очередь может привести к инсультам или другим тромбоэмболическим осложнениям. Это состояние особенно опасно для новорожденных, так как их организм еще не полностью адаптирован к таким изменениям.
Кардит также может повлиять на развитие других органов, таких как легкие и печень. Из-за недостаточного кровоснабжения легких может развиться гипоксия, что приводит к ухудшению дыхательной функции. Печень может увеличиваться в размерах и нарушать свои функции, что также требует медицинского вмешательства.
Важно отметить, что кардит может быть вызван различными инфекциями, такими как стрептококковая инфекция, что может привести к дополнительным осложнениям, связанным с самой инфекцией. В таких случаях необходимо комплексное лечение, направленное как на устранение инфекции, так и на коррекцию сердечных нарушений.
Таким образом, кардит у новорожденных — это серьезное заболевание, которое может иметь множество осложнений. Своевременная диагностика и адекватное лечение являются ключевыми факторами для предотвращения этих осложнений и обеспечения здоровья ребенка в будущем.
Роль иммунной системы в развитии кардита
Иммунная система играет ключевую роль в развитии кардита у новорожденных, так как именно она отвечает за защиту организма от инфекций и воспалительных процессов. Кардит, как правило, возникает в результате аутоиммунной реакции, когда иммунная система ошибочно атакует собственные ткани сердца, воспринимая их как чуждые. Это может происходить после перенесенной стрептококковой инфекции, такой как ангина или скарлатина, когда организм начинает вырабатывать антитела, направленные против стрептококков, но в процессе также повреждает сердечные ткани.
У новорожденных иммунная система еще не полностью сформирована, что делает их более уязвимыми к различным инфекциям и воспалительным процессам. В этом возрасте иммунный ответ может быть недостаточно эффективным, что приводит к более выраженным последствиям. Кроме того, у новорожденных часто наблюдается недостаток специфических антител, которые могли бы защитить их от инфекций, что также увеличивает риск развития кардита.
Важно отметить, что кардит может проявляться в различных формах, включая миокардит, перикардит и эндокардит, каждая из которых имеет свои особенности и требует индивидуального подхода к лечению. Воспаление сердечной мышцы, вызванное кардитом, может привести к серьезным осложнениям, таким как сердечная недостаточность, аритмии и даже летальный исход, если не будет своевременно диагностировано и лечено.
Для диагностики кардита у новорожденных используются различные методы, включая клинический осмотр, анализы крови на наличие воспалительных маркеров и ультразвуковое исследование сердца. Важно, чтобы родители обращали внимание на любые признаки, такие как одышка, учащенное сердцебиение, слабость или отказ от еды, и незамедлительно обращались к врачу.
Лечение кардита у новорожденных обычно включает в себя использование противовоспалительных препаратов, кортикостероидов и, в некоторых случаях, антибиотиков, если имеется бактериальная инфекция. Важно, чтобы лечение проводилось под строгим контролем педиатра или кардиолога, так как неправильное применение медикаментов может усугубить состояние ребенка.
Таким образом, роль иммунной системы в развитии кардита у новорожденных является критически важной. Понимание механизмов, лежащих в основе этого заболевания, позволяет более эффективно диагностировать и лечить кардит, минимизируя риск серьезных осложнений и обеспечивая здоровое развитие ребенка.
Рекомендации для родителей
Кардит у новорожденных — это серьезное заболевание, которое требует особого внимания со стороны родителей и медицинских специалистов. Если у вашего ребенка диагностирован кардит, важно понимать, как правильно действовать и какие меры предпринять для его лечения и профилактики.
Во-первых, необходимо следить за состоянием здоровья ребенка. Обратите внимание на любые изменения в его поведении, такие как повышенная утомляемость, затрудненное дыхание, отеки или изменения в аппетите. Эти симптомы могут указывать на ухудшение состояния и требуют немедленного обращения к врачу.
Во-вторых, следуйте рекомендациям врача относительно медикаментозного лечения. Обычно лечение кардита включает в себя применение противовоспалительных средств, антибиотиков (если заболевание вызвано инфекцией) и других препаратов, направленных на улучшение работы сердца. Важно не заниматься самолечением и строго придерживаться назначенной схемы лечения.
Также стоит обратить внимание на режим дня и питание новорожденного. Обеспечьте ребенку достаточный отдых и избегайте чрезмерной физической активности. Питание должно быть сбалансированным и содержать все необходимые витамины и минералы для поддержания иммунной системы.
Не забывайте о регулярных осмотрах у педиатра и кардиолога. Эти специалисты помогут контролировать состояние ребенка и при необходимости корректировать лечение. Регулярные УЗИ сердца могут быть необходимы для оценки состояния сердечно-сосудистой системы.
Кроме того, важно создать комфортные условия для ребенка. Убедитесь, что в комнате, где он спит, поддерживается оптимальная температура и влажность, а также отсутствуют раздражающие факторы, такие как громкие звуки или яркий свет.
Наконец, будьте внимательны к своему эмоциональному состоянию. Заболевание ребенка может вызывать стресс и беспокойство, поэтому важно находить время для отдыха и поддержки друг друга в семье. Общение с другими родителями, чьи дети сталкивались с подобными проблемами, может оказать положительное влияние на ваше эмоциональное состояние и помочь найти полезные советы.