Врождённый порок сердца (ВПС) — это группа аномалий, возникающих при формировании сердечно-сосудистой системы плода, что влияет на качество жизни и здоровье. Понимание причин, симптомов и методов лечения ВПС важно для медицинских специалистов и родителей детей с этой патологией. В статье рассмотрим основные виды ВПС, факторы, способствующие их развитию, и симптомы, указывающие на заболевание. Также обсудим современные подходы к лечению ВПС, включая медикаментозные и хирургические методы, что поможет читателям лучше ориентироваться в теме и принимать обоснованные решения о здоровье.
Течение болезни
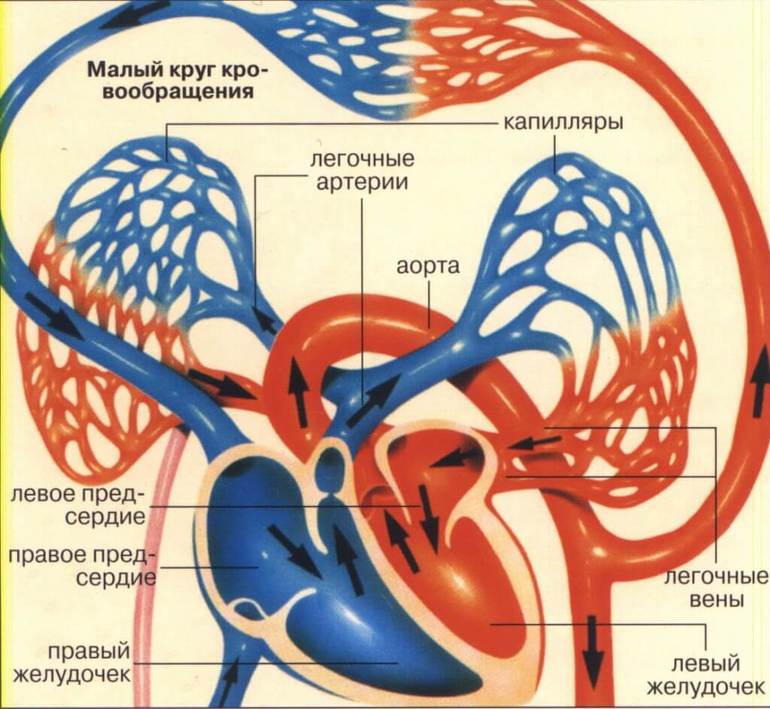
Ритмичные сокращения сердечной мышцы играют ключевую роль в функционировании кровеносной системы, которая отвечает за обеспечение организма кислородом. Аномалии в строении сердца могут вызывать морфологические изменения, приводящие к врожденным порокам сердца (ВПС). Порок сердца определяется как отклонение от нормальных показателей, которое приводит к снижению уровня кислорода в крови или затрудняет полноценное кровоснабжение.
Врожденные пороки сердца могут быть диагностированы не только у новорожденных и детей до 15 лет, но и у взрослых, которые родились с этой патологией. Поэтому не стоит считать, что достигнув 15-летнего возраста, дети полностью избавляются от проблемы. Человек с диагнозом ВПС может столкнуться с серьезными последствиями в любой момент, что зависит от характера и типа заболевания.
https://youtube.com/watch?v=vLaMO8DLAOs
Врачи отмечают, что врождённые пороки сердца (ВПС) являются одной из самых распространённых аномалий, выявляемых у новорождённых. Основные причины их возникновения могут быть связаны с генетическими факторами, воздействием вредных веществ во время беременности, а также инфекциями, такими как краснуха. Симптомы ВПС варьируются от лёгкой одышки и усталости до серьёзных нарушений кровообращения, что требует внимательного наблюдения и ранней диагностики. Лечение зависит от типа и степени тяжести порока. В некоторых случаях достаточно медикаментозной терапии, в то время как другие требуют хирургического вмешательства. Врачи подчеркивают важность регулярных обследований и раннего выявления, что значительно повышает шансы на успешное лечение и улучшение качества жизни пациентов.
Причины развития патологии
Возникновение врождённого порока сердца может быть связано с несколькими факторами. К основным из них относятся:
- генетические изменения;
- наследственные факторы;
- хромосомные аномалии различного происхождения;
- употребление наркотиков, табака и алкоголя родителями будущего ребёнка;
- применение определённых медикаментов;
- болезни, перенесённые беременной женщиной, такие как гепатит или краснуха.
Хромосомные нарушения могут проявляться в виде различных мутаций. Значительные хромосомные перестройки могут привести к отмиранию сердечной мышцы, что, в свою очередь, может закончиться летальным исходом.
При менее выраженных аномалиях могут развиваться врождённые патологии различного характера. Например, наличие третьей хромосомы может вызвать дефекты в створках клапанов предсердий и желудочков.
Генные мутации могут приводить не только к сердечным аномалиям, но и к другим дефектам в различных системах и органах. Чаще всего страдают нервная, пищеварительная и сердечно-сосудистая системы, а также лёгкие.
Алкоголь оказывает разрушительное воздействие как на организм матери, так и на её будущего ребёнка. При значительном употреблении спиртного родителями у плода может развиться не только порок сердца, но и другие нарушения. Под воздействием алкоголя часто возникают такие аномалии, как открытый артериальный проток или дефекты межпредсердной и межжелудочковой перегородок.
Этиловый спирт относится к числу самых опасных веществ, которые могут употребляться человеком. У женщин, склонных к алкоголизму, в 40% случаев рождаются дети с признаками врождённого порока сердца. Особенно опасно употребление алкогольных напитков в первом триместре беременности, когда формируются жизненно важные системы и органы ребёнка.
Если беременная женщина перенесла гепатит или краснуху, это также увеличивает риск развития врождённого порока сердца (и не только) у её ребёнка. Примерно в 2,4% случаев именно краснуха становится причиной сердечных дефектов у новорождённых.
Наследственная предрасположенность также является распространённой причиной врождённых пороков сердца у детей, чьи родители (или один из них) страдают от этого заболевания.
Кроме того, развитие патологии может быть вызвано следующими факторами:
- применение некоторых медикаментов;
- воздействие радиации и рентгеновских лучей;
- различные инфекционные и вирусные заболевания.
Вероятность возникновения врождённого порока сердца у ребёнка значительно увеличивается, если женщина подвергалась воздействию этих факторов во время беременности. Кроме того, риск развития сердечных аномалий у ребёнка возрастает, если будущая мама относится к группе риска по следующим причинам:
- нарушения в работе эндокринной системы;
- возрастные изменения;
- токсикозы в первом триместре беременности;
- случаи, когда женщина уже рожала детей с врождёнными пороками сердца или мертворождённых.

https://youtube.com/watch?v=67Afc5ByFbc
| Аспект | Описание | Примечания |
|---|---|---|
| Определение ВПС | Врожденный порок сердца (ВПС) – это структурные аномалии сердца или крупных сосудов, которые возникают до рождения. | Могут быть изолированными или частью синдрома. |
| Причины ВПС | Генетические факторы: хромосомные аномалии (синдром Дауна, Тернера), мутации генов. Факторы окружающей среды: инфекции во время беременности (краснуха), прием тератогенных препаратов (литий, талидомид), сахарный диабет у матери, алкоголь, курение. Идиопатические: причина не установлена (около 80% случаев). | Часто является результатом взаимодействия нескольких факторов. |
| Классификация ВПС | По наличию цианоза: «синие» (с цианозом) и «бледные» (без цианоза). По гемодинамике: с шунтом слева направо, с шунтом справа налево, с обструкцией оттока, с обструкцией притока, со сложными аномалиями. | Более 100 различных видов ВПС. |
| Симптомы ВПС у новорожденных и младенцев | Цианоз (синюшность кожи и слизистых), одышка, тахикардия, затрудненное сосание, плохой набор веса, повышенная утомляемость, шумы в сердце, отеки. | Симптомы могут проявляться сразу после рождения или развиваться постепенно. |
| Симптомы ВПС у детей старшего возраста и взрослых | Одышка при физической нагрузке, быстрая утомляемость, боли в груди, обмороки, аритмии, отеки, цианоз (при некоторых типах ВПС), задержка физического развития. | Некоторые ВПС могут быть бессимптомными до взрослого возраста. |
| Диагностика ВПС | Пренатальная: УЗИ плода (эхокардиография плода). Постнатальная: физикальный осмотр (аускультация сердца), ЭКГ, рентген грудной клетки, эхокардиография (УЗИ сердца), КТ, МРТ сердца, катетеризация сердца. | Эхокардиография является основным методом диагностики. |
| Лечение ВПС | Медикаментозное: для облегчения симптомов (диуретики, ингибиторы АПФ, бета-блокаторы), профилактика инфекционного эндокардита. Хирургическое: коррекция порока (открытая операция на сердце, эндоваскулярные вмешательства). Наблюдение: при легких формах ВПС. | Выбор метода лечения зависит от типа и тяжести порока, возраста пациента. |
| Прогноз | Значительно улучшился благодаря достижениям в диагностике и лечении. Зависит от типа порока, своевременности и адекватности лечения. | Многие люди с ВПС доживают до взрослого возраста и ведут полноценную жизнь. |
| Осложнения ВПС | Сердечная недостаточность, легочная гипертензия, аритмии, инфекционный эндокардит, тромбоэмболии, задержка развития. | Требуют постоянного медицинского наблюдения. |
Клинические проявления
Симптоматика данного заболевания зависит от типа врождённого порока сердца (ВПС) и его тяжести. Большинство признаков проявляется практически сразу после рождения, однако некоторые из них могут оставаться незаметными на протяжении всей жизни. Например, у одной группы детей могут наблюдаться задержка в росте, недоразвитие конечностей и мышечной массы, снижение аппетита, обмороки, одышка, цианоз, частые респираторные инфекции, а также сердечные шумы. В то же время у других детей могут отсутствовать какие-либо проявления заболевания.
Специалисты классифицируют все симптомы врождённого порока сердца на следующие синдромы:
-
Кардиальный. Наблюдаются перебои в работе сердца, одышка, учащённое сердцебиение, боли в области груди и другие симптомы. При осмотре врач может заметить бледность или синюшность кожи и слизистых оболочек, пульсацию и набухание шейных вен, а также возможные изменения формы грудной клетки, частоты пульса на периферических артериях и артериального давления. Аускультация с помощью фонендоскопа выявляет изменения в ритме, силе и тембре сердечных шумов, что может указывать на определённый тип ВПС.
-
Сердечная недостаточность. Может быть как правожелудочковой, так и левожелудочковой, проявляясь цианозом и одышкой. Это состояние может протекать в острой или хронической форме.
-
Хроническое системное кислородное голодание. Характеризуется задержкой в росте и развитии. У ребёнка может наблюдаться симптом барабанных палочек, при котором происходит деформация ногтей, напоминающая часовые стекла, в сочетании с утолщением кончиков пальцев.
-
Расстройства дыхания. Чаще всего возникают при ВПС с нарушениями в малом круге кровообращения.

Фазы проявления симптоматики
На первом этапе происходит адаптация организма к нарушениям в работе сердца и изменениям в системе кровообращения. Симптоматика может быть слабо выраженной или вовсе отсутствовать. Однако такое состояние сохраняется лишь до момента, когда начинается нарушение гемодинамики, что может привести к сердечной декомпенсации. Этот период считается наиболее рискованным, так как существует высокая вероятность летального исхода. Если удается преодолеть первую фазу, то через некоторое время здоровье может восстановиться.
Во второй фазе наблюдается улучшение состояния пациента, что связано со стабилизацией работы сердца и развитием компенсационных механизмов сердечно-сосудистой системы. Однако это улучшение носит временный характер, и вскоре наступает следующая фаза с ярко выраженными симптомами.
Терминальная (третья) фаза характеризуется истощением компенсаторных возможностей организма, который начинает испытывать значительные нагрузки. В результате этого развиваются дегенеративные и дистрофические изменения как в сердце, так и в других органах. Со временем клиническая картина ухудшается, что может привести к смерти пациента.
Матери должны внимательно следить за состоянием своих новорожденных: насколько активен малыш, как он сосет грудь, двигается и так далее. Если при сильном плаче у ребенка наблюдается посинение конечностей или синюшность в области носогубного треугольника во время кормления, необходимо немедленно обратиться к врачу для проведения полного обследования.
Виды врождённого порока
В области медицины существует около ста различных видов пороков сердца. Их можно условно разделить на две категории: белые и синие, что связано с изменением цвета кожи у пациентов.
Белые врожденные пороки сердца (ВПС) подразделяются на следующие группы:
- Обеднённый малый круг кровообращения. Эта патология проявляется симптомами изолированного стеноза.
- Обогащённый малый круг. Данная форма возникает при наличии дефектов межпредсердной перегородки (ДМПП), межжелудочковой перегородки (ДМЖП) и артериального протока.
- Обеднённый большой круг. Эта форма развивается при коарктации аорты и аортальном стенозе.
- Сердечные дистопии и диспрозии. Эти состояния не влияют на кровоток.
Синяя группа ВПС также включает несколько разновидностей. К основным из них относятся:
- Аномалии Эбштейна (преимущественно обеднённый малый круг).
- Обогащённый малый круг, который характеризуется аномальным расположением центральных сосудов (лёгочной артерии и аорты) относительно сердечной мышцы.
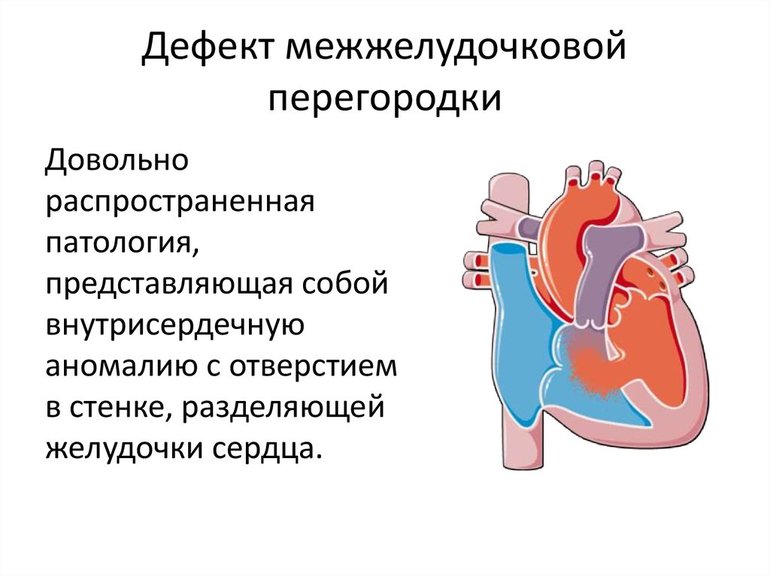
Дефект межжелудочковой перегородки
Такое отклонение у новорожденных наблюдается довольно часто. Данная патология заключается в смешивании обогащенной кислородом и необогащенной крови. Это происходит из-за образования небольшого отверстия в сердце, которое возникает на границе между правым и левым желудочками. Через это отверстие кровь из левого желудочка (обогащенная кислородом) попадает в правый, где смешивается с необогащенной кровью.
При незначительной степени аномалии заболевание может не проявляться. В противном случае наблюдается активное смешивание крови, что приводит к синюшному оттенку кожи на пальцах и губах. Поскольку этот дефект хорошо поддается лечению, в большинстве случаев удается сохранить жизнь ребенку.
Небольшое отверстие может со временем самостоятельно зажить, однако в других случаях необходима хирургическая операция. Тем не менее, при незначительной аномалии специалисты часто рекомендуют воздерживаться от каких-либо вмешательств.
https://youtube.com/watch?v=oNlOxIbGu44
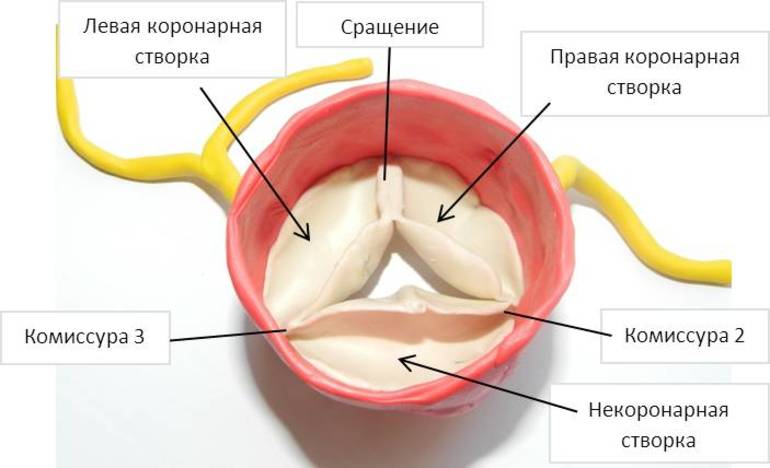
Двустворчатый аортальный клапан
Данный тип врожденного порока сердца чаще всего выявляется у людей более старшего возраста, однако его также могут обнаружить и у детей. Это заболевание характеризуется наличием лишь двух створок в аортальном клапане вместо трех, что и дало название патологии — двустворчатый аортальный клапан.
Аномалия формируется еще в процессе внутриутробного развития, когда происходит закладка сердечной мышцы. Этот процесс обычно завершается примерно на восьмой неделе беременности. Если в этот период женщина испытывает значительные физические или эмоциональные нагрузки, риск рождения ребенка с двустворчатым клапаном значительно увеличивается.
Хотя заболевание можно лечить, хирургическое вмешательство требуется только в тех случаях, когда сердце испытывает серьезные нагрузки или наблюдаются выраженные симптомы.
Аномалия межпредсердной перегородки
В данном случае отверстие находится между левым и правым предсердием. Этот тип патологии встречается у детей довольно редко, однако в любом случае прогноз остается положительным. Небольшой дефект может зажить самостоятельно, в то время как значительная аномалия требует хирургического вмешательства. Если операцию не провести, это может привести к сердечной недостаточности.
Лечение и прогноз
При наличии врожденного порока сердца (ВПС) может быть назначена медикаментозная терапия или проведена операция. Медикаментозное лечение обычно рекомендуется только в случаях незначительных аномалий или в качестве подготовки к хирургическому вмешательству, а также в период восстановления после операции.
Цель медикаментозной терапии заключается в улучшении усвоения кислорода органами и нормализации давления в легочной артерии. Для этого могут быть назначены бета-блокаторы, антиаритмические препараты, диуретики, соли калия и средства на основе наперстянки. Некоторые формы ВПС можно успешно лечить медикаментозно, но это касается лишь так называемых «белых» типов заболеваний. В случаях «синих» пороков сердца, как правило, требуется хирургическое вмешательство.
Прогноз зависит от типа аномалии и её сложности. Например, при коарктации аорты современные методы медицины предлагают протезирование, что значительно увеличивает продолжительность жизни пациента.
Тетрада Фалло и другие серьезные пороки могут привести к летальному исходу в 50% случаев в течение первого года жизни. В то же время, люди с легкими дефектами могут дожить до глубокой старости, не испытывая никаких симптомов недостаточности.
Диагноз ВПС у ребенка не является приговором. Раннее обнаружение порока сердца у новорожденного, а лучше — еще в период внутриутробного развития, позволяет начать лечение вовремя и, следовательно, сохранить жизнь малыша. Всем матерям следует внимательно следить за поведением и состоянием здоровья своего ребенка, и при любых отклонениях обращаться в медицинское учреждение для полного обследования. Если диагностика подтвердит наличие врожденного порока сердца, лечение будет назначено в зависимости от типа ВПС и его тяжести.
Диагностика врождённого порока сердца
Диагностика врождённого порока сердца (ВПС) является важным этапом в управлении этим заболеванием. Она включает в себя несколько методов, которые помогают выявить аномалии в структуре сердца и его функционировании. Основные методы диагностики ВПС включают:
- Физикальное обследование: Врач начинает с осмотра пациента и выслушивания сердечных тонов с помощью стетоскопа. При наличии ВПС могут быть слышны аномальные шумы, которые указывают на нарушения в кровотоке.
- Эхокардиография: Это основной метод визуализации сердца, который использует ультразвук для создания изображений сердца и его структур. Эхокардиография позволяет оценить размеры камер сердца, состояние клапанов и наличие аномалий. Этот метод безопасен и неинвазивен, что делает его идеальным для диагностики у новорожденных и детей.
- Электрокардиография (ЭКГ): ЭКГ регистрирует электрическую активность сердца и помогает выявить нарушения ритма, которые могут быть связаны с ВПС. Этот метод также может указать на гипертрофию сердечной мышцы, что может быть следствием перегрузки сердца из-за порока.
- Рентгенография грудной клетки: Этот метод позволяет оценить размеры сердца и легких, а также выявить возможные изменения в легочной артерии. Увеличение размеров сердца может указывать на наличие порока или сердечной недостаточности.
- Магнитно-резонансная томография (МРТ): МРТ сердца используется для получения детализированных изображений сердечных структур и оценки их функции. Этот метод особенно полезен для сложных случаев, когда требуется более точная информация о состоянии сердца.
- Компьютерная томография (КТ): КТ может быть использована для визуализации сосудов и выявления аномалий в их строении. Этот метод также может помочь в планировании хирургического вмешательства.
- Катетеризация сердца: Этот инвазивный метод позволяет получить прямую информацию о давлениях в сердечных камерах и сосудах, а также провести ангиографию для визуализации кровеносных сосудов. Катетеризация может быть необходима для оценки тяжести порока и планирования лечения.
Важно отметить, что диагностика ВПС может быть сложной задачей, особенно в случаях с ассоциированными аномалиями или при наличии других заболеваний. Поэтому для точной диагностики и выбора оптимального метода лечения часто требуется мультидисциплинарный подход, включающий кардиологов, кардиохирургов и других специалистов.
Раннее выявление врождённого порока сердца имеет решающее значение для успешного лечения и улучшения качества жизни пациента. Поэтому регулярные медицинские осмотры и внимание к симптомам, таким как одышка, цианоз или утомляемость, особенно у новорожденных и детей, играют важную роль в диагностике и лечении ВПС.
Профилактика врождённых пороков сердца
Профилактика врождённых пороков сердца (ВПС) является важной задачей, направленной на снижение заболеваемости и смертности среди новорождённых и детей раннего возраста. Хотя не все случаи ВПС можно предотвратить, существуют определённые меры, которые могут помочь снизить риск их возникновения.
1. Генетическое консультирование: Если в семье есть случаи ВПС или других наследственных заболеваний, будущим родителям рекомендуется пройти генетическое консультирование. Это поможет оценить риски и получить информацию о возможных методах диагностики и лечения.
2. Здоровый образ жизни: Поддержание здорового образа жизни до и во время беременности играет ключевую роль в профилактике ВПС. Это включает в себя:
- Сбалансированное питание, богатое витаминами и минералами, особенно фолиевой кислотой, которая помогает предотвратить дефекты нервной трубки и может снизить риск ВПС.
- Отказ от курения и употребления алкоголя, так как эти факторы могут негативно влиять на развитие плода.
- Избегание наркотиков и других токсичных веществ, которые могут вызвать аномалии в развитии сердца.
3. Контроль хронических заболеваний: Женщинам с хроническими заболеваниями, такими как диабет, гипертония или заболевания щитовидной железы, важно контролировать своё состояние и следовать рекомендациям врача. Неправильное управление этими заболеваниями может увеличить риск развития ВПС у плода.
4. Вакцинация: Перед планированием беременности рекомендуется пройти вакцинацию против инфекционных заболеваний, таких как краснуха и ветряная оспа. Эти инфекции могут привести к серьёзным порокам развития, включая ВПС.
5. Избегание воздействия токсинов: Будущим матерям следует избегать воздействия химических веществ и токсинов, таких как ртуть, свинец и некоторые пестициды. Это может включать в себя выбор безопасных бытовых химикатов и продуктов, а также соблюдение мер предосторожности на рабочем месте.
6. Регулярные медицинские осмотры: Регулярные визиты к врачу во время беременности позволяют своевременно выявлять и контролировать возможные проблемы. Ультразвуковое исследование и другие методы диагностики могут помочь обнаружить аномалии в развитии сердца плода на ранних стадиях.
7. Образование и информирование: Обучение будущих родителей о факторах риска и методах профилактики ВПС может помочь им принимать осознанные решения. Это может включать участие в курсах для будущих родителей, чтение специализированной литературы и консультации с медицинскими специалистами.
Следуя этим рекомендациям, можно значительно снизить риск развития врождённых пороков сердца и обеспечить здоровье будущего ребёнка. Однако важно помнить, что даже при соблюдении всех мер предосторожности, некоторые случаи ВПС могут возникнуть без видимых причин, и в таких ситуациях необходима своевременная медицинская помощь и поддержка.
Реабилитация и поддерживающая терапия
Реабилитация пациентов с врождённым пороком сердца (ВПС) является важным этапом в их лечении и восстановлении. Она направлена на улучшение качества жизни, восстановление функциональных возможностей и минимизацию риска осложнений. Реабилитация может включать как физическую активность, так и психологическую поддержку, а также образовательные программы для пациентов и их семей.
Физическая реабилитация начинается с оценки состояния пациента и разработки индивидуальной программы упражнений. Важно учитывать степень тяжести порока, наличие сопутствующих заболеваний и общее состояние здоровья. Обычно реабилитация включает в себя:
- Упражнения на развитие выносливости: Это могут быть аэробные нагрузки, такие как ходьба, плавание или езда на велосипеде, которые постепенно увеличиваются по интенсивности и продолжительности.
- Силовые тренировки: Упражнения для укрепления мышц, которые помогают улучшить общую физическую форму и поддерживать здоровье сердечно-сосудистой системы.
- Гибкость и растяжка: Упражнения на растяжку помогают улучшить гибкость и предотвратить травмы.
Психологическая поддержка также играет важную роль в реабилитации. Пациенты с ВПС могут испытывать страх, тревогу и депрессию, связанные с их состоянием. Психологическая поддержка может включать:
- Индивидуальные консультации: Работа с психологом или психотерапевтом для преодоления эмоциональных трудностей.
- Группы поддержки: Общение с другими пациентами, которые сталкиваются с аналогичными проблемами, может помочь в обмене опытом и получении моральной поддержки.
Поддерживающая терапия включает в себя регулярные медицинские осмотры и мониторинг состояния пациента. Это может включать:
- Регулярные визиты к кардиологу: Для оценки состояния сердца и корректировки лечения при необходимости.
- Лабораторные исследования: Анализы крови, ЭКГ и эхокардиография для контроля за состоянием сердечно-сосудистой системы.
- Медикаментозная терапия: При необходимости назначаются препараты для контроля артериального давления, улучшения сердечной функции и предотвращения тромбообразования.
Важно, чтобы пациенты и их семьи были вовлечены в процесс реабилитации и поддерживающей терапии. Образовательные программы могут помочь им лучше понять своё состояние, научиться управлять симптомами и принимать активное участие в своём лечении. Это включает в себя обучение о правильном питании, важности физической активности и необходимости соблюдения режима лечения.
Таким образом, реабилитация и поддерживающая терапия являются неотъемлемой частью комплексного подхода к лечению врождённых пороков сердца, способствуя улучшению качества жизни и снижению риска осложнений у пациентов.