Стентирование сосудов сердца — медицинская процедура, восстанавливающая кровоток в коронарных артериях и предотвращающая инфаркт миокарда. В статье рассмотрим показания к стентированию, методы обследования перед операцией и способы установки стента. Обсудим прогноз после процедуры, возможные последствия и срок службы стента. Эта информация поможет пациентам и их близким лучше понять процесс и подготовиться к лечению.
Медицинские показания
Кровеносные сосуды могут сужаться по различным причинам. В зависимости от того, какой именно сосуд пострадал, это может привести к ишемии, нарушению мозгового кровообращения и другим заболеваниям. В кардиологии для восстановления проходимости артерий или аорты применяются несколько методов:
- Консервативная терапия.
- Ангиопластика (расширение артерии с помощью катетера и баллона).
- Сосудистая хирургия.
- Коронарное шунтирование (создание обходного пути с использованием сосудов пациента).
Наиболее эффективным способом лечения серьезных сердечно-сосудистых заболеваний считается коронарное стентирование. Показания для проведения этой процедуры включают: частые приступы стенокардии, необходимость поддержки аортокоронарного шунта, а также перенесенный инфаркт. При недостаточном кровообращении могут возникать следующие симптомы:
- боль в области груди;
- ощущение страха смерти;
- тошнота;
- одышка;
- учащенное сердцебиение;
- повышенная потливость.
Коронарное стентирование не рекомендуется при поражении всех сосудов, низкой свертываемости крови, нарушениях функции печени и почек, аллергии на йодсодержащие препараты, а также если диаметр пораженного участка составляет менее 3 мм.

Врачи отмечают, что стентирование сосудов сердца является одной из наиболее эффективных процедур для лечения коронарной болезни. Процедура заключается в установке стента — металлической сетчатой трубки, которая расширяет суженные участки коронарных артерий, восстанавливая нормальный кровоток. Специалисты подчеркивают, что стентирование позволяет значительно снизить риск сердечно-сосудистых осложнений и улучшить качество жизни пациентов.
Однако врачи также предупреждают о необходимости тщательной подготовки к процедуре и последующего наблюдения. Важно учитывать индивидуальные особенности каждого пациента, такие как наличие сопутствующих заболеваний и общее состояние здоровья. Кроме того, после стентирования требуется соблюдение рекомендаций по приему медикаментов, чтобы предотвратить тромбообразование. В целом, при правильном подходе и соблюдении всех рекомендаций, стентирование может стать надежным решением для многих пациентов с сердечно-сосудистыми заболеваниями.
Классификация стентов
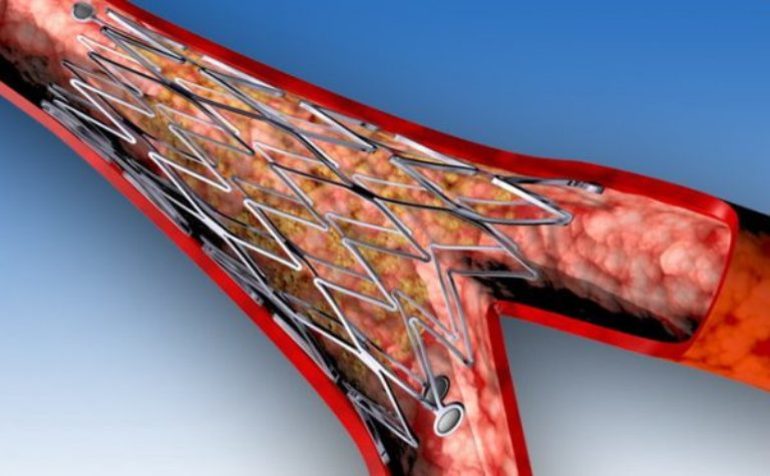
Перед проведением оперативного расширения коронарных сосудов кардиохирург определяет тип стента. Металлические каркасы такого рода представляют собой гибкую сетку, которая вводится в артерию в сжатом виде и затем расправляется. Используя стент, бляшки «вдавливаются» в стенку сосуда, что способствует его расширению.
В современной кардиохирургии применяются каркасы, изготовленные из сплавов хрома и кобальта. Конструкция может иметь форму трубки, кольца или проволоки. Ключевые характеристики стентов:
- рентгеноконтрастность;
- высокая скорость приживаемости;
- наличие медикаментозного покрытия, предотвращающего повторный стеноз и инфаркт.
Каждый стент имеет определенный срок службы, который зависит от таких факторов, как скорость приживаемости и соблюдение рекомендаций в течение года. Процедура стентирования обладает рядом преимуществ: это малоинвазивная операция, ее продолжительность составляет до трех часов, нет необходимости в использовании системы искусственного кровоснабжения, быстрое восстановление и благоприятный прогноз. Однако существуют и недостатки: риск тромбоза, возможность повторного сужения и ограничение по диаметру сосудов до 3 мм.
https://youtube.com/watch?v=7RIATl7INOM
| Аспект | Описание | Важные моменты |
|---|---|---|
| Показания к стентированию | Сужение или закупорка коронарных артерий, вызывающие стенокардию, инфаркт миокарда, или ишемию миокарда. | Определяются кардиологом на основе симптомов, ЭКГ, стресс-тестов и ангиографии. |
| Подготовка к процедуре | Отмена некоторых лекарств (например, антикоагулянтов), голодание, анализы крови, ЭКГ, консультация анестезиолога. | Важно сообщить врачу обо всех принимаемых препаратах и аллергиях. |
| Ход процедуры | Введение катетера через артерию (обычно бедренную или лучевую), достижение суженного участка, раздувание баллона для расширения артерии, установка стента. | Проводится под местной анестезией, пациент находится в сознании. Длительность от 30 минут до нескольких часов. |
| Типы стентов | Металлические (BMS): без лекарственного покрытия. С лекарственным покрытием (DES): выделяют препараты, предотвращающие повторное сужение. | DES используются чаще, так как снижают риск рестеноза. Выбор стента зависит от индивидуальных особенностей пациента. |
| Послеоперационный период | Наблюдение в стационаре (обычно 1-2 дня), прием антитромбоцитарных препаратов (двойная антитромбоцитарная терапия), ограничение физической активности. | Строгое соблюдение рекомендаций врача по приему лекарств и образу жизни критически важно для предотвращения осложнений. |
| Возможные осложнения | Кровотечение в месте пункции, аллергическая реакция на контраст, повреждение сосуда, тромбоз стента, рестеноз (повторное сужение). | Риск осложнений невысок, но существует. Важно знать о них и своевременно обращаться за медицинской помощью при появлении тревожных симптомов. |
| Долгосрочный прогноз | Улучшение качества жизни, уменьшение симптомов стенокардии, снижение риска инфаркта миокарда. | Требуется регулярное наблюдение у кардиолога, контроль факторов риска (давление, холестерин, сахар), здоровый образ жизни. |
| Образ жизни после стентирования | Отказ от курения, сбалансированное питание, регулярные умеренные физические нагрузки, контроль артериального давления и уровня холестерина. | Соблюдение этих рекомендаций значительно улучшает долгосрочный прогноз и предотвращает прогрессирование атеросклероза. |
Подготовка и ход операции
Перед установкой стента пациент проходит тщательное обследование. Лабораторные анализы помогают оценить функционирование внутренних органов. Инструментальные методы диагностики:
- ЭКГ. Анализ кардиограммы позволяет определить область повреждения миокарда после инфаркта.
- УЗИ. Оценивается работа желудочков и предсердий.
- Ангиография или коронарография. В сосуд вводится контрастное вещество, после чего выполняются рентгеновские снимки. Этот метод помогает выявить наиболее пораженные коронарные сосуды.
- Стетоскопия. Метод прослушивания сердечных тонов с использованием стетоскопа.
- Внутрисосудистое УЗИ. Оценивается состояние артериальной стенки.
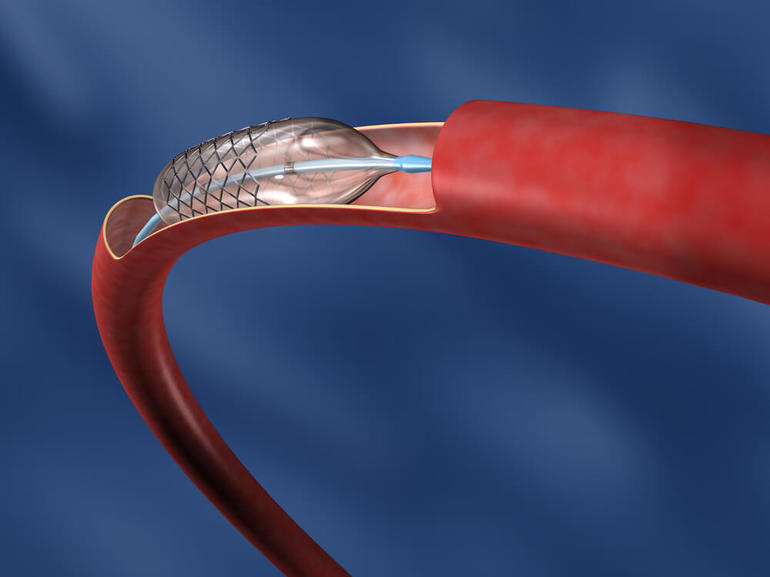
Перед процедурой вводится препарат для разжижения крови, чтобы предотвратить образование тромбов. Затем рекомендуется принять успокоительное средство. Установка стента может осуществляться через коронарные артерии двумя способами: через крупный бедренный сосуд или через руку. Второй метод считается более простым, так как в этом случае пластиковая трубочка вводится через плечевую артерию.
Если используется первый метод, необходимо выполнить следующие шаги:
- Обезболивание с помощью Новокаина.
- Прокол сосуда.
- Введение рентген-катетера для достижения проблемного участка.
- Доставка баллона-катетера для расширения суженной части артерии.
- Введение йодсодержащего препарата, который служит маркером для поиска катетера.
- Замена проводника на стент.
После операции пациент остается в реанимации примерно на два дня. Полное восстановление может занять до семи суток.

Осложнения и реабилитация
К серьезным последствиям, связанным с сердечно-сосудистой хирургией, кардиохирурги относят такие проблемы, как закупорка прооперированного сосуда, повреждение стенки, кровотечения, образование гематом, аллергические реакции на контрастные вещества и тромбоз стента.
Рестеноз характеризуется «врастанием» стента в стенку сосуда. Этот процесс может развиваться стремительно, что приводит к повторному возникновению стенокардии. Осложнения могут проявляться как во время операции, так и после нее. В группу риска входят пациенты с тяжелыми заболеваниями почек и крови, а также диабетики, которые требуют более тщательной подготовки перед операцией.
После процедуры наблюдается снижение болевого порога, однако атеросклероз продолжает прогрессировать. В период реабилитации пациент должен следовать рекомендациям врача, контролируя уровень сахара и холестерина в крови. Основные цели реабилитации включают:
- восстановление сердечных функций;
- предотвращение послеоперационных осложнений;
- замедление прогрессирования ишемии;
- увеличение физических возможностей пациента;
- обеспечение психологического комфорта.
В реабилитационный период рекомендуется принимать медикаменты для снижения артериального давления, нормализации уровня холестерина и предотвращения тромбообразования. При наличии диабета лечение продолжается по указаниям эндокринолога. Для полного восстановления пациент может пройти санаторное или курортное лечение. Стентирование улучшает состояние пациента, позволяя ему вести полноценную жизнь и трудиться, поэтому инвалидность не оформляется.
Стоимость операции варьируется в зависимости от артерии, подлежащей операции, медицинского учреждения, используемого оборудования, типа стента, возраста пациента и продолжительности реабилитационного курса. Если требуется установка нескольких стентов, цена операции увеличивается.
Стентирование сосудов сердца считается высокотехнологичной процедурой, проводимой в специализированных операционных, оснащенных современным оборудованием. Для стентирования используются новейшие каркасы, а в случае осложнений проводятся реанимационные мероприятия.
Цены на операцию зависят от страны, где она выполняется. Наиболее высокие расценки наблюдаются в Германии, где услуги кардиохирургов стоят дороже, чем в других европейских странах. В России стоимость стентирования в клиниках ниже, чем за границей, и в стране есть несколько кардиоцентров, предлагающих качественные и доступные услуги в этой области.
https://youtube.com/watch?v=rSUPb3If1vo
Прогноз жизни
ССС считается безопасной хирургической процедурой. После её проведения риск возникновения негативных последствий остается на низком уровне. Прогноз на выживание во многом зависит от образа жизни пациента в период реабилитации. Игнорирование рекомендаций может привести к ишемии, что, в свою очередь, может стать причиной летального исхода.
В 80% случаев прогноз после ССС оказывается благоприятным. Современные стенты помогают значительно снизить вероятность повторного сужения коронарных сосудов. Для увеличения продолжительности жизни пациента после операции рекомендуется:
- придерживаться здорового образа жизни;
- правильно питаться;
- обеспечивать себе полноценный отдых;
- заниматься умеренной физической активностью.
Если после стентирования состояние пациента ухудшается, наблюдаются усиление болей в сердце или повышенная потливость, следует немедленно обратиться к врачу. Специалист назначит электрокардиограмму, а при необходимости — эхокардиографию. Суточный мониторинг позволит кардиологу оценить работу сердца в состоянии покоя, во время сна и при физической или эмоциональной нагрузке. На основе полученных данных будет принято решение о дальнейшем лечении.

Преимущества и недостатки стентирования
Стентирование сосудов сердца является одним из наиболее распространенных методов лечения ишемической болезни сердца и других сердечно-сосудистых заболеваний. Этот метод имеет свои преимущества и недостатки, которые важно учитывать при принятии решения о проведении процедуры.
Преимущества стентирования:
- Минимально инвазивная процедура: Стентирование выполняется через небольшие разрезы, что значительно снижает риск осложнений и уменьшает время восстановления по сравнению с открытой хирургией.
- Улучшение кровоснабжения: Установка стента позволяет расширить суженные участки коронарных артерий, восстанавливая нормальный кровоток и улучшая доставку кислорода к сердечной мышце.
- Снижение симптомов: Пациенты часто отмечают значительное уменьшение симптомов стенокардии, таких как боль в груди и одышка, что улучшает качество жизни.
- Быстрое восстановление: Большинство пациентов могут вернуться к обычной деятельности в течение нескольких дней после процедуры, что делает стентирование более удобным вариантом по сравнению с другими методами лечения.
- Долгосрочные результаты: При правильном выборе пациентов и соблюдении рекомендаций по образу жизни, стентирование может обеспечить длительный эффект и снизить риск сердечно-сосудистых событий.
Недостатки стентирования:
- Риск тромбообразования: После установки стента существует риск образования тромба на его поверхности, что может привести к повторному сужению артерии или даже инфаркту миокарда. Для снижения этого риска пациентам часто назначают антикоагулянты.
- Необходимость в повторных процедурах: В некоторых случаях может потребоваться повторное стентирование или другие вмешательства, если артерия снова сужается или возникают новые проблемы.
- Ограничения по анатомии: Стентирование не всегда возможно из-за анатомических особенностей сосудов или наличия серьезных сопутствующих заболеваний, что может ограничить его применение у определенных пациентов.
- Побочные эффекты: Как и любая медицинская процедура, стентирование может иметь побочные эффекты, включая аллергические реакции на контрастные вещества, используемые во время процедуры, а также возможные осложнения, связанные с анестезией.
- Необходимость в изменении образа жизни: Для достижения наилучших результатов после стентирования пациентам необходимо внести изменения в образ жизни, включая отказ от курения, соблюдение диеты и регулярные физические нагрузки.
Таким образом, стентирование сосудов сердца представляет собой эффективный метод лечения, который имеет свои плюсы и минусы. Перед принятием решения о проведении процедуры важно обсудить все аспекты с врачом, чтобы выбрать наилучший подход к лечению в каждом конкретном случае.
Современные технологии и инновации в стентировании
Стентирование сосудов сердца является одной из наиболее распространенных и эффективных процедур в кардиологии, направленных на восстановление проходимости коронарных артерий. С развитием медицинских технологий и внедрением инновационных решений, процесс стентирования стал более безопасным и результативным.
Одной из ключевых инноваций в области стентирования является использование долгоактивных стентов, покрытых лекарственными веществами. Эти стенты, также известные как десмедированные стенты, выделяют медикаменты, которые предотвращают повторное сужение сосуда (рестеноз) после процедуры. Это значительно увеличивает шансы на успешное восстановление и снижает риск осложнений.
Современные стенты изготавливаются из высококачественных биосовместимых материалов, таких как нержавеющая сталь и пластик, что обеспечивает их долговечность и надежность. Кроме того, новые технологии позволяют создавать стенты с минимальным профилем, которые легче вводить в сосуды, что снижает риск травмирования стенок артерий и улучшает общую переносимость процедуры.
Важным аспектом современных технологий является оптимизация визуализации во время стентирования. Использование ангиографии с высоким разрешением и оптической когерентной томографии позволяет врачам более точно оценивать состояние сосудов и выбирать наиболее подходящие стенты для каждого конкретного пациента. Это повышает эффективность процедуры и снижает вероятность осложнений.
Кроме того, в последние годы активно развиваются роботизированные технологии, которые позволяют проводить стентирование с минимальным вмешательством. Роботизированные системы обеспечивают высокую точность и контроль над процессом, что особенно важно при работе с мелкими и сложными сосудами.
Не менее важным аспектом является персонализированный подход к лечению. Современные исследования в области генетики и молекулярной биологии позволяют врачам учитывать индивидуальные особенности пациента, такие как генетическая предрасположенность к сердечно-сосудистым заболеваниям, что способствует выбору наиболее эффективной стратегии лечения.
Таким образом, современные технологии и инновации в стентировании сосудов сердца значительно повышают безопасность и эффективность процедуры, уменьшая риск осложнений и улучшая качество жизни пациентов. С каждым годом появляются новые разработки, которые открывают новые горизонты в лечении сердечно-сосудистых заболеваний, делая стентирование более доступным и эффективным методом лечения.
Сравнение стентирования с другими методами лечения сердечно-сосудистых заболеваний
Стентирование сосудов сердца является одной из наиболее распространенных процедур, применяемых для лечения стенокардии и других сердечно-сосудистых заболеваний. Однако, в зависимости от состояния пациента и особенностей заболевания, могут быть предложены и другие методы лечения. Важно понимать, как стентирование соотносится с альтернативными подходами, такими как медикаментозная терапия, ангиопластика и хирургическое шунтирование.
Медикаментозная терапия часто является первым этапом в лечении сердечно-сосудистых заболеваний. Она включает использование различных препаратов, таких как антиагреганты, статиновые препараты и бета-блокаторы. Эти лекарства помогают контролировать симптомы и замедлять прогрессирование заболевания, однако они не всегда способны устранить механические препятствия в коронарных артериях. В таких случаях стентирование может стать необходимым дополнением к медикаментозной терапии.
Ангиопластика, или баллонная дилатация, представляет собой процедуру, при которой суженные участки коронарных артерий расширяются с помощью специального баллона. В отличие от стентирования, ангиопластика может быть менее инвазивной и не всегда требует установки стента. Однако, без установки стента, вероятность рецидива стеноза (сужения) артерии значительно выше. Поэтому в большинстве случаев ангиопластика выполняется в сочетании со стентированием для обеспечения долговременного результата.
Хирургическое шунтирование коронарных артерий (CABG) является более инвазивным методом, который применяется при тяжелых формах коронарной болезни сердца, когда стентирование и ангиопластика не могут обеспечить необходимый уровень кровоснабжения. CABG включает создание обходных путей для кровотока, что позволяет обойти заблокированные участки артерий. Хотя этот метод может быть более эффективным для лечения сложных случаев, он также связан с более высоким риском осложнений и длительным восстановительным периодом.
Сравнивая эти методы, можно выделить несколько ключевых аспектов. Стентирование и ангиопластика обычно менее инвазивны, требуют меньшего времени на восстановление и могут быть выполнены в условиях катетеризации. В то же время, хирургическое шунтирование может обеспечить более стабильные результаты при тяжелых формах заболевания, но требует более серьезного вмешательства и длительного наблюдения.
В конечном итоге выбор метода лечения зависит от индивидуальных особенностей пациента, степени заболевания и наличия сопутствующих заболеваний. Консультация с кардиологом поможет определить наилучший подход к лечению и обеспечить оптимальный результат для пациента.