Стенты для коронарных сосудов — важный инструмент в лечении ишемической болезни сердца, восстанавливающий кровоток и предотвращающий осложнения. В статье рассмотрим, что такое стенты, их виды, особенности установки и показания к применению. Эти аспекты помогут пациентам и врачам лучше ориентироваться в методах лечения сердечно-сосудистых заболеваний и принимать обоснованные решения о терапии.
Ангиопластика
Со временем на стенках коронарных артерий, которые обеспечивают сердечную мышцу кровью, начинают образовываться атеросклеротические отложения. Эти наросты являются результатом атеросклероза и возникают из-за повышенного уровня холестерина. Вследствие этих отложений диаметр коронарных артерий сужается, что приводит к ухудшению кровоснабжения сердца.
Когда кровоток к миокарду становится критически низким, для улучшения состояния применяются медикаменты. Сужение артерий создает условия для образования тромбов, что увеличивает вероятность полного прекращения кровотока и развития инфаркта миокарда.
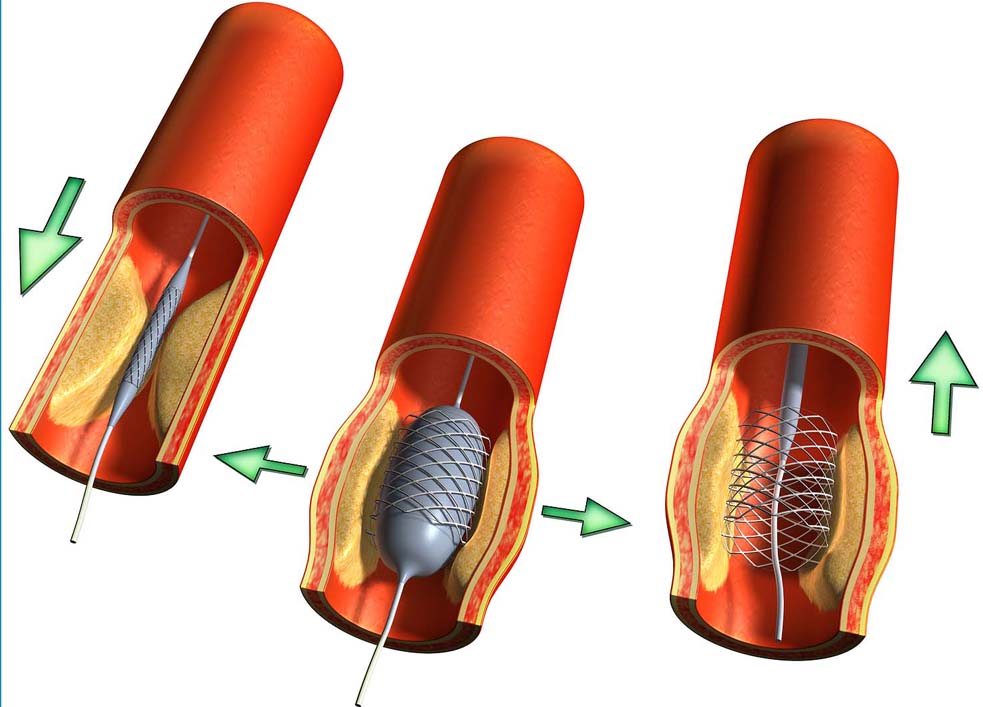
Лечение с помощью лекарств снижает риски для здоровья лишь на короткий срок. В дальнейшем требуется хирургическое вмешательство для восстановления нормального состояния артерий. В этом случае выполняется ангиопластика. Процедура включает введение катетера через крупный сосуд, который направляется в коронарную артерию для расширения просвета с установкой стента или баллона.
Врачи отмечают, что стенты для коронарных сосудов играют ключевую роль в лечении ишемической болезни сердца. Существует несколько разновидностей стентов, включая металлические, лекарственные и биоразлагаемые. Каждый из них имеет свои показания и преимущества. Например, лекарственные стенты, покрытые специальными медикаментами, помогают предотвратить повторное сужение сосуда, что особенно важно для пациентов с высоким риском рецидива.
Способы установки стентов варьируются, но чаще всего применяется метод коронарной ангиопластики, который позволяет минимизировать травматичность процедуры. Врачи подчеркивают, что показания к установке стента включают значительное сужение коронарных артерий, которое приводит к болям в груди или сердечным приступам. Важно, чтобы решение о проведении процедуры принималось на основе комплексной оценки состояния пациента и его индивидуальных рисков.

Что такое стент
Наиболее распространенным методом ангиопластики является использование баллонного катетера. Этот инструмент механически расширяет суженные участки артерий. Хотя данная процедура не устраняет первопричины заболевания, она эффективно alleviates симптомы ишемической болезни. Однако у этого метода есть недостаток: иногда расширенная артерия может снова сужаться из-за эластичности катетера. В некоторых случаях для достижения желаемого результата требуется приложить значительные усилия, что может привести к расслоению стенки сосуда.
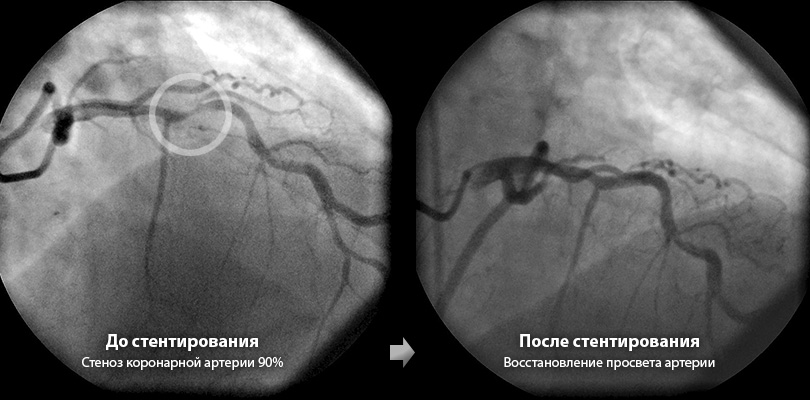
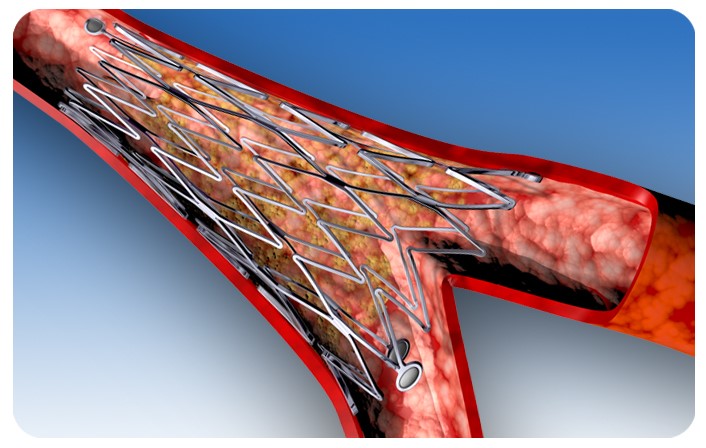
Чтобы преодолеть эти недостатки ангиопластики, были разработаны стенты. Это устройство представляет собой тонкую трубку из ячеистого металла. Его вводят в суженный участок сосуда с помощью баллонного катетера. После введения стент расправляется, расширяя просвет артерии, что позволяет крови свободно течь через него. Стентирование значительно улучшает качество жизни пациентов с ишемией, снижает риск осложнений, облегчает боль при стенокардии и предотвращает сердечные приступы.
| Разновидность стента | Способ установки | Показания |
|---|---|---|
| Металлический стент без покрытия (BMS) | Чрескожное коронарное вмешательство (ЧКВ) с использованием баллонной ангиопластики | Острый коронарный синдром (ОКС), стабильная стенокардия, рестеноз после баллонной ангиопластики, когда риск рестеноза невысокий. |
| Стент с лекарственным покрытием (DES) | Чрескожное коронарное вмешательство (ЧКВ) с использованием баллонной ангиопластики | Острый коронарный синдром (ОКС), стабильная стенокардия, сахарный диабет, малый диаметр сосуда, длинные поражения, бифуркационные поражения, высокий риск рестеноза. |
| Биоразлагаемый стент (BVS) | Чрескожное коронарное вмешательство (ЧКВ) с использованием баллонной ангиопластики | Пациенты с низким риском тромбоза стента, молодые пациенты, пациенты, которым в будущем может потребоваться шунтирование, пациенты с высоким риском кровотечений при длительном приеме антитромбоцитарных препаратов. |
| Стент с двойным покрытием (DCS) | Чрескожное коронарное вмешательство (ЧКВ) с использованием баллонной ангиопластики | Пациенты с высоким риском рестеноза и тромбоза, сложные поражения, пациенты с сахарным диабетом. |
| Стент с аблюминальным покрытием (ABL) | Чрескожное коронарное вмешательство (ЧКВ) с использованием баллонной ангиопластики | Пациенты с высоким риском тромбоза стента, пациенты с аллергией на полимеры, используемые в DES. |
Виды и особенности коронарных стентов
Во время ангиопластики применяются различные расширяющие устройства, которые подбираются индивидуально для каждого пациента. При выборе учитываются особенности сосудов и имеющиеся патологии.
Для производства стентов используются:
- цилиндрические трубки, которые называются тубулярными стентами;
- отдельные элементы для создания кольцевых конструкций;
- проволока для формирования каркаса;
- плетеная сетка для сетчатых стентов.
Важно!
Некоторые каркасные конструкции могут расширяться самостоятельно, в то время как другие требуют установки в нужное положение с помощью баллонного катетера. Выбор метода установки зависит от конкретной ситуации.
Коронарные поддерживающие устройства классифицируются на следующие виды:
- Голометаллические стенты изготавливаются из хирургической стали или инертного сплава. Эти конструкции используются наиболее часто, однако их недостаток заключается в том, что в 30% случаев на месте установки может возникнуть повторное сужение стенок. В таких ситуациях может потребоваться установка дополнительного устройства внутри уже существующего, что приводит к снижению эластичности стенок сосуда.
- Стенты с лекарственным покрытием помогают предотвратить рестеноз сосудов. Эти устройства значительно снижают вероятность повторного сужения до 5%. Они появились на рынке в 2003 году и сегодня являются наиболее распространенными. После нанесения препарата на каркас, его покрывают полимером, который предотвращает быстрое вымывание лекарства. Длительность лечебного эффекта составляет несколько месяцев.
- Биорастворимые стенты изготавливаются из молочной кислоты с добавлением лекарственного средства. Срок службы таких устройств составляет 1,5 года, после чего каркас распадается, не нарушая форму сосуда. При использовании биорастворимых конструкций не происходит образования тромбов и закупорки сосудов.
Все стенты обладают следующими характеристиками:
- конструкция должна быть эластичной, чтобы металлический каркас мог легко проходить через извилистые участки сосуда;
- они должны быть биосовместимыми с тканями сосуда, не вызывая воспалительных процессов, некроза или отторжения;
- профиль конструкции должен обеспечивать хорошее расширение стента;
- необходимо предотвращать образование тромбов;
- стенты должны быть видимыми при рентгенологическом обследовании.
Все стенты для коронарных сосудов, кроме биорастворимых, устанавливаются на всю жизнь. Поэтому важно правильно выбрать каркас, чтобы минимизировать риск сопутствующих осложнений.
https://youtube.com/watch?v=oaP2oPjbMCQ

Новшества в разработке стентов
В результате исследований, проведенных в конце 2006 года, FDA объявило, что коронарные стенты не вызывают сердечные приступы и не приводят к летальным исходам. В последующие годы работа в этой области продолжилась, и новые данные подтвердили как безопасность, так и эффективность этих медицинских устройств. Это стало толчком для активного развития новых технологий стентирования.
С появлением стентов, покрытых лекарственными веществами, лечение ишемической болезни сердца стало значительно проще. Частота повторного стеноза снизилась до 8%, хотя проблема тромбообразования все еще оставалась актуальной. В результате дальнейших исследований было создано второе поколение стентов, которые отличались усовершенствованной конструкцией и имели инновационное полимерное покрытие с антипролиферативным эффектом. В завершение были разработаны рассасывающиеся полимерные биостенты, которые постепенно растворяются, сохраняя при этом неизменным диаметр сосуда.
Преимущества и недостатки стентирования
Ангиопластика с применением поддерживающего устройства имеет ряд преимуществ:
- процедура является малотравматичной;
- длительность операции составляет до 3 часов;
- нет необходимости в использовании системы искусственного кровообращения;
- разрезы на теле не выполняются;
- все манипуляции проводятся под местной анестезией;
- для полного восстановления достаточно нескольких недель;
- возможно вмешательство на мелких сосудах с диаметром более 3 мм;
- эффективность данной ангиопластики достигает 85%.
Несмотря на то, что этот инновационный метод восстанавливает кровообращение и обладает множеством положительных аспектов, существуют и некоторые недостатки стентирования:
- существует вероятность образования тромбов;
- прооперированный сосуд может снова сузиться;
- если на стенках имеются кальциевые отложения, операция может быть затруднена;
- существует множество противопоказаний;
- невозможно восстановить просвет сосудов с диаметром менее 3 мм.
Срок службы расширяющего каркаса зависит от следующих факторов:
- насколько хорошо материал приживается или отторгается организмом;
- насколько точно соблюдались рекомендации лечащего врача в течение года после операции;
- как организм реагирует на применяемые медикаменты;
- имеются ли у пациента предрасположенности к сахарному диабету, длительному заживлению ран и образованию язв.
Важно!
При отсутствии негативных факторов воздействие на стент, он будет эффективно функционировать в организме пациента на протяжении всей жизни.
Предпосылки для использования лекарственных стентов
У пациентов с сахарным диабетом существует риск серьезного поражения артерий. В таких случаях есть высокая вероятность повторного сужения сосуда в области, где была проведена ангиопластика. Чтобы снизить риск подобных осложнений, используются стенты, покрытые лекарственными средствами. Эти препараты оказывают местное воздействие на область операции.
Важно!
Если ангиопластика выполнена с использованием лекарственного стента, требования к соблюдению медикаментозной терапии становятся особенно строгими, так как это помогает предотвратить образование тромбов. Длительность приема таких медикаментов может увеличиваться до одного года, пока действующее вещество не растворится. Невыполнение этих рекомендаций значительно повышает риск образования тромбообразований.
Стенты с лекарственным покрытием не следует устанавливать пациентам с язвенными заболеваниями желудка или кишечника. В данном случае ключевым фактором является необходимость длительной антитромбоцитарной терапии. Также от такого типа ангиопластики отказываются, если пациент не переносит антитромбоцитарные препараты или не готов к их длительному применению. Не рекомендуется использовать этот метод лечения, если в течение года после ангиопластики планируется любое хирургическое вмешательство.
Заключение
Стентирование коронарных артерий представляет собой инновационный подход к лечению ишемической болезни сердца. В настоящее время, благодаря восстановлению кровотока в коронарных сосудах с помощью минимально инвазивных методов, удается сохранить жизнь и здоровье множества пациентов. Эта методика стала широко распространенной благодаря своей низкой травматичности и быстрому восстановлению после процедуры.
Процесс установки стента
Процесс установки стента в коронарные сосуды представляет собой высокотехнологичную медицинскую процедуру, направленную на восстановление проходимости артерий, суженных или заблокированных атеросклеротическими бляшками. Установка стента осуществляется в рамках коронарной ангиопластики и включает несколько ключевых этапов.
Подготовка пациента: Перед процедурой пациент проходит комплексное обследование, включая электрокардиограмму, эхокардиографию и коронарографию. Эти исследования помогают оценить состояние сердца и сосудов, а также определить степень и локализацию стенозов. Важно также собрать анамнез, чтобы исключить противопоказания к процедуре, такие как аллергия на контрастные вещества или наличие тяжелых сопутствующих заболеваний.
Анестезия: Установка стента обычно проводится под местной анестезией, что позволяет минимизировать дискомфорт пациента. В некоторых случаях может быть использована седация для снижения тревожности.
Доступ к коронарным сосудам: Процедура начинается с доступа к сосудистой системе. Чаще всего используется радиальный доступ через лучевую артерию на запястье или феморальный доступ через бедренную артерию. В зависимости от выбранного метода, врач делает небольшой разрез и вводит катетер.
Коронарная ангиография: После доступа к артерии врач проводит коронарную ангиографию — рентгенологическое исследование, которое позволяет визуализировать коронарные сосуды и оценить степень их поражения. В процессе ангиографии через катетер вводится контрастное вещество, что позволяет получить четкие изображения артерий.
Ангиопластика: После определения места сужения или блокады, врач проводит ангиопластику. На конце катетера размещен баллон, который вводится в пораженный участок сосуда. Баллон надувается, что приводит к расширению стенки артерии и восстановлению ее проходимости.
Завершение процедуры: После установки стента катетер аккуратно удаляется, а доступ к артерии закрывается. В большинстве случаев пациенту назначаются антикоагулянты для предотвращения тромбообразования в области стента. Процедура обычно занимает от 30 минут до 2 часов, в зависимости от сложности случая.
Послеоперационный период: После установки стента пациент остается под наблюдением в стационаре на несколько часов или дней. Важно контролировать его состояние, а также следить за возможными осложнениями, такими как кровотечения или аллергические реакции на контрастное вещество.
Таким образом, процесс установки стента является высокоэффективным методом лечения коронарной болезни сердца, позволяющим значительно улучшить качество жизни пациентов и снизить риск сердечно-сосудистых осложнений.
Послеоперационный уход и реабилитация
После установки стента в коронарные сосуды важным этапом является послеоперационный уход и реабилитация пациента. Эти процессы направлены на минимизацию риска осложнений, улучшение общего состояния здоровья и восстановление нормальной физической активности.
Наблюдение в стационаре: После процедуры установки стента пациент обычно остается в больнице на несколько дней для наблюдения. В этот период медицинский персонал контролирует сердечный ритм, артериальное давление и другие жизненно важные показатели. Также проводятся регулярные анализы крови для оценки состояния пациента и выявления возможных осложнений, таких как тромбообразование или инфекция.
Обезболивание и лечение: В первые дни после операции могут быть назначены обезболивающие препараты для уменьшения дискомфорта. Также важно следовать рекомендациям врача по приему антикоагулянтов и других медикаментов, которые помогают предотвратить образование тромбов в области стента.
Физическая активность: Восстановление физической активности должно происходить постепенно. В первые дни после операции рекомендуется избегать интенсивных физических нагрузок. Врач может порекомендовать легкие прогулки, которые помогут улучшить кровообращение и ускорить процесс реабилитации. Постепенно, по мере улучшения состояния, можно увеличивать уровень физической активности, включая упражнения на растяжку и кардионагрузки.
Диета и образ жизни: Важным аспектом реабилитации является соблюдение здорового питания. Рекомендуется уменьшить потребление насыщенных жиров, соли и сахара, а также увеличить количество фруктов, овощей и цельнозерновых продуктов в рационе. Отказ от курения и ограничение потребления алкоголя также играют ключевую роль в восстановлении здоровья сердечно-сосудистой системы.
Психологическая поддержка: После установки стента пациенты могут испытывать стресс или тревогу по поводу своего состояния. Психологическая поддержка, включая консультации с психологом или участие в группах поддержки, может помочь справиться с эмоциональными трудностями и повысить качество жизни.
Регулярные контрольные обследования: После выписки из больницы пациенту необходимо регулярно посещать врача для контроля состояния сердечно-сосудистой системы. Это включает в себя ЭКГ, эхокардиографию и другие исследования, которые помогут оценить эффективность стента и выявить возможные проблемы на ранней стадии.
Таким образом, послеоперационный уход и реабилитация после установки стента в коронарные сосуды являются важными этапами, которые способствуют успешному восстановлению пациента и снижению риска осложнений. Следование рекомендациям врачей и активное участие в процессе реабилитации помогут достичь наилучших результатов и улучшить качество жизни.
Сравнение стентирования с другими методами лечения коронарной болезни
Коронарная болезнь сердца (КБС) является одной из ведущих причин смертности в мире, и для её лечения разработано множество методов. Стентирование, как минимально инвазивная процедура, часто сравнивается с другими подходами, такими как медикаментозная терапия и коронарное шунтирование. Каждому из этих методов присущи свои преимущества и недостатки, которые необходимо учитывать при выборе оптимального лечения для пациента.
Медикаментозная терапия включает в себя использование антиагрегантов, статинов и других препаратов, направленных на снижение риска тромбообразования и улучшение липидного профиля. Этот подход может быть эффективен на ранних стадиях заболевания, однако при значительных стенозах коронарных артерий медикаментозное лечение часто оказывается недостаточным. В таких случаях стентирование может стать более предпочтительным вариантом, так как оно позволяет механически расширить суженные участки сосудов и восстановить нормальный кровоток.
Коронарное шунтирование, в свою очередь, является более инвазивной процедурой, которая предполагает создание обходного пути для крови, минуя заблокированные участки коронарных артерий. Этот метод может быть показан при множественных стенозах или при поражении главных артерий, когда стентирование может быть неэффективным. Однако шунтирование связано с более высоким риском осложнений и длительным восстановительным периодом по сравнению со стентированием.
Сравнивая стентирование с другими методами, важно учитывать не только клинические показания, но и индивидуальные особенности пациента, такие как возраст, общее состояние здоровья, наличие сопутствующих заболеваний и предпочтения самого пациента. Например, у пациентов с высоким риском хирургических вмешательств стентирование может быть предпочтительным вариантом из-за своей минимальной инвазивности и короткого времени восстановления.
В заключение, выбор между стентированием, медикаментозной терапией и коронарным шунтированием зависит от множества факторов, включая степень и характер коронарного поражения, общее состояние пациента и его предпочтения. Каждый из этих методов имеет свои показания и противопоказания, и решение о выборе подходящего лечения должно приниматься совместно с врачом на основе тщательной оценки всех факторов.