Болезнь Шенлейна-Геноха, или аллергический васкулит, — серьезное заболевание, затрагивающее детей и взрослых с разнообразными клиническими проявлениями. Понимание этиологии и патогенеза болезни важно для диагностики и лечения. В статье рассмотрим основные причины, классификацию, код по МКБ, а также рекомендации по диагностике и лечению, что поможет врачам и пациентам лучше ориентироваться в проблеме и снизить риск осложнений.
Общая информация
Патология, известная как пурпура Шенлейна-Геноха (геморрагический васкулит, аллергическая пурпура, капилляротоксикоз), является одной из самых распространенных форм геморрагических заболеваний. В Международной классификации болезней (МКБ) данное состояние обозначается как «аллергическая пурпура». Код по МКБ-10: D69.0.
Врачи отмечают, что болезнь Шенлейна-Геноха, или аллергический васкулит, может возникать как у детей, так и у взрослых, хотя чаще всего диагностируется у детей. Основными причинами появления заболевания являются инфекционные агенты, такие как вирусы и бактерии, а также аллергические реакции на определенные продукты или медикаменты. Важно учитывать, что генетическая предрасположенность также может играть значительную роль в развитии болезни.
Лечение болезни Шенлейна-Геноха направлено на устранение симптомов и предотвращение осложнений. Врачами рекомендуются противовоспалительные препараты, кортикостероиды и иммуносупрессоры в более тяжелых случаях. Также важно соблюдать режим и диету, исключая потенциальные аллергены. Регулярное наблюдение у специалиста позволяет контролировать течение заболевания и корректировать терапию при необходимости.

Патогенез (механизм развития)
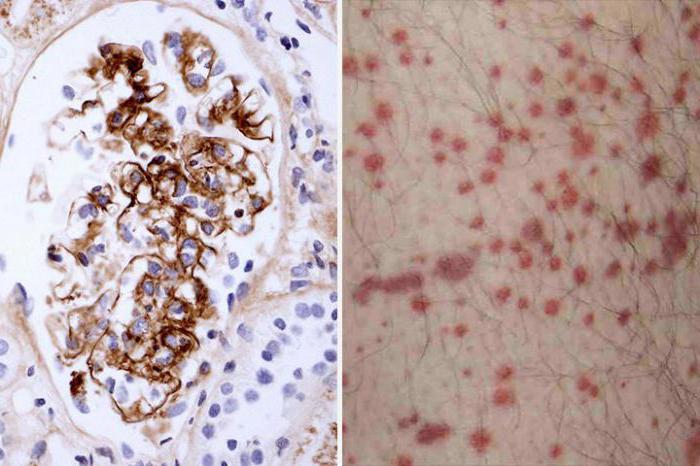
Геморрагический васкулит (ГВ) относится к группе аутоиммунных заболеваний. Основой патогенеза этого недуга является избыточное образование низкомолекулярных антигенов, которые входят в состав иммунных комплексов. Эти антигены, находясь в биологических жидкостях, начинают оседать на стенках мелких сосудов, что приводит к их повреждению. В результате этого увеличивается проницаемость сосудов и нарушается процесс свертывания крови.
В зоне повреждения наблюдается активизация компонентов биологических жидкостей. К пораженному участку направляются тучные клетки, нейтрофилы, фагоцитирующие мононуклеары, базофилы и эозинофилы. Эта аномальная активность вызывает развитие асептического воспалительного процесса, который в первую очередь затрагивает микроциркуляторное русло — артериолы, капилляры и венулы.
| Причина | Описание | Лечение |
|---|---|---|
| Инфекции | Чаще всего вирусные (ОРВИ, грипп, ветрянка), реже бактериальные (стрептококк). Вызывают иммунный ответ, который повреждает мелкие сосуды. | Симптоматическое (жаропонижающие, обезболивающие), антибиотики при бактериальной инфекции, иммуносупрессанты в тяжелых случаях. |
| Лекарственные препараты | Некоторые антибиотики (пенициллины, цефалоспорины), НПВС, препараты для лечения эпилепсии могут спровоцировать реакцию. | Отмена провоцирующего препарата, симптоматическое лечение, кортикостероиды при выраженном воспалении. |
| Пищевые аллергены | Редко, но могут быть причиной. Чаще всего это молочные продукты, яйца, орехи, цитрусовые. | Исключение аллергена из рациона, антигистаминные препараты, кортикостероиды. |
| Вакцинация | В редких случаях после вакцинации может развиться иммунный ответ, приводящий к васкулиту. | Симптоматическое лечение, кортикостероиды. |
| Аутоиммунные заболевания | Болезнь Шенлейна-Геноха может быть ассоциирована с другими аутоиммунными состояниями (например, системная красная волчанка, ревматоидный артрит). | Лечение основного аутоиммунного заболевания, иммуносупрессанты. |
| Генетическая предрасположенность | Предполагается наличие генетической предрасположенности, но конкретные гены пока не идентифицированы. | Не влияет на лечение, но учитывается при оценке рисков. |
| Опухоли | В редких случаях паранеопластический синдром может проявляться как васкулит Шенлейна-Геноха. | Лечение основного онкологического заболевания, симптоматическое лечение васкулита. |
| Травмы | В некоторых случаях травмы могут быть триггером для развития заболевания. | Симптоматическое лечение, покой. |
| Переохлаждение | Редко, но может быть провоцирующим фактором. | Симптоматическое лечение, избегание переохлаждения. |
| Идиопатическая (неизвестная) причина | В значительном числе случаев точная причина развития болезни остается неизвестной. | Симптоматическое лечение, кортикостероиды, иммуносупрессанты в зависимости от тяжести и пораженных органов. |
Этиология (причины развития)
Этиология аллергической пурпуры до сих пор остается недостаточно изученной. Тем не менее, начало заболевания чаще всего наблюдается в холодное время года, что позволяет предполагать его инфекционную природу. У большинства пациентов с пурпурой Шенлейна-Геноха она проявляется через 2-3 недели после перенесенных инфекций, таких как ангина, скарлатина, трахеит, бронхит, тонзиллит, корь, краснуха, ветряная оспа и другие вирусные заболевания.
Внимание!
Существуют случаи, когда пурпура Шенлейна-Геноха развивалась у детей после вакцинации против брюшного тифа, кори и гриппа.
На основе многолетних наблюдений эксперты выделяют несколько общих триггеров (пусковых факторов), способных спровоцировать это аутоиммунное заболевание:
- Аллергия. У многих пациентов с геморрагическим васкулитом в анамнезе отмечается предрасположенность к различным аллергическим реакциям. У них часто возникают аллергии на пищу и медикаменты, а также они могут страдать от дерматитов, диатеза, поллиноза и аллергического ринита.
- Лекарственная терапия. Заболевание иногда развивается после длительного использования антибиотиков, нестероидных противовоспалительных и антиаритмических препаратов.
- Другие факторы. Употребление алкоголя, определенные продукты питания, глистные инвазии, переохлаждение, укусы насекомых, сахарный диабет, цирроз печени и злокачественные опухоли могут также выступать в роли триггеров. Патология может возникнуть и во время беременности.
Часто установить точные причины возникновения геморрагического васкулита оказывается сложным. Некоторые специалисты полагают, что заболевание развивается после инфекции только в тех случаях, когда у человека имеется генетическая предрасположенность к аутоиммунным расстройствам. В любом случае, иммунная система реагирует неадекватно на предполагаемые причины, воспринимая их как угрозу для организма. В результате иммунитет запускает защитный механизм, который разрушает собственные здоровые ткани.
Клинические симптомы
В воспалительный процесс могут быть вовлечены различные органы и системы организма. Симптоматика болезни Шенлейна-Геноха варьируется в зависимости от основных клинических проявлений. К ним относятся:
-
Кожный синдром. Кожные высыпания наблюдаются практически у всех пациентов, именно по ним чаще всего ставят диагноз ГВ. На начальном этапе болезни они имеют ярко-красный цвет, затем становятся багрово-синими. Геморрагические высыпания на коже (пурпура) могут проявляться как отдельные элементы, расположенные на некотором расстоянии друг от друга, или группами. Размеры высыпаний могут различаться, но чаще всего они мелкие. При нажатии они не исчезают. Сыпь локализуется на ягодицах, нижних конечностях, голове, реже на туловище и руках. При тяжелом течении болезни высыпания могут сливаться в одно обширное пятно, что приводит к некрозу тканей.
-
Суставной синдром. Этот симптом встречается у 70% пациентов. Боли и отеки фиксируются в крупных суставах (голеностопных, коленных) и могут варьироваться по интенсивности. Обычно деформация суставов и ограничение их подвижности не наблюдаются. Боль может возникать внезапно и также неожиданно исчезать.
-
Почечный синдром. При поражении сосудов почек может наблюдаться их кровоточивость (у 20-35% пациентов). Также могут развиваться гематурия (наличие крови в моче) и протеинурия (наличие белка в моче). Артериальная гипертензия фиксируется редко. Проблемы с почками, как правило, имеют серьезный характер и могут угрожать жизни.
-
Поражение желудочно-кишечного тракта. Сильные приступообразные боли в животе являются признаком, вызванным кровоизлиянием в стенку кишечника. Болевой синдром возникает внезапно и часто локализуется в правом подреберье или в центре живота. Иногда могут наблюдаться тошнота, рвота и лихорадка.
Внимание!
В разгар болезни часто отмечаются боли в животе, повышение температуры и увеличение числа лейкоцитов в крови. В связи с этим врачи могут ошибочно назначить операцию по поводу предполагаемого острого воспаления в брюшной полости.
Поражение других органов и систем встречается редко (менее 5% всех случаев). У таких пациентов могут наблюдаться:
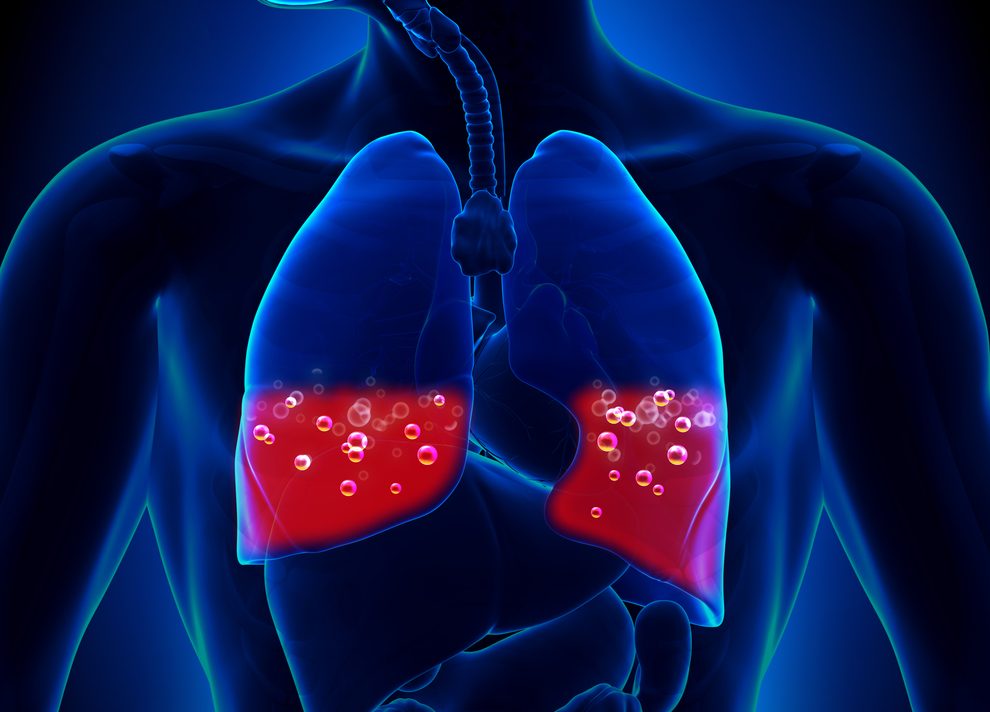
- геморрагическая пневмония (одышка, назойливый кашель с кровью);
- геморрагический перикардит, эндокардит (боль в области груди);
- поражение головного мозга (головная боль, головокружение, менингит);
- отек мошонки.
Для указанных симптомов характерно воспаление сосудов этих органов.

Современная классификация
Классификация аллергической пурпуры основывается на степени выраженности клинических симптомов:
- легкая форма – незначительные кожные высыпания и минимальный болевой синдром;
- средняя форма – ярко-красные высыпания, суставные боли, напоминающие артрит, а также дискомфорт в области живота;
- тяжелая форма – почечная недостаточность, кровотечения в желудочно-кишечном тракте, обширные высыпания, которые могут образовывать большие участки с язвами и некротическими изменениями.
В клиническом течении выделяют:
- острую стадию, которая наблюдается при начале заболевания или его рецидиве;
- стадию ремиссии, когда симптомы ослабевают или полностью исчезают.
Острый период обычно продолжается около 2 месяцев, а затяжной – до 6 месяцев. По истечении полугода геморрагический васкулит классифицируется как хронический.
https://youtube.com/watch?v=j7ec57PQMLc
Диагностические исследования
Диагностика пурпуры Шенлейна-Геноха основывается на жалобах пациента и клинических проявлениях. Симптомы этой патологии не являются уникальными, поэтому васкулит данного типа подозревают при наличии двух и более его признаков, таких как характерные высыпания и болевой синдром. Также важно учитывать возраст пациента.
В медицинской практике отсутствуют специфические лабораторные тесты, которые могли бы точно подтвердить наличие заболевания. У пациентов с геморрагическим васкулитом часто наблюдаются следующие изменения в клиническом анализе крови:
- небольшое увеличение уровня лейкоцитов;
- рост числа эозинофилов;
- увеличение количества тромбоцитов;
- ускорение скорости оседания эритроцитов (СОЭ).
Биохимический анализ крови может показать повышение уровня фибриногена и иммуноглобулинов. В плазме иногда обнаруживаются сиаловые кислоты и С-реактивный белок.
Важно! Наличие этих изменений в крови не является прямым признаком геморрагического васкулита. Эти отклонения лишь свидетельствуют о воспалительном процессе.
В программу обследования обязательно должны входить следующие исследования:
- анализ мочи и кала на скрытую кровь;
- ультразвуковое исследование брюшной полости и почек;
- эзофагогастродуоденоскопия (ЭГДС);
- трахеобронхоскопия;
- биопсия кожи и почек.
Клинические проявления васкулита не имеют специфической этиологии. Дифференциация диагноза осуществляется путем активного выявления признаков предполагаемого заболевания.
Тактика лечения
Болезнь Шенлейна-Геноха требует комплексного подхода к лечению. Первым шагом в клинических рекомендациях является пересмотр образа жизни пациента. Ему следует исключить алкоголь и продукты, способные вызвать аллергические реакции, такие как цитрусовые и сладости. Далее назначаются медикаменты с учетом проявлений заболевания.
Основная цель медикаментозной терапии заключается в подавлении воспалительных процессов и снижении свертываемости крови. В традиционной практике используются следующие группы лекарственных средств:
- глюкокортикостероиды (Преднизолон, Медрол);
- цитостатики (Азатиоприн, Сандиммун);
- антиагреганты (Аспикор, Тиклопидин);
- антикоагулянты (Гепарин, Троксевазин).
Если заболевание сопровождается воспалением суставов, рекомендуется применять местные обезболивающие и противовоспалительные средства. Нестероидные противовоспалительные препараты (НПВС) назначаются только при наличии выраженного болевого синдрома. При кожных проявлениях хорошо зарекомендовали себя сульфаниламиды (Колхицин, Сульфасалазин). Гемодиализ показан в случаях выраженной почечной недостаточности. Внутривенное введение иммуноглобулинов и плазмаферез (процедура забора крови, ее очистки и возвращения обратно в кровоток) применяются как крайние меры при высокой активности антител.
Внимание!
Антигистаминные препараты имеют низкую эффективность при данной болезни, однако некоторые специалисты могут рекомендовать их использование в случаях, когда в анамнезе присутствует аллергия.
Хирургическое вмешательство необходимо в случае развития осложнений, требующих операции, таких как перфорация стенок желудка или инвагинация кишки.
Профилактика
Специфические меры профилактики не разработаны. Врачи советуют придерживаться здорового образа жизни, включая следующие рекомендации:
- отказаться от вредных привычек;
- правильно питаться;
- соблюдать режим дня;
- обеспечивать полноценный сон;
- минимизировать стрессовые ситуации и эмоциональное напряжение;
- принимать медикаменты только по назначению врача;
- своевременно лечить инфекционные и вирусные заболевания.
Пациентам с диагнозом болезнь Шенлейна-Геноха рекомендуется проходить лечение в условиях курорта или санатория. Им следует избегать переохлаждения, употребления аллергенных продуктов и приема лекарств, а также алкоголя. Дети, страдающие геморрагическим васкулитом, должны находиться под постоянным наблюдением ревматолога. Им не рекомендуется длительное пребывание на солнце, занятия активными видами спорта и проведение физиотерапевтических процедур.
Осложнения, прогноз
Среди ключевых последствий геморрагического васкулита можно выделить следующие:
- желудочно-кишечные кровотечения;
- легочные кровотечения;
- воспалительные процессы в органах брюшной полости;
- хроническую почечную недостаточность;
- тромбоз сосудов;
- геморрагический инсульт;
- тяжелую анемию.
Серьезные кровопотери могут привести к коллапсу и анемической коме.
Прогноз при геморрагическом васкулите легкой степени, который проявляется кожными высыпаниями, обычно благоприятный. В таких случаях медикаментозное лечение может полностью устранить заболевание или перевести его в стадию стойкой ремиссии. Однако хроническое течение капилляротоксикоза, сопровождающееся частыми обострениями и серьезными проблемами с почками, имеет неблагоприятный прогноз. Внезапное обострение может привести к летальному исходу в течение первых суток, чаще всего из-за поражения сосудов центральной нервной системы и кровоизлияния в мозг.
Болезнь Шенлейна-Геноха представляет собой серьезное заболевание, требующее своевременного лечения. Игнорирование симптомов может привести к необратимым последствиям, которые не только значительно ухудшат качество жизни, но и могут стать причиной летального исхода. При правильном подходе геморрагический васкулит может отступить или ослабеть, позволяя человеку вернуться к полноценной жизни.
Роль иммунной системы в развитии болезни
Иммунная система играет ключевую роль в развитии болезни Шенлейна Геноха, которая является сосудистым заболеванием, характеризующимся воспалением мелких кровеносных сосудов, особенно в коже, почках и желудочно-кишечном тракте. Это заболевание чаще всего наблюдается у детей, но может также возникать у взрослых. Понимание механизмов, связанных с иммунной системой, помогает объяснить, почему болезнь возникает и как ее можно лечить.
Основной причиной болезни Шенлейна Геноха является аномальная реакция иммунной системы на различные триггеры, такие как инфекции, аллергены или даже некоторые лекарства. В большинстве случаев заболевание развивается после перенесенной вирусной или бактериальной инфекции, что указывает на то, что иммунный ответ организма может быть чрезмерным или неправильно направленным. В результате этого возникает воспаление сосудов, что приводит к характерным симптомам, таким как сыпь, боли в животе и почечные проблемы.
Иммунные клетки, такие как Т-лимфоциты и В-лимфоциты, играют важную роль в патогенезе болезни. При активации этих клеток происходит выброс провоспалительных цитокинов, которые способствуют воспалению и повреждению сосудов. Это может привести к образованию иммунных комплексов, которые оседают в стенках сосудов, вызывая их воспаление и, как следствие, геморрагические проявления.
Кроме того, генетическая предрасположенность также может влиять на развитие болезни. У некоторых людей может быть наследственная предрасположенность к нарушениям в иммунной системе, что делает их более уязвимыми к развитию болезни Шенлейна Геноха. Исследования показывают, что наличие определенных генетических маркеров может увеличить риск заболевания, особенно в сочетании с внешними триггерами.
Лечение болезни Шенлейна Геноха направлено на снижение воспаления и облегчение симптомов. В зависимости от тяжести заболевания могут применяться противовоспалительные препараты, такие как нестероидные противовоспалительные средства (НПВС), кортикостероиды и иммунодепрессанты. Важно также контролировать сопутствующие симптомы, такие как боли в животе и почечные нарушения, что может потребовать дополнительной терапии.
Таким образом, понимание роли иммунной системы в развитии болезни Шенлейна Геноха позволяет не только лучше понять механизмы ее возникновения, но и разработать более эффективные стратегии лечения, направленные на коррекцию иммунного ответа и снижение воспалительных процессов в организме.
Сравнение с другими заболеваниями
Болезнь Шенлейна-Геноха (БШГ) является системным васкулитом, который в первую очередь поражает мелкие сосуды, что приводит к различным клиническим проявлениям. Важно понимать, что БШГ может быть схожа с рядом других заболеваний, что затрудняет диагностику и требует внимательного анализа симптомов и лабораторных данных.
Одним из заболеваний, с которым часто сравнивают БШГ, является аллергический васкулит. Оба состояния могут проявляться кожными высыпаниями, такими как пурпура, однако аллергический васкулит, как правило, связан с определенными аллергенами и имеет более четкую связь с предшествующими аллергическими реакциями. В отличие от этого, БШГ может развиваться после инфекционных заболеваний, таких как стрептококковая инфекция, и не всегда имеет явную аллергенную природу.
Еще одним заболеванием, которое может быть спутано с БШГ, является системная красная волчанка (СКВ). Оба состояния могут вызывать системные симптомы, такие как лихорадка и усталость, а также поражение почек. Однако СКВ характеризуется более широким спектром аутоиммунных проявлений, включая артрит и серозит, в то время как БШГ чаще всего проявляется в виде кожных высыпаний и абдоминальных болей.
Также стоит упомянуть о геморрагическом васкулите, который может иметь схожие симптомы, такие как пурпура и боли в животе. Однако геморрагический васкулит чаще всего связан с инфекциями или лекарственными реакциями, в то время как БШГ имеет более сложный патогенез, включающий иммунные механизмы и предшествующие инфекции.
Важно отметить, что диагностика БШГ требует комплексного подхода, включающего клинические данные, лабораторные исследования и, в некоторых случаях, биопсию кожи или почек. Это позволяет исключить другие заболевания с похожими симптомами и установить правильный диагноз.
Таким образом, различия между болезнью Шенлейна-Геноха и другими васкулитами и аутоиммунными заболеваниями заключаются в патогенезе, клинических проявлениях и реакции на лечение. Понимание этих различий имеет ключевое значение для правильной диагностики и выбора адекватной терапии.
Рекомендации по реабилитации и восстановлению
Реабилитация и восстановление после болезни Шенлейна Геноха требуют комплексного подхода, который включает как медицинские, так и немедицинские меры. Основная цель реабилитации заключается в восстановлении функции органов, улучшении качества жизни пациента и предотвращении рецидивов заболевания.
1. Медикаментозная терапия: В первую очередь, важно продолжать курс медикаментозного лечения, назначенного врачом. Это может включать кортикостероиды для уменьшения воспаления, иммуносупрессоры для контроля аутоиммунных процессов и препараты для поддержания функции почек. Регулярные контрольные анализы помогут отслеживать состояние пациента и корректировать лечение при необходимости.
2. Диета: Правильное питание играет ключевую роль в восстановлении. Рекомендуется соблюдать диету, богатую витаминами и минералами, а также избегать продуктов, которые могут усугубить состояние. Важно включать в рацион много фруктов, овощей, нежирного мяса и рыбы. Ограничение соли и сахара также может помочь в контроле артериального давления и уровня сахара в крови.
3. Физическая активность: Умеренные физические нагрузки способствуют улучшению общего состояния здоровья и укреплению иммунной системы. Рекомендуются занятия легкой физкультурой, такими как прогулки на свежем воздухе, плавание или йога. Однако важно избегать чрезмерных нагрузок, которые могут привести к ухудшению состояния.
4. Психологическая поддержка: Психологическое состояние пациента также требует внимания. Стресс и тревога могут негативно сказаться на процессе восстановления. Рекомендуется обращаться за поддержкой к психологу или психотерапевту, а также участвовать в группах поддержки, где пациенты могут делиться своим опытом и получать моральную поддержку.
5. Регулярные медицинские осмотры: После перенесенной болезни важно регулярно посещать врача для контроля состояния здоровья. Это позволит своевременно выявлять возможные осложнения и корректировать лечение. Врач может рекомендовать дополнительные обследования, такие как УЗИ почек или анализы на уровень белка в моче.
6. Образование и информированность: Обучение пациента и его семьи о болезни Шенлейна Геноха, ее симптомах и методах лечения поможет лучше справляться с заболеванием. Знание о том, как распознать рецидив и когда обращаться за медицинской помощью, может существенно повлиять на исход лечения.
Следуя этим рекомендациям, пациенты могут значительно улучшить свое состояние и качество жизни после перенесенной болезни Шенлейна Геноха. Важно помнить, что каждый случай индивидуален, и подход к реабилитации должен разрабатываться совместно с лечащим врачом.