Геморрагический васкулит — воспалительное заболевание сосудов, затрагивающее различные органы и системы, что может привести к серьезным последствиям для здоровья. У взрослых оно часто проявляется кожными высыпаниями, болями в суставах и другими симптомами, ухудшающими качество жизни. В статье рассмотрим причины геморрагического васкулита, его основные симптомы, методы диагностики и современные подходы к лечению. Эти знания помогут читателям распознать заболевание и обратиться за медицинской помощью, что важно для успешного восстановления.
Геморрагический васкулит
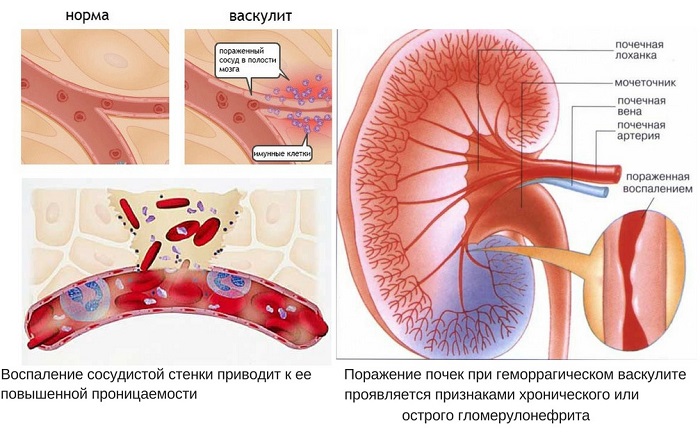
Перед тем как рассмотреть симптомы, важно понять, что такое геморрагический васкулит. Врачи относят это заболевание к приобретенным, то есть оно может развиться после рождения. Основной характеристикой недуга является повреждение сосудов. В первую очередь страдают капилляры, а также мелкие венулы и артериолы. В результате возникает неприятное асептическое воспаление, которое постепенно нарушает структуру стенок этих сосудов, что способствует образованию тромбов.
С течением времени процесс затрагивает и ближайшие кожные сосуды, а также сосуды паренхиматозных органов. Так развивается геморрагический васкулит, который проявляется в виде красноватой сыпи. Эта сыпь возникает из-за повреждений мелких подкожных сосудов. Такие высыпания могут иметь различные названия, включая аллергическую, ревматоидную или сосудистую пурпуру.
Интересный факт! Геморрагический васкулит чаще встречается у детей, особенно в возрасте от 4 до 12 лет, причем мальчики страдают от него чаще, чем девочки.
Врачи отмечают, что геморрагический васкулит у взрослых проявляется разнообразными симптомами, включая кожные высыпания, боли в суставах и абдоминальные колики. Эти проявления могут варьироваться по степени тяжести и часто требуют внимательной диагностики. Специалисты подчеркивают важность дифференциального анализа, чтобы исключить другие заболевания с похожими симптомами. Лабораторные исследования, такие как анализы крови и биопсия кожи, играют ключевую роль в установлении диагноза. В лечении геморрагического васкулита врачи обычно применяют кортикостероиды и иммунодепрессанты, что позволяет снизить воспаление и предотвратить осложнения. Однако подход к терапии должен быть индивидуализированным, учитывая общее состояние пациента и сопутствующие заболевания.

Причины возникновения
Почему возникает и быстро прогрессирует геморрагический васкулит, известный также как болезнь Шенлейна-Геноха? Установлено, что это заболевание не имеет инфекционной природы, следовательно, бактерии здесь не играют роли. Воспаление капилляров происходит по причинам, связанным с работой иммунной системы. Исследователи выделяют несколько факторов, способствующих развитию этого состояния:
- Осложнения после перенесенных инфекционных заболеваний, таких как ангина, грипп, ОРВИ, скарлатина или ветрянка.
- Проявление пищевой или лекарственной аллергии.
- Переохлаждение или индивидуальная непереносимость, чаще всего на медикаменты или вакцины.
- Наличие генетической предрасположенности.
В процессе формирования и течения геморрагического васкулита патогенез затрагивает иммунные комплексы. В результате защитная система организма начинает активировать группы иммунных клеток, которые, циркулируя с кровью, могут задерживаться и накапливаться на стенках мелких сосудов. Это приводит к повреждению стенок и быстрому развитию асептического воспаления.
Когда стенки сосудов воспалены, их эластичность снижается. Проницаемость увеличивается, что в итоге приводит к образованию опасных отложений – фибрина и тромбов. Таким образом, диагностика геморрагического васкулита основывается на его симптомах, таких как микротромбоз и геморрагический симптом, проявляющийся в виде кровоподтеков.
| Аспект | Описание | Важные замечания |
|---|---|---|
| Симптомы | Кожная сыпь (пурпура), боли в суставах, боли в животе, желудочно-кишечные кровотечения, поражение почек (гематурия, протеинурия). | Сыпь обычно симметричная, чаще на нижних конечностях и ягодицах. Боли в животе могут имитировать «острый живот». Поражение почек является наиболее серьезным осложнением. |
| Диагностика | Клиническая картина (характерная сыпь, боли в суставах/животе), лабораторные анализы (ОАК, ОАМ, биохимия крови, коагулограмма), биопсия кожи/почки. | Отсутствие тромбоцитопении отличает геморрагический васкулит от других причин пурпуры. Биопсия подтверждает диагноз и позволяет оценить степень поражения органов. |
| Лечение | Поддерживающая терапия (постельный режим, обезболивающие), глюкокортикостероиды (при тяжелом течении или поражении почек/ЖКТ), иммуносупрессанты (при неэффективности ГКС или прогрессирующем поражении почек). | Цель лечения – купирование воспаления и предотвращение осложнений. Дозировка и длительность терапии зависят от тяжести заболевания. Регулярный мониторинг функции почек обязателен. |
Разновидности заболевания
Лечение геморрагического васкулита всегда зависит от определения его типа.
В зависимости от локализации заболевания выделяют:
- кожный;
- суставной;
- абдоминальный (в области живота);
- почечный;
- комбинированный, когда могут проявляться различные формы. Наиболее распространенной является кожно-суставная форма, известная также как простая.
Кроме того, заболевание классифицируется по вариантам течения:
- молниеносное (протекает всего несколько дней);
- острое (длится от 30 до 40 дней);
- затяжное (может продолжаться 2 месяца и более);
- рецидивирующее (после лечения симптомы могут возвращаться, что происходит до 3-4 раз на протяжении нескольких лет);
- хроническое (большинство клинических проявлений могут сохраняться даже после терапии, с периодами обострения).
Также важно учитывать степень активности заболевания:
- низкая;
- средняя;
- высокая.

Клинические проявления
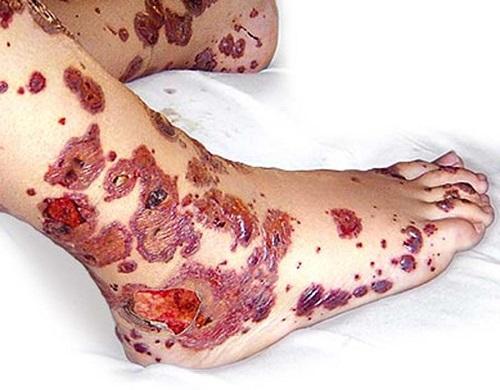
Определить геморрагический васкулит проще всего в случае кожной формы, так как высыпания становятся очевидными. В медицине выделяют следующие проявления:
- Пятнистые высыпания (яркие, розовые или красные) – это характерная геморрагическая сыпь, которая наблюдается в 100% случаев.
- Суставной синдром (боль в голеностопных суставах) – встречается в 70% случаев.
- Абдоминальный синдром (основной признак – боли в животе) – наблюдается в 60% случаев.
- Поражения почек – встречаются в 35% случаев.
Важно! Механизм действия этого заболевания всегда одинаков – это поражение сосудов. В организме их множество: в глазах, почках и других органах. Сосуды окружают почки и мозг. Осложнения геморрагического васкулита обычно затрагивают ближайшие органы. Если таких осложнений нет, заболевание считается легким.
Симптомы заболевания
Среди множества симптомов аллергии наиболее заметным является аллергическая сыпь, которая проявляется в виде покраснения. Она может появиться как в начале заболевания, так и в его завершающей стадии.
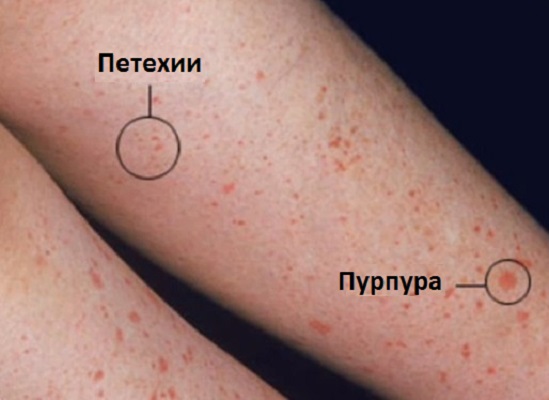
Пурпуры представляют собой мелкие пятнистые геморрагии (размером 1-2, реже 3 мм), которые легко прощупываются. Сыпь симметрична и хорошо видна. В начале она охватывает ступни или голени, а затем может распространиться на другие участки тела. Кроме пурпур, могут наблюдаться и другие элементы, такие как везикулы, петехии, эритемы, а в редких случаях – участки некроза.
Важно! При наличии суставного синдрома, связанного с геморрагическим васкулитом, наблюдается поражение суставных поверхностей. Люди могут ошибочно считать, что у них воспаление суставов или простуда, но если этот симптом появляется одновременно с высыпаниями, это может указывать на развитие геморрагического васкулита. В таком случае поражение суставов обычно незначительное и вызывает лишь кратковременные, легкие болезненные ощущения.
Иногда симптомы могут быть более выраженными, если затрагиваются крупные суставы (такие как голеностопные или коленные) и мелкие суставные поверхности. В этом случае страдает весь сустав, возникает быстрое развитие отечности, а болезненные ощущения становятся яркими и продолжительными. Пациенты могут испытывать дискомфорт от 2 до 5 дней. Заболевание может вызывать лишь незначительные боли, при этом суставы могут слегка деформироваться, но без серьезных изменений.
Наиболее тяжело проявляется абдоминальная форма геморрагического васкулита, при которой поражаются внутренние органы, такие как желудок или кишечник. В этом случае боли в животе могут появиться раньше, чем сыпь. Они возникают из-за геморрагий, образующихся на стенках кишечника. Боли имеют периодический, схваткообразный характер. Врачи иногда ставят другой диагноз, подозревая аппендицит или кишечную непроходимость, поскольку пациенты указывают на подреберную или подвздошную область как на источник боли. Обычно такие приступы длятся 2-3 дня, но могут быть и более продолжительными, до десяти дней.
Важно! При описании болей врачу пациент должен подробно рассказать о их продолжительности и локализации, а также довериться специалисту. Выявить геморрагический васкулит бывает непросто, даже для опытных врачей, особенно на ранних стадиях, когда сыпь еще не проявилась. Не стоит заниматься самолечением или игнорировать болезнь! Анализ крови поможет врачу получить полную картину состояния пациента.
Иногда боли могут сопровождаться тошнотой, рвотой или наличием крови в стуле. Кишечные кровотечения могут привести к снижению артериального давления и даже коллапсу.
Проще всего распознать симптомы кожно-геморрагической формы васкулита, так как сыпь всегда заметна и помогает определить характер заболевания.
К редким симптомам можно отнести поражение почек, проявляющееся гломерулонефритом, или легочный синдром, который включает кашель и одышку.
Симптомы могут различаться в зависимости от возраста пациента, будь то ребенок или взрослый.
У взрослых:
- болезнь протекает мягко, симптомы могут быть стертыми, что затрудняет диагностику;
- абдоминальный синдром наблюдается лишь в 50% случаев и редко сопровождается резкой тошнотой или рвотой;
- поражение почек может привести к хроническому диффузному гломерулонефриту и, в конечном итоге, к почечной недостаточности.
У детей:
- 30% пациентов могут испытывать лихорадку;
- болезнь протекает более остро, особенно в начале;
- абдоминальный синдром проявляется в виде жидкого стула с примесью крови;
- при кожно-геморрагическом васкулите сыпь заметна;
- чаще всего затрагиваются почки, и анализы крови и мочи помогают быстрее выявить заболевание.
Таким образом, симптомы и лечение могут различаться. Часто вместе с лечением врачи рекомендуют специальную диету при выявленном геморрагическом васкулите, особенно если имеется аллергия. Изучая симптомы и патогенез, можно понять, насколько опасен васкулит и какие могут быть его последствия.
Диагностика заболевания
При подозрении на геморрагический васкулит врач проводит всесторонний и детальный осмотр, который включает в себя опрос пациента. Это позволяет установить хронологию и особенности заболевания, а также собрать анамнез. Затем назначаются различные лабораторные и диагностические исследования, результаты которых помогут уточнить клиническую картину болезни. Также это позволит выявить причины и незамедлительно назначить лечение.
В случае необходимости может быть проведена специальная дифференциальная диагностика, если стандартные методы окажутся недостаточными.
Обследования:
- Коагулограмма.
- Определение развивающихся иммунных комплексов (анализ ЦИК).
- Измерение уровней иммуноглобулинов. Необходим класс A (повышен), в то время как G (снижен), а также криоглобулины с компонентами системы комплемента.
- Специальный биохимический анализ (выявление белковых фракций, включая СРБ и антистрептолизин О, а также серомукоид).
- Общий (развернутый) анализ крови, в котором подсчитываются показатели лейкоцитарной формулы.
Очевидно, что список анализов сосредоточен на исследовании крови. Пурпура у взрослых служит наглядным индикатором для врачей, указывая на возможные аномалии в сосудах пациента.
Важно! Иногда васкулит проявляется только в виде сыпи, и у людей может возникнуть впечатление, что это обычная аллергическая реакция, которую не нужно лечить, так как она пройдет сама собой. Однако лучше довериться специалистам, так как сыпь может быть лишь частью более серьезного заболевания.
Инструментальные методы:
- УЗИ почек (при необходимости);
- УЗИ органов брюшной полости;
- биопсия почек или кожи;
- эндоскопические исследования.
Выбор методов зависит от предполагаемой формы заболевания.
Возможна дифференциальная диагностика, которая включает:
- Щипковая проба – сдавливание кожи для выявления возможных подкожных геморрагий.
- Проба жгута – наложение жгута с последующим наблюдением за геморрагиями.
- Манжеточная проба – использование манжеты от тонометра для выявления подкожных кровоизлияний при нагнетании воздуха и создании давления.
Лечение васкулита
Заболевание может проявляться по-разному в зависимости от его типа.
При легкой форме, известной как кожно-геморрагическая, возможно амбулаторное лечение (обязательно с постельным режимом!). В этом случае, помимо медикаментов, важную роль играет диета, которую назначает врач. В ней исключаются мясные продукты, рыба, яйца и потенциальные аллергены, особенно новые продукты. Также составляется список разрешенных к употреблению продуктов.
Если заболевание имеет острое течение, пациенту требуется стационарное лечение с постоянным наблюдением за состоянием. В зависимости от врача и типа васкулита, могут быть привлечены и другие специалисты, если болезнь затрагивает внутренние органы. В этом случае меняются дозировки и перечень лекарств.
Важно! Диета при васкулите является частью комплексного лечения и ее продолжительность определяется врачом.
Характер лечения зависит от стадии заболевания:
- Дебют (первый случай заболевания) или рецидив, а также период ремиссии.
- Классификация клинической формы – простая (кожная) или смешанная, с поражением почек.
Тяжесть клинических проявлений может варьироваться: легкие проявления (хорошее или удовлетворительное самочувствие, незначительные высыпания и неострые боли в суставах) или среднетяжелые (множество ярких высыпаний, острые и продолжительные боли в суставах, периодические боли в животе, наличие крови или белка в анализе мочи).
Тяжелая форма характеризуется обширными высыпаниями, некротическими элементами, рецидивирующими ангионевротическими отеками, сильными болями в области живота, желудочно-кишечными кровотечениями, наличием крови в моче и нефротическим синдромом.
Также важно учитывать, как протекает заболевание – остро или затяжно, возможно, это хроническая форма болезни Шенлейна-Геноха, что будет видно по симптомам.
Если геморрагический васкулит выявлен у беременной женщины, лечение будет контролироваться гинекологом, чтобы сохранить здоровье как матери, так и ребенка.
Факторы риска включают:
- пожилой возраст;
- беременность;
- частые инфекции;
- предрасположенность к атопическим реакциям (аллергия);
- травмы.
Основным лечением геморрагического васкулита занимается врач-ревматолог, который устанавливает диагноз и при необходимости привлекает других специалистов (хирургов, нефрологов, гастроэнтерологов или гинекологов). При остром течении заболевания пациентов обязательно госпитализируют, обеспечивают наблюдение, соблюдение диеты и постельного режима.
Базисная терапия включает:
Энтеросорбенты (например, активированный уголь, энтеросгель) – они связывают токсины в кишечнике и способствуют их выведению.
Дезагреганты (такие как курантил, аспирин, трентал или тиклопидин) – улучшают микроциркуляцию крови и предотвращают образование опасных тромбов.
Антикоагулянты (гепарин, фраксипарин) – улучшают реологические свойства крови, повышают текучесть и снижают свертываемость, особенно при тромбоцитопеническом васкулите.
Антигистаминные препараты (тавегил, кетотифен, кларитин) – применяются при аллергических реакциях.
Регулярные инфузии (внутривенные капельницы) растворов помогают быстрее выводить токсины и разжижать кровь.
Глюкокортикоиды (преднизолон, метилпреднизолон) – обладают противовоспалительным и иммуносупрессивным действием, полезны при почечном или суставном синдроме.
Антибиотики и противомикробные препараты – необходимы для нейтрализации инфекции.
Дополнительная терапия, поддерживающая основное лечение геморрагического васкулита:
Нестероидные противовоспалительные препараты (диклофенак, ибупрофен, индометацин) – помогают снизить жар, облегчить боль и подавить воспаление.
Некоторые витамины – мембраностабилизаторы, укрепляют сосудистую стенку и предотвращают новые кровоизлияния.
Цитостатики – замедляют рост опухолевых клеток и при необходимости угнетают иммунную систему, эффективно подавляя аллергические реакции.
Плазмаферез и гемодиализ – применяются для очищения крови по необходимости.
Препараты кальция – быстро восполняют дефицит солей кальция.
Выбор лекарств и продолжительность лечения определяются врачом на основе диагностических данных. Синдром Шенлейна-Геноха – это сложное заболевание с разнообразными формами и особенностями течения.
https://youtube.com/watch?v=j7ec57PQMLc
Осложнения геморрагического васкулита
Геморрагический васкулит, также известный как аллергический васкулит или пурпура Шенлейна-Геноха, может приводить к различным осложнениям, которые могут значительно ухудшить качество жизни пациента и потребовать более интенсивного лечения. Осложнения могут варьироваться в зависимости от тяжести заболевания, вовлеченных органов и систем, а также от своевременности и адекватности проведенной терапии.
Одним из наиболее распространенных осложнений является почечная недостаточность. Геморрагический васкулит может вызывать гломерулонефрит, что приводит к нарушению функции почек. Симптомы могут включать отеки, повышение артериального давления, а также изменения в анализах мочи, такие как наличие белка и крови. В тяжелых случаях может потребоваться диализ или пересадка почки.
Кроме того, геморрагический васкулит может затрагивать желудочно-кишечный тракт, что может привести к серьезным осложнениям, таким как кишечные кровотечения или перфорация кишечника. Эти состояния требуют немедленного медицинского вмешательства и могут потребовать хирургического лечения.
Системные проявления заболевания могут также затрагивать сердечно-сосудистую систему. У пациентов могут развиваться миокардит или перикардит, что может привести к сердечной недостаточности. Важно проводить регулярный мониторинг сердечно-сосудистой функции у пациентов с геморрагическим васкулитом.
Неврологические осложнения также не редкость. У некоторых пациентов могут развиваться инсульты, менингит или полиневриты. Эти состояния требуют немедленного внимания и специализированного лечения, так как могут привести к длительным неврологическим дефицитам.
В дополнение к вышеописанным осложнениям, геморрагический васкулит может вызывать и другие проблемы, такие как хроническая усталость, депрессия и снижение качества жизни. Психологическая поддержка и реабилитация могут быть необходимы для улучшения общего состояния пациента.
Таким образом, геморрагический васкулит может иметь серьезные и разнообразные осложнения, требующие комплексного подхода к диагностике и лечению. Важно, чтобы пациенты находились под наблюдением опытных специалистов, которые смогут своевременно выявить и устранить возможные осложнения, обеспечивая тем самым наилучший прогноз для здоровья.
Прогноз и качество жизни пациентов
Прогноз при геморрагическом васкулите у взрослых зависит от множества факторов, включая тяжесть заболевания, наличие сопутствующих патологий и своевременность начала лечения. В большинстве случаев, при адекватной терапии, прогноз является благоприятным, однако в некоторых ситуациях возможны серьезные осложнения, которые могут негативно сказаться на качестве жизни пациента.
Одним из ключевых аспектов, влияющих на прогноз, является форма геморрагического васкулита. Например, при наиболее распространенной форме, пурпурной, симптомы могут быть менее выраженными, и при правильном лечении пациенты часто полностью восстанавливаются. В то же время, более тяжелые формы, такие как системный васкулит, могут приводить к серьезным осложнениям, включая поражение почек, легких и других органов, что значительно ухудшает прогноз.
Качество жизни пациентов с геморрагическим васкулитом может варьироваться в зависимости от степени выраженности симптомов и наличия хронических заболеваний. Многие пациенты сообщают о снижении физической активности, повышенной утомляемости и эмоциональных расстройствах, таких как депрессия и тревожность. Эти факторы могут существенно влиять на повседневную жизнь, работу и социальные взаимодействия.
Важно отметить, что регулярное наблюдение у врача и соблюдение рекомендаций по лечению могут значительно улучшить качество жизни пациентов. В некоторых случаях может потребоваться психотерапия или поддерживающая терапия для управления эмоциональными и психологическими аспектами заболевания.
Кроме того, пациенты должны быть информированы о своем состоянии и возможных симптомах, которые могут указывать на обострение заболевания. Это позволит им своевременно обращаться за медицинской помощью и избегать серьезных осложнений.
В заключение, несмотря на то что геморрагический васкулит может оказывать значительное влияние на качество жизни пациентов, при правильном подходе к лечению и регулярном медицинском наблюдении большинство людей могут вести активный и полноценный образ жизни.
Профилактика рецидивов заболевания
Профилактика рецидивов геморрагического васкулита у взрослых является важной задачей, так как заболевание может иметь хроническое течение и приводить к серьезным осложнениям. Основные подходы к профилактике рецидивов включают в себя изменение образа жизни, регулярное медицинское наблюдение и, при необходимости, медикаментозную терапию.
Первым шагом в профилактике рецидивов является соблюдение здорового образа жизни. Это включает в себя:
- Сбалансированное питание: Употребление продуктов, богатых витаминами и минералами, может помочь укрепить иммунную систему. Рекомендуется избегать продуктов, которые могут вызывать аллергические реакции или обострение заболевания.
- Физическая активность: Регулярные физические нагрузки способствуют улучшению кровообращения и общего состояния организма. Однако следует избегать чрезмерных нагрузок, которые могут привести к травмам или стрессу.
- Отказ от вредных привычек: Курение и злоупотребление алкоголем могут негативно сказаться на состоянии сосудов и иммунной системы, что увеличивает риск рецидивов.
Вторым важным аспектом является регулярное медицинское наблюдение. Пациенты с историей геморрагического васкулита должны проходить плановые осмотры у врача-ревматолога или терапевта. Это позволяет своевременно выявлять возможные рецидивы и корректировать лечение. Врач может рекомендовать:
- Регулярные анализы крови для контроля за состоянием сосудов и выявления воспалительных процессов.
- Мониторинг состояния почек и других органов, которые могут быть затронуты заболеванием.
При наличии факторов риска рецидивов, таких как инфекционные заболевания или стрессовые ситуации, врач может назначить профилактическое лечение. Это может включать в себя:
- Иммуносупрессивные препараты: В некоторых случаях может быть рекомендовано использование иммуносупрессоров для снижения активности иммунной системы и предотвращения обострений.
- Кортикостероиды: Врач может назначить низкие дозы кортикостероидов для контроля воспалительных процессов.
Важно отметить, что самолечение и игнорирование симптомов могут привести к ухудшению состояния и увеличению частоты рецидивов. Поэтому пациенты должны быть внимательны к своему здоровью и при появлении любых настораживающих симптомов обращаться за медицинской помощью.
В заключение, профилактика рецидивов геморрагического васкулита требует комплексного подхода, включающего изменение образа жизни, регулярное медицинское наблюдение и, при необходимости, медикаментозную терапию. Следуя рекомендациям врача и заботясь о своем здоровье, пациенты могут значительно снизить риск обострений и улучшить качество своей жизни.