Фибрилляция предсердий — распространённое нарушение сердечного ритма, способное вызвать серьёзные осложнения, такие как инсульт и сердечная недостаточность. В статье рассмотрим формы фибрилляции предсердий: постоянную и пароксизмальную, а также причины и механизмы её развития. Уделим внимание клинической картине и методам диагностики, чтобы читатели могли распознать важные симптомы. Обсудим современные подходы к лечению фибрилляции предсердий, что поможет пациентам и медицинским работникам выбрать оптимальную стратегию управления состоянием.
Причины возникновения
Заболевание встречается у 0,5% населения. Вероятность его развития увеличивается в 10 раз после достижения 65-летнего возраста. Существует несколько форм фибрилляции, которые различаются по продолжительности:
- пароксизмальная форма характеризуется приступами, которые длятся менее 48 часов;
- хроническая (перманентная) форма, как правило, сохраняется более 2 суток.
Иногда выделяют впервые диагностированную форму, которая может быть как пароксизмальной, так и хронической.
В 70% случаев причиной данного состояния являются различные заболевания. К пароксизмальной форме могут привести следующие факторы:
- инфаркт миокарда;
- острый перикардит;
- острый миокардит;
- тромбоэмболия легочной артерии;
- острые заболевания легких.
Кроме того, возникновение приступов пароксизмальной фибрилляции может быть связано с хирургическими вмешательствами на органах грудной клетки, электрическими травмами или употреблением алкоголя в больших количествах. В последнем случае приступ, как правило, возникает на следующий день после чрезмерного употребления спиртного.
Алкоголизм также может стать причиной хронической формы фибрилляции. Кроме того, к факторам, способствующим её развитию, относятся следующие заболевания сердца и экстракардиальные патологии:
- митральные пороки;
- ишемическая болезнь сердца;
- артериальная гипертензия;
- кардиомиопатия;
- врожденные пороки сердца;
- констриктивный перикардит;
- пролапс митрального клапана;
- кальцификация митрального фиброзного кольца;
- гипертиреоз;
- дисбаланс в работе нервной системы.
Если у пациента отсутствуют указанные патологии, его форма фибрилляции считается идиопатической.

Врачи отмечают, что фибрилляция предсердий является одной из самых распространенных аритмий, и ее причины могут быть разнообразными. К основным факторам риска относятся гипертония, ишемическая болезнь сердца, сердечная недостаточность и заболевания щитовидной железы. Кроме того, злоупотребление алкоголем и стресс также могут способствовать развитию этого состояния.
Существует несколько форм фибрилляции предсердий, включая пароксизмальную, персистирующую и постоянную. Каждая из них требует индивидуального подхода к лечению. Врачи подчеркивают важность ранней диагностики и контроля факторов риска. Лечение может включать медикаментозную терапию, направленную на контроль частоты сердечных сокращений и восстановление нормального ритма, а также процедуры, такие как абляция. Важно, чтобы пациенты следовали рекомендациям врачей и регулярно проходили обследования для предотвращения осложнений.
Механизм развития
Когда в миокарде возникает критическое количество волн возбуждения, они начинают проявляться и в предсердиях, вызывая сокращение отдельных небольших участков. Продолжительность фибрилляции зависит от двух ключевых факторов:
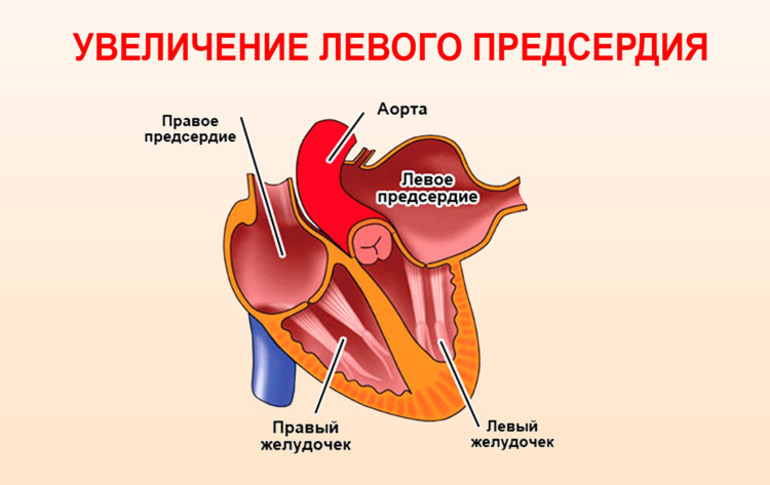
- размера левого предсердия;
- длины волн возбуждения.
Если предсердие увеличено и длина волны короткая, сокращения будут происходить по множеству кругов, что делает маловероятным самопроизвольное прекращение фибрилляции. В случае нормального размера предсердия и длинных волн количество сокращающихся участков уменьшается, что позволяет сердечному ритму восстановиться самостоятельно.
Иногда в тканях образуется множество волн, меняющих направление, что мешает предсердиям функционировать эффективно. Это негативно сказывается на наполнении желудочков, и они также начинают сокращаться часто и неритмично. В результате кровь застаивается в предсердиях, что может привести к снижению сердечного выброса.
| Причины | Формы | Лечение |
|---|---|---|
| Ишемическая болезнь сердца | Пароксизмальная (самокупирующаяся в течение 7 дней) | Антикоагулянты (варфарин, НОАК) |
| Артериальная гипертензия | Персистирующая (длится более 7 дней, требует вмешательства для восстановления ритма) | Контроль частоты сердечных сокращений (бета-блокаторы, блокаторы кальциевых каналов) |
| Пороки сердца (митральный стеноз, пролапс митрального клапана) | Длительно персистирующая (длится более 12 месяцев) | Восстановление синусового ритма (кардиоверсия, антиаритмические препараты) |
| Сахарный диабет | Постоянная (невозможно или нецелесообразно восстанавливать синусовый ритм) | Катетерная аблация |
| Заболевания щитовидной железы (гипертиреоз) | Хирургическое лечение (операция «Лабиринт») | |
| Ожирение | Лечение основного заболевания | |
| Хроническая обструктивная болезнь легких (ХОБЛ) | Изменение образа жизни (отказ от курения, умеренная физическая активность) | |
| Злоупотребление алкоголем | ||
| Стресс | ||
| Генетическая предрасположенность | ||
| Апноэ во сне | ||
| Возраст |
Клиническая картина и диагностика
Основные признаки данного состояния включают одышку и учащенное сердцебиение. Кроме того, могут возникать дискомфортные ощущения за грудиной, повышенная утомляемость, головокружение и даже обмороки. Если фибрилляция вызвана сердечно-сосудистыми заболеваниями, могут проявляться симптомы сердечной недостаточности и тромбоэмболические осложнения.
При визите к врачу из-за появившихся симптомов важно вспомнить, когда именно они начали проявляться, указать возможные причины (например, употребление алкоголя) и сообщить о принимаемых медикаментах. Особенно критично уточнить частоту и продолжительность приступов при пароксизмальной фибрилляции предсердий, чтобы избежать перехода в хроническую форму.
Иногда заболевание может протекать без явных симптомов и не проявляться. В таких случаях его можно обнаружить случайно во время профилактических осмотров, когда врач прослушивает сердце или проводит электрокардиограмму.
Если есть подозрение на фибрилляцию, назначается суточный мониторинг ЭКГ, который позволяет зафиксировать отдельные эпизоды нарушений сердечного ритма. Кроме того, для окончательной диагностики необходимо провести эхокардиографию. Этот метод помогает выявить или исключить сердечно-сосудистые заболевания и внутрисердечные тромбы, а также определить размеры левого предсердия и оценить сократительную функцию левого желудочка.
Перед тем как назначить медикаменты, проводится анализ на уровень гормонов щитовидной железы. При наличии гипертиреоза некоторые препараты могут быть противопоказаны.

Направления лечения
Комплексная терапия включает в себя восстановление и поддержание нормального ритма сердца, предотвращение эпизодов фибрилляции, а также профилактику возможных осложнений. В большинстве случаев это достигается с помощью медикаментов, однако могут потребоваться и другие подходы, включая хирургические вмешательства. При резком ухудшении кровообращения необходима неотложная помощь, которая может включать экстренную электрическую дефибрилляцию, основанную на применении разрядов в рамках электроимпульсной терапии.
Восстановление ритма
Клинические симптомы начинают исчезать, гемодинамические показатели улучшаются, а риск осложнений значительно снижается практически сразу после восстановления нормального сердечного ритма. У половины пациентов наблюдается спонтанное улучшение состояния. Однако с увеличением продолжительности приступов вероятность самостоятельного восстановления уменьшается, и в таких случаях необходимо использовать следующие медикаменты:
- Пропафенон (300−600 мг перорально или внутривенно).
- Амиодарон (15 мг/кг внутривенно).
- Гликозиды.
Применение этих препаратов особенно важно при наличии нарушений гемодинамики, отсутствии увеличения объема левого предсердия, сохранении нормальной сократимости миокарда и в ситуациях, когда фибрилляция возникла недавно (менее полугода назад).
Выбор конкретного лекарства зависит от множества факторов. Если приступы негативно сказываются на общем состоянии пациента, и у него нет сердечных заболеваний, рекомендуется назначение бета-адреноблокаторов, а также Пропафенона или Флекаинида.
Пропафенон считается одним из наиболее эффективных средств, однако его применение противопоказано при ишемической болезни сердца, сердечной недостаточности и некоторых других заболеваниях. В таких случаях предпочтение отдается Амиодарону. Что касается гликозидов, то их использование в последнее время практически не практикуется из-за низкой эффективности.
При диагностировании постоянной формы фибрилляции предсердий необходимо дополнительно в течение трех недель принимать антикоагулянты для предотвращения осложнений. После завершения курса пытаются восстановить сердечный ритм с помощью электрической кардиоверсии (с использованием разрядов 200−360 Дж).
Тем не менее, эта процедура сопряжена с риском возникновения тромбоэмболии, желудочковой аритмии, синусовой брадикардии, артериальной гипотензии, отека легких и других осложнений. Ее применяют в экстренных ситуациях и при отсутствии следующих состояний:
- синдром слабости синусового узла;
- интоксикация сердечными гликозидами;
- частые приступы фибрилляции.

Контроль сердечных сокращений
Восстановление нормального сердечного ритма (60−80 ударов в минуту в состоянии покоя и 90−115 при физической активности) возможно с помощью антиаритмических средств. Одним из наиболее эффективных препаратов, особенно при фибрилляции, возникающей на фоне сердечной недостаточности, является Дигоксин. Однако, поскольку он не способен контролировать частоту сердечных сокращений во время физической нагрузки, при наличии аритмии его следует комбинировать с другими препаратами из следующего перечня:
- Бета-адреноблокаторы.
- Амиодарон.
- Верапамил и Дилтиазем.
Последние два препарата относятся к недигидропиридиновым блокаторам медленных кальциевых каналов и особенно полезны при наличии сопутствующих заболеваний легких. Если у пациента также диагностирована гипертония, можно рассмотреть возможность применения Клофелина. В то же время, Хинидин и Дизопирамид не рекомендуются, так как они имеют множество побочных эффектов.
Если медикаментозное лечение не приносит улучшений или вызывает нежелательные реакции, а симптомы фибрилляции выражены достаточно сильно, могут быть применены катетерная радиочастотная абляция и последующая установка электрокардиостимулятора. Показанием для этого является ситуация, когда желудочки сокращаются менее 50 раз в минуту. Данный медицинский прибор помогает синхронизировать ритм желудочков с предсердиями.
Предупреждение приступов и осложнений
Лечение фибрилляции предсердий невозможно без предотвращения новых эпизодов. Однако эта задача оказывается достаточно сложной, так как рецидивы у пациентов часто возникают уже в течение первого месяца после проведенной терапии. Снизить вероятность повторных приступов можно, ограничив потребление крепкого чая и кофе, а также исключив алкоголь и курение. Кроме того, важно продолжать прием антиаритмических препаратов.
Верапамил и Дилтиазем назначаются довольно редко из-за высокой вероятности увеличения продолжительности новых приступов, если они все же произойдут. При этом Дигоксин не вызывает такого побочного эффекта, однако его эффективность в профилактике приступов остается низкой.
Наилучшими средствами считаются Амиодарон и Соталол. Оба препарата обладают высокой эффективностью, но также имеют побочные эффекты, включая риск фибрилляции желудочков и тахикардии. Для раннего выявления таких состояний, даже до появления первых симптомов, полезно проводить ЭКГ.
Тромбоэмболические осложнения могут возникнуть у любого пациента с фибрилляцией. Однако особенно высок риск для следующих групп людей:
- старше 65 лет;
- страдающих ревматизмом, диабетом или гипертонией;
- с пониженной сократительной функцией левого желудочка;
- ранее перенесших тромбоэмболию.
Пациентам из этих категорий необходимо назначение непрямых антикоагулянтов. Остальным достаточно принимать ацетилсалициловую кислоту.

Хирургическое вмешательство
В случае необходимости пациент с фибрилляцией может пройти хирургическое вмешательство, которое поможет восстановить более стабильный сердечный ритм. Операция может быть выполнена одним из следующих способов:
- Создание изолированного «коридора» между двумя частями проводящей системы сердца, который не затрагивает предсердные ткани.
- Формирование «лабиринта» в миокарде с помощью множественных надсечений, что предотвращает появление крупных волн возбуждения. Для этого применяется радиочастотная техника внутри сердца. У пациентов с пороками клапанов или во время аортокоронарного шунтирования операция проводится на открытом сердце.
Выбор метода лечения определяет врач, а пациенту следует строго следовать его рекомендациям. Оптимально начинать лечение на ранних стадиях, когда фибрилляция проявляется в виде приступов, так как переход заболевания в хроническую форму увеличивает риск инсульта в два раза. Это осложнение наблюдается у 1,5% пациентов младше 59 лет и может привести к летальному исходу.
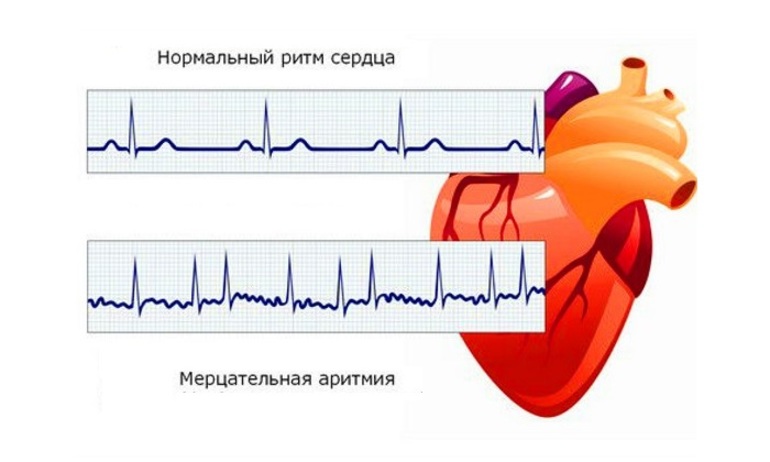
Понятие мерцательной аритмии
В контексте фибрилляции предсердий часто используется термин «мерцательная аритмия». Однако, строго говоря, это не совсем корректно, так как в это понятие также входит другое состояние — трепетание предсердий. Это состояние связано с сокращением органелл клеток поперечно-полосатых мышц и встречается реже, а также отличается нестабильностью.
По сравнению с фибрилляцией предсердий, трепетание предсердий имеет меньшую вероятность возникновения осложнений. Оно может проявляться как в виде приступов, так и в хронической форме, при этом делится на типичное (начинающееся в правом предсердии и движущееся против часовой стрелки) и атипичное (движущееся по часовой стрелке). Патология возникает и лечится по аналогичным принципам, однако радиочастотная терапия оказывается более эффективной. Из-за своей нестабильности трепетание предсердий со временем может перерасти в фибрилляцию.
Факторы риска
Фибрилляция предсердий (ФП) является одним из наиболее распространенных нарушений сердечного ритма, и ее развитие может быть связано с множеством факторов риска. Понимание этих факторов имеет важное значение для профилактики и лечения данного состояния.
Одним из основных факторов риска является возраст. С возрастом увеличивается вероятность развития фибрилляции предсердий, особенно после 65 лет. Это связано с возрастными изменениями в сердечно-сосудистой системе, такими как утолщение стенок сердца и снижение его электрической проводимости.
Сердечно-сосудистые заболевания также играют значительную роль в развитии ФП. Гипертония, ишемическая болезнь сердца, сердечная недостаточность и пороки сердца могут способствовать возникновению фибрилляции предсердий. Например, высокое артериальное давление приводит к увеличению нагрузки на сердце, что может вызывать изменения в его структуре и функции.
Другим важным фактором риска является наличие заболеваний легких, таких как хроническая обструктивная болезнь легких (ХОБЛ) и легочная гипертензия. Эти состояния могут приводить к недостаточному насыщению крови кислородом и увеличению давления в легочных артериях, что, в свою очередь, может способствовать развитию ФП.
Метаболические расстройства, такие как диабет и ожирение, также являются значительными факторами риска. Исследования показывают, что пациенты с диабетом имеют более высокий риск развития фибрилляции предсердий, что может быть связано с нарушением обмена веществ и воспалительными процессами в организме. Ожирение, в свою очередь, может приводить к увеличению объема сердца и изменению его электрической активности.
Кроме того, употребление алкоголя и кофеина может способствовать возникновению фибрилляции предсердий. Избыточное потребление алкоголя, особенно в виде запойного пьянства, может вызывать так называемую «праздничную фибрилляцию», когда ритм сердца нарушается после употребления больших количеств алкоголя. Кофеин, хотя и не является столь значительным фактором, также может вызывать эпизоды ФП у некоторых людей, особенно при высоком потреблении.
Стресс и эмоциональные нагрузки могут также оказывать влияние на развитие фибрилляции предсердий. Хронический стресс может приводить к повышению уровня адреналина и других гормонов, что может нарушать нормальную работу сердца. Физическая активность и занятия спортом, напротив, могут снижать риск развития ФП, однако чрезмерные нагрузки могут иметь противоположный эффект.
Наконец, наследственность также играет свою роль. Если у близких родственников пациента были случаи фибрилляции предсердий, вероятность ее развития у данного человека значительно возрастает. Генетические факторы могут влиять на структуру сердца и его электрическую активность, предрасполагая к возникновению данного нарушения ритма.
Таким образом, факторы риска фибрилляции предсердий разнообразны и могут включать как медицинские, так и поведенческие аспекты. Понимание этих факторов позволяет разработать стратегии профилактики и лечения, направленные на снижение вероятности развития данного состояния и улучшение качества жизни пациентов.
Профилактика фибрилляции предсердий
Профилактика фибрилляции предсердий (ФП) является важным аспектом управления сердечно-сосудистыми заболеваниями, так как это состояние может привести к серьезным осложнениям, включая инсульт и сердечную недостаточность. Профилактические меры направлены на снижение риска возникновения ФП, а также на контроль факторов, способствующих ее развитию.
Одним из ключевых аспектов профилактики является изменение образа жизни. Это включает в себя:
- Поддержание здорового веса: Избыточная масса тела и ожирение являются факторами риска для развития ФП. Снижение веса может значительно уменьшить вероятность возникновения этого состояния.
- Физическая активность: Регулярные физические нагрузки помогают укрепить сердечно-сосудистую систему. Рекомендуется заниматься аэробными упражнениями, такими как ходьба, плавание или велосипедный спорт, не менее 150 минут в неделю.
- Здоровое питание: Диета, богатая фруктами, овощами, цельнозерновыми продуктами и нежирными белками, может помочь снизить риск ФП. Ограничение потребления соли, сахара и насыщенных жиров также является важным шагом.
- Отказ от курения: Курение является одним из основных факторов риска для сердечно-сосудистых заболеваний, включая ФП. Отказ от курения значительно снижает риск развития различных сердечно-сосудистых заболеваний.
- Умеренное потребление алкоголя: Чрезмерное употребление алкоголя может способствовать развитию ФП. Рекомендуется ограничить потребление алкоголя до умеренных уровней.
Кроме изменения образа жизни, важно контролировать сопутствующие заболевания, такие как:
- Гипертония: Высокое кровяное давление является одним из основных факторов риска для ФП. Регулярный мониторинг и лечение гипертонии могут существенно снизить риск.
- Диабет: Контроль уровня сахара в крови у пациентов с диабетом также важен для профилактики ФП. Это включает в себя соблюдение диеты, физическую активность и, при необходимости, медикаментозное лечение.
- Сердечно-сосудистые заболевания: Лечение и контроль других сердечно-сосудистых заболеваний, таких как ишемическая болезнь сердца, могут помочь в профилактике ФП.
Также стоит отметить, что регулярные медицинские осмотры и обследования могут помочь выявить факторы риска на ранних стадиях и принять меры для их коррекции. Важно обсуждать с врачом любые изменения в состоянии здоровья и следовать его рекомендациям.
В некоторых случаях, особенно у пациентов с высоким риском развития ФП, может быть рекомендовано применение профилактических медикаментов, таких как антикоагулянты, для снижения риска тромбообразования и инсульта. Однако назначение таких препаратов должно осуществляться только врачом на основе индивидуальных показаний.
В заключение, профилактика фибрилляции предсердий требует комплексного подхода, включающего изменения в образе жизни, контроль сопутствующих заболеваний и регулярное медицинское наблюдение. Эти меры могут значительно снизить риск развития ФП и улучшить общее состояние здоровья пациента.
Прогноз и возможные осложнения
Фибрилляция предсердий (ФП) является одним из наиболее распространенных нарушений сердечного ритма, и ее прогноз зависит от множества факторов, включая возраст пациента, наличие сопутствующих заболеваний и длительность самого нарушения. Важно отметить, что ФП может быть как пароксизмальной (эпизодической), так и постоянной, и это также влияет на прогноз.
Одним из наиболее серьезных осложнений фибрилляции предсердий является риск тромбообразования, что может привести к инсульту. При ФП предсердия не сокращаются эффективно, что создает условия для застоя крови и образования тромбов, особенно в левом предсердии. По данным исследований, риск инсульта у пациентов с ФП в 5 раз выше, чем у людей без этого нарушения. Для снижения этого риска часто назначаются антикоагулянты, которые помогают предотвратить образование тромбов.
Кроме инсульта, фибрилляция предсердий может привести к другим осложнениям, таким как сердечная недостаточность. Неправильный ритм сердца может ухудшить его насосную функцию, что в свою очередь может вызвать накопление жидкости в легких и других частях тела. Это состояние требует внимательного контроля и, в некоторых случаях, медикаментозного лечения.
Также стоит отметить, что у пациентов с фибрилляцией предсердий может наблюдаться повышенный риск развития других сердечно-сосудистых заболеваний, таких как ишемическая болезнь сердца. Это связано с тем, что факторы, способствующие развитию ФП, часто совпадают с факторами риска для других сердечно-сосудистых заболеваний, такими как гипертония, диабет и ожирение.
Прогноз для пациентов с фибрилляцией предсердий может быть благоприятным при условии своевременной диагностики и адекватного лечения. Важно, чтобы пациенты соблюдали рекомендации врачей, проходили регулярные обследования и контролировали факторы риска. Современные методы лечения, включая медикаментозную терапию и абляцию, могут значительно улучшить качество жизни и снизить риск осложнений.
Таким образом, фибрилляция предсердий требует внимательного подхода как со стороны медицинских специалистов, так и со стороны самих пациентов. Понимание возможных осложнений и активное участие в процессе лечения могут существенно повлиять на прогноз и общее состояние здоровья.