Предынфарктное состояние — серьезный предвестник сердечно-сосудистых заболеваний, требующий внимательной диагностики. В статье рассмотрим основные причины, характерные симптомы и признаки, а также методы первой помощи и дальнейшего лечения. Понимание этих аспектов поможет распознать опасные сигналы организма и предпринять меры для предотвращения инфаркта миокарда, что может спасти жизнь и сохранить здоровье.
Причины возникновения
Симптомы предынфарктного состояния могут проявляться под воздействием как внешних, так и внутренних факторов. Это состояние характеризуется ярко выраженными признаками, указывающими на нарушения в работе сердца, которые часто предшествуют острому инфаркту. Эксперты выделяют несколько факторов, способствующих развитию данной патологии:
- частые стрессы, связанные с работой;
- нервные расстройства и психоэмоциональное напряжение;
- вредные привычки, такие как злоупотребление алкоголем и длительное курение;
- резкое снижение артериального давления у пациентов с ранее стабильными показателями;
- гипертонические кризы;
- стенокардия и тахикардия;
- тяжелая сердечная недостаточность;
- атеросклероз, приводящий к образованию холестериновых бляшек на стенках сосудов;
- острые инфекционные заболевания, влияющие на работу сердца;
- регулярное переохлаждение;
- длительный прием сильнодействующих медикаментов;
- постоянное переутомление;
- малоподвижный образ жизни, способствующий ослаблению миокарда и сосудистой стенки;
- нарушения кровообращения;
- заболевания надпочечников, приводящие к избытку адреналина и норадреналина в крови;
- врожденные пороки сердца;
- тромбоз крупных коронарных сосудов;
- воспаление стенок сосудов и образование крупных тромбов;
- стеноз аорты.
В группе повышенного риска находятся пациенты, у которых в анамнезе уже был инфаркт миокарда или нарушения церебрального кровообращения. Вероятность развития предынфарктного состояния значительно возрастает у больных с тяжелой артериальной гипертензией.
Исследования показывают, что мужчины чаще сталкиваются с такими нарушениями. У женщин же течение болезни, как правило, более благоприятное, и осложнения возникают реже. До 35 лет данная патология встречается не так часто, однако после 35−40 лет вероятность появления симптомов значительно увеличивается.

Врачи подчеркивают, что предынфарктное состояние является серьезным сигналом о возможном приближающемся инфаркте миокарда. Основными причинами этого состояния являются атеросклероз, гипертония, сахарный диабет и вредные привычки, такие как курение и неправильное питание. Симптомы могут варьироваться от болей в груди и одышки до сильной усталости и потливости. Важно отметить, что у женщин симптомы могут быть менее выраженными, что затрудняет диагностику. Лечение включает в себя как медикаментозную терапию, направленную на улучшение кровообращения и снижение нагрузки на сердце, так и изменения в образе жизни. Врачи настоятельно рекомендуют регулярные медицинские осмотры и контроль факторов риска, чтобы предотвратить развитие более серьезных сердечно-сосудистых заболеваний.
Клиническая картина
Симптоматика данной патологии несколько отличается от инфаркта, напоминая острый приступ стенокардии. Первым признаком является болевой синдром в области сердца, который может иррадиировать в левую лопатку, руку и иногда в шею. Некоторые пациенты также отмечают дискомфорт под языком. Как и при инфаркте, у человека возникает сильный страх смерти.
Многие пациенты стараются оставаться в покое и не двигаться, чтобы не усугубить свое состояние. Кроме того, наблюдается тахикардия, а артериальное давление, как правило, повышается. Человек становится возбужденным и тревожным, испытывает трудности с засыпанием и теряет аппетит. На лбу появляется холодный пот, а кожа может приобретать синюшный оттенок, особенно в области носогубного треугольника.
Болевой синдром имеет ноющий и давящий характер. Обычно боль уменьшается, если пациент принимает удобное положение и успокаивается. У некоторых людей могут проявляться атипичные симптомы: головокружение, сонливость, снижение артериального давления и острая боль в левой части грудной клетки.
Как правило, симптомы продолжаются не более трех дней. Если не оказать медицинскую помощь, возможны серьезные последствия. В редких случаях клиническая картина может сохраняться до трех недель. Постепенно состояние пациента ухудшается, и определить начало прогрессирования инфаркта становится несложно.
В домашних условиях сложно определить, какое заболевание развивается у пациента, так как клинические проявления очень схожи. Однако есть некоторые отличия. При инфаркте симптомы более выражены, имеют острый характер и почти не купируются Нитроглицерином и другими медикаментами. Предынфарктное состояние, напротив, характеризуется сглаженными проявлениями, и признаки часто исчезают при полном покое.
Следует отметить, что у мужчин клиническая картина прогрессирует значительно быстрее, и некроз миокарда может развиться уже на 2−3 день с начала приступа. У женщин течение болезни, как правило, более благоприятное, возможна ремиссия, а последствия возникают реже.

| Категория | Описание | Особенности |
|---|---|---|
| Причины | Атеросклероз коронарных артерий, тромбоз, спазм коронарных артерий, повышенная потребность миокарда в кислороде. | Факторы риска: курение, гипертония, сахарный диабет, высокий холестерин, ожирение, стресс, наследственность. |
| Симптомы | Боль в груди (стенокардия), одышка, слабость, потливость, тошнота, головокружение, иррадиация боли в левую руку, шею, челюсть. | Боль может быть давящей, жгучей, сжимающей, длиться от нескольких минут до получаса, не купируется нитроглицерином или требует повторного приема. |
| Особенности лечения | Немедленная госпитализация, купирование боли (нитроглицерин, морфин), антиагреганты (аспирин, клопидогрел), антикоагулянты (гепарин), бета-блокаторы, статины, кислородотерапия. | Цель: предотвратить инфаркт миокарда, стабилизировать состояние пациента, восстановить кровоток в коронарных артериях. Может потребоваться ангиопластика или стентирование. |
Методы диагностики
При возникновении симптомов заболевания необходимо незамедлительно обратиться к врачу. Если специалист выезжает на дом, он обязан составить сопроводительный документ, в котором фиксируются все жалобы пациента и предпринятые действия. Этот документ станет основой для дальнейшего обследования в стационаре.
Кардиолог проводит повторный опрос пациента, осматривает состояние кожи, измеряет артериальное давление и подсчитывает пульс. Важно уточнить условия труда, наличие вредных привычек, а также особенности питания и образа жизни, так как именно эти факторы могут способствовать развитию заболевания. Часто послеинфарктный период протекает с серьезными осложнениями.
Необходимо провести электрокардиограмму (ЭКГ). На графике можно четко выявить признаки приближающегося заболевания. Часто различить предынфарктное состояние и инфаркт удается только после анализа результатов ЭКГ. Кроме того, врач назначает клинический и биохимический анализы крови для оценки риска тромбообразования.
В некоторых случаях требуется мониторинг по Холтеру, который позволяет отслеживать работу сердца в течение суток и фиксировать все изменения. На основе полученных данных разрабатывается комплексное лечение.

Первая помощь
Перед приездом врача важно оказать пациенту первую помощь, чтобы предотвратить ухудшение его состояния. Следуйте этой последовательности действий:
- Убедитесь, что больной находится в спокойной обстановке, усадите его в удобное кресло. Не рекомендуется укладывать пациента, так как это может усугубить его состояние.
- Освободите его от стесняющей одежды, особенно в области шеи и груди.
- Откройте окно для обеспечения притока свежего воздуха.
- Если пациент ранее принимал Нитроглицерин и у него не было негативных реакций, можно предложить ему таблетку этого препарата.
Не стоит предпринимать другие действия. Также не рекомендуется давать пациенту гипотензивные и иные медикаменты, которые могут ухудшить его состояние и вызвать осложнения. В некоторых случаях такие меры могут значительно облегчить течение заболевания.

Медикаментозное лечение
Консервативное лечение должно проводиться с особой тщательностью, особенно при повышенном риске возникновения острого инфаркта миокарда. Главная задача терапии — устранение симптомов и предотвращение возможных осложнений. Стандартный протокол включает использование следующих лекарственных средств:
- Антиагреганты: Клопидогрел, Аспирин. Эти препараты способствуют предотвращению тромбообразования в области атеросклеротической бляшки, что значительно облегчает течение заболевания и улучшает кровообращение. Обычно их назначают на короткий срок — от 7 до 10 дней, что, как правило, достаточно для решения проблемы.
- Антикоагулянты: Гепарин, Фраксипарин, Клексан. Они предотвращают сгущение крови и способствуют улучшению кровотока, что значительно облегчает работу сердца и снижает его нагрузку. Это останавливает процесс некроза. Лекарства применяются не более 7 дней, в редких случаях курс может быть продлен до 2 недель.
- Средства для снижения уровня холестерина: Аторвастатин, Розувастатин. Эти препараты назначаются при наличии атеросклероза, затрагивающего коронарные сосуды. Без них процесс выздоровления может затянуться.
- Бета-адреноблокаторы: Атенолол, Бисопролол. Эти медикаменты уменьшают потребность сердца в кислороде, а также немного снижают частоту пульса и артериальное давление. Обычно их назначают на срок от 2 до 3 недель. При хронической стенокардии и других сердечно-сосудистых заболеваниях лечение может быть длительным, но с регулярным контролем врача.
- Гипотензивные препараты: Лизиноприл, Эналаприл, Энап. Они помогают снизить артериальное давление, расслабляют сосуды и улучшают общее состояние пациента. Для больных с хронической гипертонией эти средства назначаются на постоянной основе. Врач постоянно следит за состоянием пациента и корректирует дозировку для быстрого и безопасного нормализования показателей.
В терапевтический курс часто включают Нитроглицерин в виде таблеток или раствора для внутривенного введения через капельницу. В период восстановления могут назначаться иммуностимуляторы и витаминные комплексы.
https://youtube.com/watch?v=HptXmfPFDCY
Оперативное вмешательство
Если консервативные методы лечения не приносят ожидаемого результата, врачи принимают решение о необходимости хирургического вмешательства для предотвращения возможных осложнений. Обычно это требуется в случаях, когда у пациента наблюдается тяжелая форма стенокардии с высоким риском инфаркта миокарда.
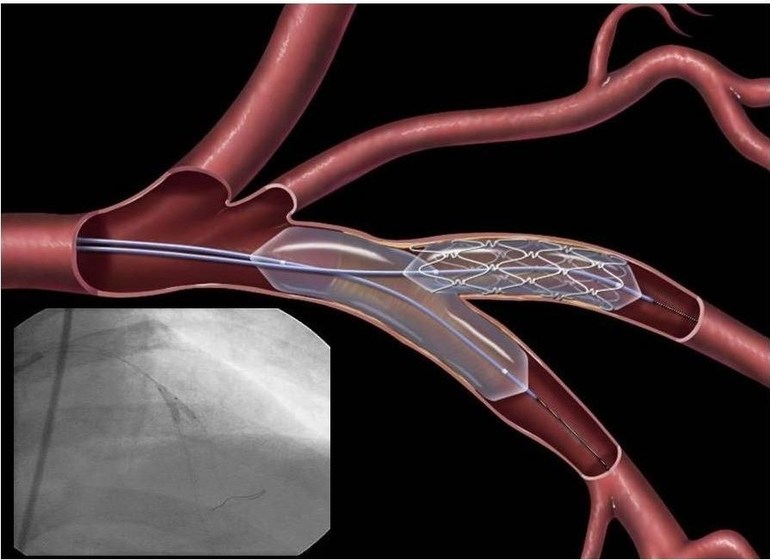
Ангиопластика и стентирование сосудов представляют собой малоинвазивные методы, направленные на облегчение симптомов заболевания. Суть этих процедур заключается в искусственном расширении просвета артерии с помощью баллона. Восстановительный период после таких вмешательств, как правило, короткий, состояние пациента быстро улучшается, а риск инфаркта и других осложнений значительно снижается.
Шунтирование, в свою очередь, применяется при значительном сужении артерии. Эта операция выполняется открытым способом под общей анестезией. Во время процедуры кардиохирург создает обходной путь для обеспечения нормального кровообращения и предотвращения омертвления сердечной мышцы. Данная манипуляция считается рискованной и проводится только в крайних случаях. После операции пациенту предстоит длительный период реабилитации, в течение которого необходимо строго следовать рекомендациям врача.
Народные средства
В процессе восстановления после консервативного лечения врачи допускают применение рецептов народной медицины, которые могут облегчить состояние и немного снизить уровень артериального давления. Одним из самых популярных средств является настойка на основе пустырника, обладающая успокаивающим и гипотензивным эффектом. Это средство можно приобрести в аптеке или приготовить самостоятельно.
Для приготовления настойки необходимо взять 20 г травы, добавить к ней 100 мл спирта и оставить настаиваться в темном месте на 14 дней. Готовое средство следует принимать трижды в день по 20 капель. Курс лечения должен составлять не менее 10 дней, при необходимости его можно продлить до 3 недель.
Мятный чай также будет полезен, если его пить перед сном в течение двух недель. Для его приготовления достаточно взять чайную ложку свежих или сушеных листьев мяты, залить их стаканом кипятка и настоять 20 минут. В готовый чай можно добавить немного сахара или меда по вкусу.
Применение народных средств рекомендуется осуществлять только после консультации с врачом. Многие натуральные компоненты могут вызывать аллергические реакции и другие нежелательные последствия.
https://youtube.com/watch?v=9CLdQvDmrKw
Меры профилактики
Чтобы предотвратить повторное возникновение предынфарктного состояния, важно строго следовать рекомендациям врача. Изменение питания поможет снизить уровень холестерина. Рекомендуется исключить из рациона жирные и жареные блюда, сладости, кондитерские изделия, копчености, маринады, алкоголь и табак.
Кроме того, необходимо обеспечить организму регулярные физические нагрузки, но в умеренном режиме. Важно избегать переутомления, установить баланс между работой и отдыхом, а также минимизировать стрессовые ситуации и психоэмоциональные расстройства. Регулярные визиты к кардиологу для профилактического обследования и корректировки дозировки медикаментов также являются обязательными.
Не стоит откладывать обращение в медицинское учреждение при появлении симптомов патологического состояния. Своевременное лечение и профилактика помогут избежать серьезных осложнений.
Роль образа жизни
Образ жизни играет ключевую роль в развитии предынфарктного состояния, так как многие факторы, связанные с образом жизни, могут способствовать возникновению сердечно-сосудистых заболеваний. К основным аспектам, влияющим на здоровье сердца, относятся питание, физическая активность, курение и уровень стресса.
Питание является одним из самых важных факторов, определяющих состояние сердечно-сосудистой системы. Диета, богатая насыщенными жирами, трансжирами, сахаром и солью, может привести к повышению уровня холестерина и артериального давления, что, в свою очередь, увеличивает риск развития предынфарктного состояния. Рекомендуется включать в рацион больше фруктов, овощей, цельнозерновых продуктов, нежирного белка и полезных жиров, таких как омега-3 жирные кислоты, содержащиеся в рыбе и орехах.
Физическая активность также имеет огромное значение. Регулярные физические нагрузки помогают поддерживать нормальный вес, улучшают кровообращение и способствуют снижению уровня стресса. Взрослым рекомендуется заниматься умеренной физической активностью не менее 150 минут в неделю, что может включать прогулки, плавание, езду на велосипеде или занятия спортом.
Курение является одним из наиболее значительных факторов риска для сердечно-сосудистой системы. Никотин и другие химические вещества, содержащиеся в табачных изделиях, способствуют сужению сосудов, повышению артериального давления и увеличению уровня холестерина. Отказ от курения значительно снижает риск развития сердечно-сосудистых заболеваний и улучшает общее состояние здоровья.
Уровень стресса также не следует недооценивать. Хронический стресс может привести к повышению артериального давления, увеличению уровня кортизола и другим негативным изменениям в организме. Методы управления стрессом, такие как медитация, йога, глубокое дыхание и занятия хобби, могут помочь снизить его влияние на здоровье.
В заключение, изменение образа жизни в сторону более здоровых привычек может значительно снизить риск развития предынфарктного состояния. Питание, физическая активность, отказ от курения и управление стрессом являются важными аспектами, которые необходимо учитывать для поддержания здоровья сердца и профилактики сердечно-сосудистых заболеваний.
Психологические аспекты
Предынфарктное состояние играет важную роль в его развитии и лечении. Стресс, тревога и депрессия могут значительно повысить риск сердечно-сосудистых заболеваний, включая инфаркт миокарда. Психологические факторы могут как способствовать возникновению предынфарктного состояния, так и усугублять его течение.
Одним из ключевых аспектов является хронический стресс. Постоянное напряжение на работе, проблемы в личной жизни или финансовые трудности могут приводить к повышению уровня кортизола и адреналина в организме, что, в свою очередь, негативно сказывается на сердечно-сосудистой системе. Исследования показывают, что люди, испытывающие высокий уровень стресса, имеют более высокий риск развития сердечно-сосудистых заболеваний.
Тревожные расстройства также могут быть связаны с предынфарктным состоянием. Люди, страдающие от постоянной тревоги, могут испытывать физические симптомы, такие как учащенное сердцебиение, одышка и боли в груди, которые могут быть ошибочно приняты за сердечные проблемы. Это может привести к циклу страха и беспокойства, усугубляющему состояние пациента.
Депрессия является еще одним важным фактором. Исследования показывают, что депрессивные расстройства могут увеличивать риск сердечно-сосудистых заболеваний и ухудшать прогноз у пациентов с уже существующими проблемами сердца. Депрессия может снижать мотивацию к ведению здорового образа жизни, что также негативно сказывается на состоянии сердечно-сосудистой системы.
Важно отметить, что предынфарктное состояние требует комплексного подхода к лечению. Психотерапия, особенно когнитивно-поведенческая терапия, может помочь пациентам справиться с тревогой и депрессией, а также научить их эффективным стратегиям управления стрессом. Кроме того, медикаментозное лечение может быть рекомендовано для коррекции психоэмоционального состояния.
Физическая активность и занятия спортом также играют важную роль в улучшении психологического состояния. Регулярные физические нагрузки способствуют выработке эндорфинов, которые помогают улучшить настроение и снизить уровень стресса. Социальная поддержка, общение с близкими и участие в группах поддержки также могут оказать положительное влияние на психоэмоциональное состояние пациентов.
Таким образом, понимание и учет аспектов предынфарктного состояния являются важными для успешного лечения и профилактики сердечно-сосудистых заболеваний. Комплексный подход, включающий как медицинские, так и психологические методы, может значительно улучшить качество жизни пациентов и снизить риск развития серьезных осложнений.
Прогноз и возможные осложнения
Прогноз при предынфарктном состоянии зависит от множества факторов, включая общее состояние здоровья пациента, наличие сопутствующих заболеваний, а также скорость и адекватность оказанной медицинской помощи. Важно отметить, что предынфарктное состояние является серьезным сигналом организма о возможном развитии инфаркта миокарда, и игнорирование симптомов может привести к тяжелым последствиям.
Одним из основных осложнений, возникающих на фоне предынфарктного состояния, является сам инфаркт миокарда. Он может развиться в течение нескольких часов или дней после появления первых признаков предынфарктного состояния. При этом, чем быстрее будет оказана медицинская помощь, тем выше шансы на благоприятный исход. Важно помнить, что инфаркт может привести к необратимым изменениям в сердечной мышце, что в свою очередь может вызвать сердечную недостаточность.
Другими возможными осложнениями являются аритмии, которые могут возникнуть в результате нарушения электрической активности сердца. Аритмии могут быть как безвредными, так и угрожающими жизни, что требует немедленного вмешательства. Кроме того, предынфарктное состояние может привести к тромбообразованию, что увеличивает риск развития тромбоэмболии, особенно в легких и других органах.
Также стоит отметить, что пациенты, пережившие предынфарктное состояние, могут столкнуться с психологическими последствиями, такими как тревожность и депрессия. Эти состояния могут негативно сказаться на качестве жизни и затруднить процесс восстановления. Поэтому важно не только физическое, но и психологическое сопровождение таких пациентов.
В заключение, прогноз при предынфарктном состоянии может быть благоприятным при условии своевременной диагностики и лечения. Однако игнорирование симптомов и отсутствие медицинской помощи могут привести к серьезным осложнениям, которые потребуют длительного и сложного лечения. Поэтому при появлении первых признаков предынфарктного состояния необходимо незамедлительно обратиться к врачу.