Хроническая сердечная недостаточность (ХСН) — серьезное заболевание, затрагивающее миллионы людей и ухудшающее качество их жизни. В статье рассмотрим классификацию ХСН, основные симптомы и методы лечения, включая фармакотерапию. Понимание причин, своевременная диагностика и адекватное лечение могут повысить шансы на успешное управление заболеванием и улучшение прогноза для пациентов. Эта информация полезна как для медицинских специалистов, так и для широкой аудитории, заинтересованной в проблемах сердечно-сосудистого здоровья.
Виды ХСН
Впервые классификация хронической сердечной недостаточности была предложена терапевтами Василенко В.Х. и Стражеско Н.Д. в 1935 году. Основой этой классификации является выделение трех стадий заболевания, которые различаются по характеру изменений в сердце и проявляемым симптомам.
Классификация Василенко-Стражеско
| Стадия | Характерные признаки |
| Начальная (I) | Чтобы понять, что такое ХСН первой степени, необходимо рассмотреть нарушения, происходящие в организме. Эта стадия также называется скрытой, так как в ней отсутствуют заметные изменения в гемодинамике и выраженные клинические проявления. Одышка, усталость и учащенное сердцебиение возникают только при значительных физических нагрузках. Пациенты отмечают небольшое снижение работоспособности. |
| Выраженная (II) | Нарушения гемодинамики (застой в одном из кругов кровообращения) наблюдаются не только при физической активности, но и в состоянии покоя. Трудоспособность значительно снижается. Хроническая сердечная недостаточность II стадии делится на два периода (А и Б). В первом случае замедляется скорость кровотока в области левого или правого желудочка. Симптомы первой стадии проявляются даже при небольшой физической нагрузке. Для периода А характерны такие проявления, как синюшность кожи, затрудненное дыхание, отеки голеней и стоп, небольшое увеличение печени, сухой кашель, хрустящие звуки и влажные хрипы в легких. В редких случаях возможно кровохарканье. Период Б характеризуется серьезными нарушениями гемодинамики. Симптоматика становится более выраженной, сопровождается постоянными отеками туловища. Также нарушается работа почек, что приводит к уменьшению объема выделяемой мочи, и печени. Человек теряет трудоспособность. |
| Дистрофическая (III) | Тяжелые нарушения гемодинамики, обмена веществ и функционирования внутренних органов (почки, печень, легкие, головной мозг). Организм пациента полностью истощен. |
Ученые Нью-Йоркской ассоциации сердца предложили классификацию ХСН, основанную на способности человека переносить физические нагрузки при определенных изменениях в работе организма.
Функциональная классификация ХСН
| Класс | Характеристика |
| I | Одышка и повышенная утомляемость возникают только при значительных физических нагрузках. |
| II | Симптомы заболевания (сжимающие боли в области сердца, слабость, одышка, учащенный пульс и сердцебиение) проявляются уже при обычной физической активности. |
| III | Выполнение любых физических нагрузок сопровождается появлением признаков патологии. В состоянии покоя человек ощущает себя менее комфортно, чем обычно. |
| IV | Невозможность выполнения больным любых физических нагрузок без ухудшения состояния. Симптомы заболевания проявляются даже в состоянии покоя и усиливаются при минимальной физической активности. |
Также выделяются следующие виды заболевания:
- по фазе нарушения работы сердца – систолическая, диастолическая и смешанная;
- по зоне застоя крови – право-, лево- и двухжелудочковая (бивентикулярная).
Важно!
Функциональная классификация ХСН рекомендована Всемирной организацией здравоохранения из-за удобства контроля динамики состояния пациента в процессе лечения. При установлении диагноза врачам рекомендуется указывать стадию и класс заболевания.
Врачи подчеркивают важность правильной классификации хронической сердечной недостаточности, которая позволяет определить подходящий подход к лечению. Существует несколько классификаций, включая функциональную, основанную на симптомах и физической активности пациента, и этиологическую, учитывающую причины заболевания. Симптомы могут варьироваться от одышки и усталости до отеков и учащенного сердцебиения. Врачи отмечают, что ранняя диагностика и индивидуализированный подход к лечению играют ключевую роль в улучшении качества жизни пациентов. Лечение может включать медикаментозную терапию, изменение образа жизни и, в некоторых случаях, хирургическое вмешательство. Важно, чтобы пациенты регулярно проходили обследования и следовали рекомендациям специалистов для контроля заболевания.

Причины
Хроническая сердечная недостаточность (ХСН) не представляет собой отдельное заболевание, а развивается на фоне различных патологий, которые приводят к нарушению кровообращения и ослаблению сердечной мышцы:
- гипертония. Накопление крови в сердечных полостях происходит из-за недостаточного оттока, что вызывает растяжение камер сердца;
- ишемия и инфаркт миокарда;
- заболевания сердечных клапанов, которые нарушают гемодинамику в желудочках;
- тахиаритмия. В фазе диастолы объем крови, поступающей в сердце, оказывается недостаточным;
- миокардиты;
- стеноз аортального устья, который приводит к растяжению стенок желудочка и ослаблению сердечной мышцы;
- перикардиты. Наличие жидкости в полости перикарда сжимает миокард, что затрудняет его способность перекачивать кровь в желудочки и предсердия;
- кардиомиопатия;
- кардиосклероз;
- болезнь Базедова. Увеличение уровня гормонов щитовидной железы, оказывающих токсическое воздействие на сердце;
- сахарный диабет в сочетании с гипертонией.
Согласно статистике, у мужчин ХСН чаще всего развивается на фоне ишемической болезни сердца, тогда как у женщин это заболевание нередко является следствием гипертонии.
| Класс ХСН (NYHA) | Симптомы | Лечение |
|---|---|---|
| I класс | Отсутствие ограничений физической активности. Обычная физическая нагрузка не вызывает чрезмерной утомляемости, одышки или сердцебиения. | Модификация образа жизни (диета, физическая активность), контроль факторов риска (АГ, диабет), ингибиторы АПФ/БРА, бета-блокаторы. |
| II класс | Незначительное ограничение физической активности. В покое симптомы отсутствуют. Обычная физическая нагрузка вызывает утомляемость, одышку, сердцебиение или стенокардию. | Модификация образа жизни, контроль факторов риска, ингибиторы АПФ/БРА, бета-блокаторы, антагонисты минералокортикоидных рецепторов (АМР), диуретики (при задержке жидкости). |
| III класс | Выраженное ограничение физической активности. В покое симптомы отсутствуют. Минимальная физическая нагрузка вызывает утомляемость, одышку, сердцебиение или стенокардию. | Модификация образа жизни, контроль факторов риска, ингибиторы АПФ/БРА, бета-блокаторы, АМР, диуретики, дигоксин (при фибрилляции предсердий), сакубитрил/валсартан (при сниженной ФВЛЖ), имплантируемые устройства (кардиоресинхронизирующая терапия, дефибриллятор). |
| IV класс | Невозможность выполнения какой-либо физической нагрузки без появления симптомов. Симптомы ХСН присутствуют в покое и усиливаются при любой физической активности. | Модификация образа жизни, контроль факторов риска, ингибиторы АПФ/БРА, бета-блокаторы, АМР, диуретики, дигоксин, сакубитрил/валсартан, имплантируемые устройства, механическая поддержка кровообращения, трансплантация сердца, паллиативная помощь. |
Механизм развития ХСН
Заболевание характеризуется медленным развитием, которое может длиться от двух недель до трех месяцев. Врачи выделяют несколько этапов этого процесса:
- повреждение сердечной мышцы;
- снижение частоты сокращений левого или правого желудочка, что приводит к недостаточному кровообращению и ухудшению самочувствия при физической нагрузке;
- активация компенсаторных механизмов, восстанавливающих работу сердца. Это сопровождается увеличением мышечного слоя желудочка за счет кардиомиоцитов. Увеличивается выработка адреналина, что приводит к повышению частоты сердечных сокращений. Гипофиз начинает выделять гормон, который увеличивает объем крови за счет задержки жидкости;
- нехватка кислорода и питательных веществ в кардиомиоцитах из-за недостаточного количества кровеносных сосудов по сравнению с объемом мышечного слоя;
- истощение компенсаторных механизмов. Это проявляется значительным ухудшением работы сердца, выражающимся в ослаблении и замедлении частоты сердечных сокращений.
Важно!
Уменьшение толщины и потеря упругости миокарда не позволяют ему эффективно выполнять функцию перекачивания крови. Поэтому при отсутствии адекватного лечения последней стадией любого заболевания, влияющего на работу сердца, станет хроническая сердечная недостаточность.

Признаки заболевания
Клинические проявления заболевания становятся более выраженными по мере прогрессирования патологии, что приводит к сбоям в работе сердца и других внутренних органов. Пациенты часто жалуются на следующие признаки хронической сердечной недостаточности:
- одышка;
- учащенное сердцебиение;
- отеки, которые могут распространяться от ног к животу и плевральной области;
- быстрая утомляемость при выполнении привычных физических действий;
- кашель. Со временем при откашливании начинает выделяться мокрота с примесью крови;
- ноющие боли в области сердца;
- ночные приступы удушья;
- синюшность кожи на ушах, губах, конечностях и кончике носа;
- затрудненное дыхание;
- набухание вен на шее.
Дальнейшее прогрессирование хронической сердечной недостаточности сопровождается симптомами, указывающими на поражение внутренних органов. Снижение объема выделяемой мочи может свидетельствовать о проблемах с почками. Боли в правом подреберье могут указывать на изменения в печени. Застойный гастрит проявляется тошнотой, рвотой, метеоризмом, запорами и снижением аппетита. Раздражительность, нарушения сна, депрессивные состояния и снижение умственных способностей могут возникать при нарушениях в работе нервной системы.
Диагностика
При установлении диагноза хронической сердечной недостаточности кардиолог проводит ряд диагностических процедур:
- Осмотр. Врач измеряет артериальное давление (пульсовое понижено, диастолическое повышено), оценивает состояние кожи (наличие цианоза), проверяет наличие отеков, уточняет характер симптомов и положение пациента во время сна (больным сложно находиться в горизонтальном положении). Путем нажатия на живот и по набухшим шейным венам определяется уровень венозного давления. Также измеряется вес пациента, поскольку при ХСН может развиваться гипотрофия или кахексия;
- Пальпация печени. Этот орган увеличен, имеет гладкую поверхность с закругленным краем, и процедура может вызывать болезненные ощущения;
- Перкуссия и аускультация легких. Эти методы позволяют выявить наличие характерных хрипов, жидкости в плевральной полости и уплотнение легочной ткани;
- Аускультация сердца. Серьезное поражение миокарда может проявляться маятникообразным ритмом сердца, что указывает на значительное сокращение диастолы;
- Общий анализ мочи. Этот тест помогает выявить изменения в работе почек;
- Анализ крови. Исследуется уровень гормонов, вырабатываемых кардиомиоцитами, печеночные ферменты, мочевина, креатинин, гемоглобин и лейкоциты;
- Электрокардиограмма (ЭКГ). Назначается при любых сердечно-сосудистых заболеваниях, однако изменения в миокарде не всегда подтверждают диагноз;
- Ультразвуковое исследование сердца. Позволяет выявить дилатацию правого или левого желудочка (расширение камер более 30 мм), снижение их сократительной способности (уменьшение объема выбрасываемой крови на 50%) и увеличение толщины стенок. УЗИ также фиксирует повышение давления в легочной артерии и нарушения в работе сердечных клапанов;
- Рентгенография. На снимках можно увидеть увеличение размеров сердца, участки повышенной плотности, нечеткие контуры сосудов легких и набухание ствола и ветвей легочной артерии.
Диагностика хронической сердечной недостаточности помогает подтвердить диагноз, выявить первопричину заболевания и определить степень поражения миокарда.
Важно!
Эти процедуры позволяют контролировать наличие или отсутствие положительной динамики в состоянии пациента во время лечения.
Осложнения
Несвоевременное начало терапии хронической сердечной недостаточности может привести к ряду серьезных осложнений, среди которых:
- тромбоз глубоких вен нижних конечностей;
- тромбоэмболия;
- частые случаи пневмонии;
- почечная недостаточность;
- цирроз печени;
- кардиогенный шок;
- увеличение потери плазменных белков через желудочно-кишечный тракт, что приводит к метаболическим нарушениям;
- инсульт;
- инфаркт миокарда.
Появление таких осложнений значительно увеличивает риск летального исхода у пациентов с хронической сердечной недостаточностью, который в 4-8 раз выше по сравнению с их здоровыми сверстниками.
Одним из наиболее опасных последствий является внезапная остановка сердца. Перед наступлением смерти у пациента могут наблюдаться следующие симптомы:
- давящие боли в области сердца;
- изменение цвета кожи на серый или синюшный;
- судороги;
- выделение пены изо рта;
- повышенная потливость;
- холодная кожа;
- обморочные состояния.
Признаками летального исхода служат отсутствие реакции зрачков на свет, прекращение дыхания, а также невозможность прощупать пульс и сердцебиение.
Что делать при давлении 170 на 100
Высокие показатели артериального давления могут быть вызваны различными внутренними и внешними факторами. Если разница…
Лечение
При сердечной недостаточности лечение ориентировано на достижение ряда ключевых целей:
- устранение основной причины заболевания;
- предотвращение дальнейших изменений в структурах сердца;
- облегчение проявлений болезни;
- замедление прогрессирования заболеваний органов-мишеней;
- снижение числа госпитализаций.
Обратите внимание!
Терапия хронической сердечной недостаточности включает в себя сочетание медикаментозного лечения с правильным режимом физической активности и соблюдением принципов здорового питания.
Медикаменты
При терапии хронической сердечной недостаточности (ХСН) используются различные препараты (в виде таблеток или инъекционных растворов), в зависимости от стадии заболевания:
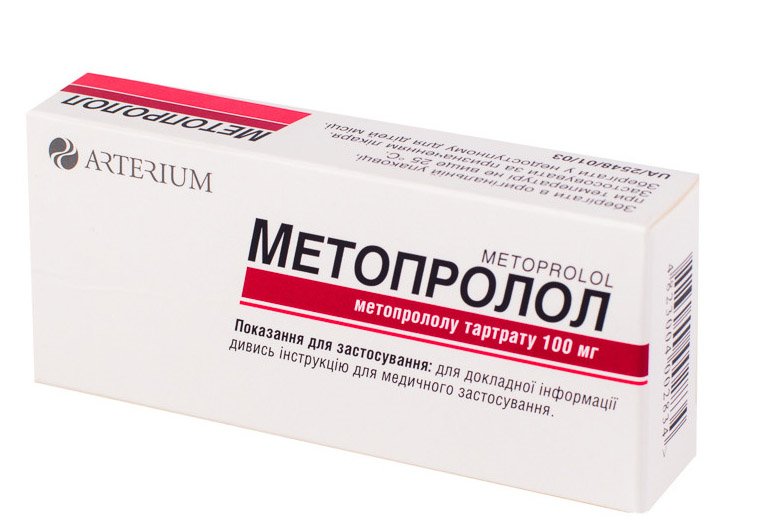
- бета-адреноблокаторы. Эти средства замедляют сердечный ритм и обеспечивают адекватное кровоснабжение сердца и других органов (например, Карведилол, Бисопролол, Метопролол). Их применяют при синусовом ритме вместо гликозидов;
- ингибиторы АПФ. Они обладают сосудорасширяющим эффектом и уменьшают риск осложнений в органах-мишенях (Каптоприл, Эналоприл, Периндоприл);
- сартаны. Эти препараты блокируют рецепторы ангиотензина и используются при непереносимости ингибиторов АПФ (Лозартан, Ивалсартан);
- сердечные гликозиды. Они восстанавливают насосную функцию сердца, улучшают переносимость физических нагрузок и увеличивают частоту сокращений миокарда (Строфантин, Дигоксин);
- антикоагулянты. Эти средства предотвращают образование тромбов (Варфарин, Аспирин);
- диуретики. Они способствуют выведению избыточной жидкости из организма (Верошпирон, Фуросемид);
- вазодилататоры. Эти препараты помогают снять спазмы с миокарда и расширяют артериальные сосуды (Сустак, Нитроглицерин);
- средства, улучшающие трофику миокарда (витамины С и группы В, Рибоксин).
Важно!
На дистрофической стадии ХСН медикаментозное лечение становится неэффективным, поэтому необходимо обратиться к врачу при первых признаках заболевания.
Народные средства
Для укрепления сердечной мышцы и облегчения симптомов заболеваний в народной медицине предлагаются следующие рецепты:
-
Очищенные зерна овса (100 г) промывают и заливают холодной водой (0,5 л). Затем ставят емкость с ингредиентами на огонь. После закипания, снимают с плиты и добавляют в отвар 1/3 стакана мелко нарезанного свежего корня девясила. Все тщательно перемешивают и снова доводят до кипения. После этого отвар настаивают 3 часа под закрытой крышкой. Затем его процеживают и добавляют 2 столовые ложки меда. Принимают средство 3 раза в день за 20 минут до еды по 100 мл. Курс лечения составляет 14 дней;
-
Зрелые плоды боярышника (0,5 кг) промывают и заливают холодной водой (1 л). Кипятят смесь в течение 20 минут, после чего процеживают и добавляют по 2/3 стакана жидкого меда и сахара. Все ингредиенты перемешивают до получения однородной массы. Принимают лекарство 3 раза в сутки за 30 минут до еды по 30 мл.
Важно!
Перед использованием народных средств для лечения и определением продолжительности терапии обязательно проконсультируйтесь с кардиологом.
Питание и режим дня
Диетотерапия основывается на соблюдении ряда ключевых принципов:
- прием пищи осуществляется небольшими порциями 5-6 раз в день;
- необходимо сократить потребление соли до 3 г в день (при легкой стадии), до 1-1,8 г (при выраженной стадии). На последней стадии заболевания соль полностью исключается;
- важно соблюдать питьевой режим, потребляя от 0,8 до 1,5 литра жидкости в сутки;
- рацион должен включать легко усваиваемые продукты, богатые белками и витаминами;
- калорийность блюд при ожирении не должна превышать 2500 ккал;
- суточное количество углеводов составляет 300-400 г (из них сахар – 90 г), жиров – 50-70 г, причем 25% от общего количества жиров должно составлять растительное масло;
- из рациона исключаются кондитерские изделия, острые специи, сдоба, консервы, жирные и жареные продукты. Также под запретом находятся кофе и алкоголь;
- рекомендуется употреблять продукты с высоким содержанием калия (изюм, курага) и щелочной реакцией (свекла, молоко, бананы, капуста).
Важно!
Если за 2-3 дня наблюдается увеличение веса более чем на 2 кг, необходимо обратиться к врачу для корректировки дозировки принимаемых препаратов, чтобы избежать возможных осложнений.
Нормы физической активности зависят от стадии заболевания. Физиотерапевты разработали следующий комплекс упражнений:
- ходьба или езда на велосипеде – 20-30 минут (5 раз в неделю);
- исходное положение (И.П.) – лежа на спине. Выполнять движения ногами, как при езде на велосипеде;
- в том же И.П. руки расположены вдоль тела. Медленно поднимать руки на вдохе и опускать на выдохе;
- И.П. – сидя на стуле. Сгибать руки в локтях, прижимая кисти к плечам. Вращать локтями в одну сторону, затем в другую;
- в том же И.П. поднимать руки вверх на вдохе, наклоняя туловище к коленям. На выдохе возвращаться в И.П.;
- И.П. – стоя с гимнастической палкой. Поднимать палку вверх и поворачивать туловище вправо (влево). На выдохе возвращаться в И.П.
Каждое упражнение выполняется от 4 до 6 раз. При появлении одышки, головокружения или болей в сердце занятия следует прекратить. После осмотра врач может скорректировать уровень физической нагрузки. Увеличение пульса на 30 ударов и его нормализация через 2 минуты свидетельствует о положительном эффекте упражнений.
Лечебная физкультура противопоказана в следующих случаях:
- серьезные нарушения сердечного ритма;
- активный миокардит;
- стеноз аортального клапана;
- приступ стенокардии с пониженным сердечным выбросом.
При хронической сердечной недостаточности строго запрещено поднимать тяжелые предметы и долго находиться в статическом положении во время выполнения упражнений.
Нужна ли госпитализация для лечения?
Лечебные мероприятия в стационарных условиях показаны в следующих случаях:
- возраст пациента старше 65 лет;
- отсутствие улучшений при проведении амбулаторной терапии;
- необходимость применения сердечных гликозидов;
- наличие значительных отеков, требующих внутримышечного введения диуретиков;
- ухудшение общего состояния пациента.
Профилактика и прогноз
Предотвратить возникновение хронической сердечной недостаточности (ХСН) можно, следуя нескольким важным рекомендациям:
- отказ от вредных привычек;
- контроль массы тела;
- соблюдение принципов здорового питания;
- обеспечение достаточной физической активности;
- регулярное прохождение медицинских осмотров;
- своевременное лечение хронических заболеваний, которые могут ослабить работу сердца.
Эти меры помогут снизить вероятность развития сердечно-сосудистых заболеваний, которые часто приводят к ХСН.
Если заболевание выявлено на ранней стадии и пациент сразу начинает лечение, то в большинстве случаев терапия позволяет замедлить прогрессирование ХСН. Прогноз во многом зависит от наличия сопутствующих заболеваний, степени тяжести состояния и изменений в образе жизни пациента. Ежегодная смертность среди больных составляет 10% при I функциональном классе (ФК), 20% при II ФК и 40-50% при III ФК. Наиболее неблагоприятный прогноз наблюдается при IV ФК, где смертность превышает 60%, а также при развитии кардиогенного шока — до 80%.
Исследователи продолжают работать над созданием новых лекарств, которые могут значительно снизить уровень смертности при ХСН, однако эта проблема остается актуальной. Поэтому соблюдение профилактических мер, своевременное обращение к врачу и выполнение всех его рекомендаций являются ключевыми для замедления прогрессирования заболевания.
https://youtube.com/watch?v=tpl2YxXW_RU
Роль физической активности в управлении ХСН
Физическая активность играет ключевую роль в управлении хронической сердечной недостаточностью (ХСН). Она не только способствует улучшению физического состояния пациентов, но и помогает контролировать симптомы заболевания, повышает качество жизни и снижает риск госпитализации. Однако важно понимать, что подход к физической активности должен быть индивидуализированным и учитывать степень тяжести заболевания, общее состояние здоровья пациента и наличие сопутствующих заболеваний.
Одним из основных механизмов, через которые физическая активность влияет на состояние пациентов с ХСН, является улучшение сердечно-сосудистой функции. Регулярные физические нагрузки способствуют увеличению сердечного выброса, улучшению перфузии тканей и снижению симптомов одышки и усталости. У пациентов с ХСН наблюдается улучшение толерантности к физической нагрузке, что позволяет им выполнять повседневные задачи с меньшими усилиями.
Существует несколько типов физической активности, которые могут быть полезны для пациентов с ХСН. Аэробные упражнения, такие как ходьба, плавание или езда на велосипеде, являются наиболее рекомендуемыми. Они помогают улучшить выносливость и укрепить сердечно-сосудистую систему. Силовые тренировки также могут быть полезны, но их следует проводить с осторожностью и под контролем специалиста, чтобы избежать перегрузок.
Важно отметить, что перед началом любой программы физической активности пациенты с ХСН должны пройти медицинское обследование и получить рекомендации от врача. Специалист может помочь определить безопасный уровень нагрузки и разработать индивидуальный план тренировок. В некоторых случаях может потребоваться консультация кардиолога или физиотерапевта.
Кроме того, важно учитывать, что физическая активность должна быть регулярной. Рекомендуется заниматься физическими упражнениями не менее 150 минут в неделю, распределяя их на несколько дней. Это может быть достигнуто через короткие, но частые тренировки, что делает программу более доступной и менее утомительной для пациентов.
Помимо физических упражнений, важным аспектом является также обучение пациентов правильным техникам дыхания и релаксации, что может помочь в управлении симптомами и снижении уровня стресса. Психологическая поддержка и участие в группах поддержки также могут оказать положительное влияние на мотивацию и adherence к программе физической активности.
В заключение, физическая активность является важным компонентом комплексного подхода к лечению хронической сердечной недостаточности. Она способствует улучшению физического состояния, повышению качества жизни и снижению риска осложнений. Однако для достижения максимальной эффективности необходимо учитывать индивидуальные особенности каждого пациента и проводить занятия под контролем специалистов.
Психологические аспекты жизни с ХСН
Хроническая сердечная недостаточность (ХСН) — это не только физическое, но и психологическое заболевание, которое значительно влияет на качество жизни пациентов. Психологические аспекты жизни с ХСН могут варьироваться от чувства тревоги и депрессии до изменения самооценки и социальной активности.
Одним из наиболее распространенных психологических состояний у пациентов с ХСН является депрессия. Исследования показывают, что до 30-40% пациентов с сердечной недостаточностью испытывают симптомы депрессии. Это может быть связано с хронической усталостью, ограничениями в физической активности и постоянным страхом перед ухудшением состояния. Депрессия, в свою очередь, может усугублять симптомы ХСН, создавая порочный круг, который сложно разорвать без профессиональной помощи.
Тревожные расстройства также часто встречаются у пациентов с ХСН. Боязнь сердечного приступа или ухудшения состояния может привести к постоянному чувству тревоги, что негативно сказывается на общем состоянии здоровья. Пациенты могут начать избегать физической активности, что, в свою очередь, может привести к ухудшению физической формы и увеличению симптомов сердечной недостаточности.
Социальные аспекты жизни с ХСН также имеют важное значение. Ограничения в физической активности могут привести к социальной изоляции, что усугубляет психологическое состояние пациента. Люди с ХСН могут чувствовать себя отстраненными от своих друзей и семьи, что может вызвать чувство одиночества и безнадежности. Поддержка со стороны близких и участие в группах поддержки могут помочь справиться с этими чувствами и улучшить качество жизни.
Важно отметить, что психологические аспекты жизни с ХСН требуют комплексного подхода к лечению. Психотерапия, включая когнитивно-поведенческую терапию, может быть полезной для пациентов, страдающих от депрессии и тревожности. Также могут быть рекомендованы антидепрессанты или анксиолитики, но их назначение должно осуществляться только врачом.
Кроме того, обучение пациентов о заболевании, его симптомах и методах управления состоянием может помочь снизить уровень тревоги и повысить уверенность в себе. Участие в реабилитационных программах, направленных на улучшение физического состояния и психологического благополучия, также может оказать положительное влияние на общее состояние здоровья пациента.
В заключение, психологические аспекты жизни с ХСН играют важную роль в общем состоянии здоровья пациента. Понимание и поддержка со стороны медицинских работников, а также близких людей могут значительно улучшить качество жизни и помочь справиться с трудностями, связанными с этим заболеванием.
Современные исследования и новые подходы в лечении ХСН
Современные исследования в области хронической сердечной недостаточности (ХСН) активно развиваются, что позволяет улучшать методы диагностики и лечения данного заболевания. Одним из ключевых направлений является изучение молекулярных механизмов, лежащих в основе ХСН, что открывает новые горизонты для разработки целевых терапий.
Одним из наиболее перспективных подходов является использование ингибиторов SGLT2 (натрий-глюкозных котранспортеров 2). Эти препараты, изначально разработанные для лечения диабета 2 типа, показали свою эффективность в снижении риска госпитализации по поводу ХСН и улучшении прогноза у пациентов с сердечной недостаточностью, независимо от наличия диабета. Исследования, такие как DAPA-HF и EMPEROR-Reduced, продемонстрировали значительное снижение сердечно-сосудистой смертности и госпитализаций у пациентов, получающих эти препараты.
Другим важным направлением является применение антагонистов минералокортикоидных рецепторов (АМР), таких как спиронолактон и/eplerenone. Эти препараты помогают уменьшить задержку жидкости и снижают риск фиброза миокарда, что в свою очередь улучшает функцию сердца и качество жизни пациентов. Исследования показывают, что АМР могут быть особенно полезны у пациентов с сердечной недостаточностью с сохраненной фракцией выброса.
Также стоит отметить роль нейропептидов, таких как натрийуретические пептиды, которые могут использоваться как биомаркеры для оценки тяжести ХСН и эффективности терапии. Исследования показывают, что уровень этих пептидов в крови коррелирует с клиническим состоянием пациента и может помочь в мониторинге ответа на лечение.
В последние годы активно исследуются и другие молекулы, такие как серцевые гликозиды, которые, несмотря на свою долгую историю использования, вновь привлекают внимание благодаря новым данным о их механизмах действия и возможностях улучшения прогноза у пациентов с ХСН.
Кроме того, важным аспектом является индивидуализация терапии. Современные подходы к лечению ХСН акцентируют внимание на необходимости учитывать индивидуальные особенности пациента, включая сопутствующие заболевания, возраст, пол и генетические факторы. Это позволяет более точно подбирать терапию и повышать ее эффективность.
Таким образом, современные исследования и новые подходы в лечении хронической сердечной недостаточности открывают новые возможности для улучшения качества жизни пациентов и снижения смертности от сердечно-сосудистых заболеваний. Важно продолжать изучение и внедрение новых методов, чтобы обеспечить более эффективное и безопасное лечение для всех пациентов с ХСН.