Хроническая сердечная недостаточность (ХСН) — это состояние, при котором сердце не может эффективно перекачивать кровь, что приводит к недостаточному снабжению органов кислородом и питательными веществами. Это заболевание затрагивает миллионы людей и ухудшает качество жизни, вызывая одышку, отеки и утомляемость. В статье рассмотрим основные причины и факторы риска ХСН, стадии и степени заболевания, методы диагностики и современные подходы к лечению. Понимание этих аспектов поможет читателям осознать свое состояние и обратиться за медицинской помощью.
Общая информация
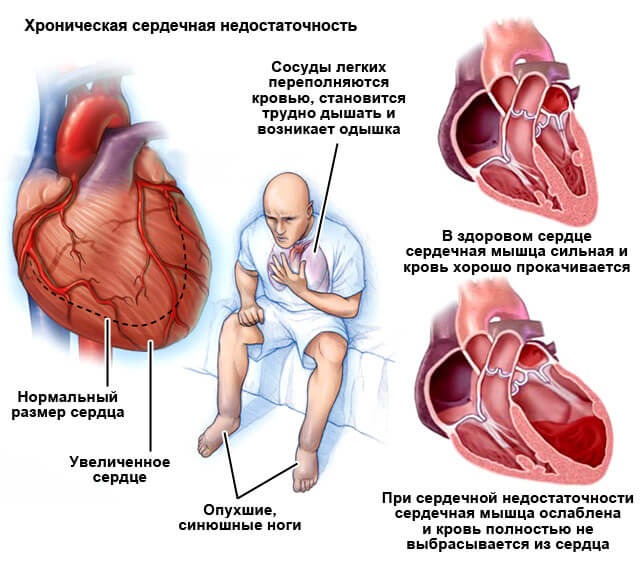
Хроническая сердечная недостаточность (ХСН) не является самостоятельным заболеванием; она развивается как осложнение различных сердечно-сосудистых заболеваний. Наиболее часто к ХСН приводят такие состояния, как сердечные пороки, ишемическая болезнь сердца и гипертония. В случае гипертонии симптомы ХСН могут формироваться на протяжении многих лет. При инфаркте миокарда признаки сердечной недостаточности могут проявиться в течение нескольких часов или дней, что приводит к острому состоянию, возникающему на фоне уже существующей хронической недостаточности.
К основным симптомам этого состояния относятся одышка, повышенная утомляемость, отеки и эпизоды учащенного сердцебиения. Степень выраженности этих симптомов варьируется в зависимости от стадии заболевания и функционального класса, который учитывает переносимость различных физических нагрузок. По статистическим данным, около 1,5% населения мира страдает от ХСН, причем чаще всего это люди пожилого возраста. Данное заболевание характеризуется высокой смертностью и уровнем инвалидности.
Важно!
Примерно половина пациентов с данной патологией умирает от внезапной сердечной смерти. Около 3% случаев заканчиваются летальным исходом из-за инсульта или инфаркта.
Хроническая сердечная недостаточность (ХСН) представляет собой состояние, при котором сердце не может эффективно перекачивать кровь, что приводит к недостаточному снабжению органов и тканей кислородом. Врачи отмечают, что основными причинами ХСН являются ишемическая болезнь сердца, гипертония, диабет и сердечные аритмии. С возрастом риск развития этого заболевания значительно возрастает.
Методы лечения ХСН разнообразны и зависят от стадии заболевания. Врачи подчеркивают важность комплексного подхода, который включает медикаментозную терапию, направленную на улучшение работы сердца и снижение симптомов, а также изменения в образе жизни, такие как диета и физическая активность. В некоторых случаях может потребоваться хирургическое вмешательство, например, установка кардиостимулятора или пересадка сердца. Регулярное наблюдение и контроль состояния пациента играют ключевую роль в успешном лечении и повышении качества жизни.
Симптомы
Заболевание может проявляться разнообразными симптомами, которые зависят от его причин. Наиболее распространенные признаки хронической сердечной недостаточности включают:
- Увеличение усталости.
- Частые episodes одышки.
- Отеки.
- Кашель (может быть как сухим, так и влажным с небольшим количеством мокроты).
- Учащенное сердцебиение.
На начальных этапах ХСН могут развиваться по типам, связанным с правым или левым желудочком, а также правым или левым предсердием. При длительном течении заболевания возможно вовлечение всех отделов сердца. Большинство пациентов с ХСН отмечают выраженную усталость, которая появляется раньше других симптомов. Затем начинает проявляться одышка, которая постепенно усиливается. Сначала она возникает при интенсивных физических нагрузках, затем появляется при обычной активности и, в конечном итоге, может возникать даже в состоянии покоя.
Следующим симптомом является сердечная астма, которая проявляется эпизодами удушья в ночное время. Она может проявляться в виде кратковременных приступов, которые проходят самостоятельно, типичных приступов или острого отека легких. Отек легких и приступы удушья являются признаками острой сердечной недостаточности, возникающей на фоне хронической. Обычно приступы происходят во второй половине ночи, но могут возникать и в дневное время, особенно при стрессе или физической нагрузке. При легкой форме астма может длиться всего несколько минут и проявляется резким ощущением нехватки воздуха, заставляющим человека сесть.
Во время приступа может возникать кашель с небольшим количеством мокроты. Частота таких приступов варьируется: они могут происходить раз в неделю или несколько раз в день. В тяжелых случаях приступы сопровождаются глубоким и учащенным дыханием, при этом затруднены как вдох, так и выдох. Человек резко просыпается, садится на край кровати, опираясь руками на ее края или ноги. Иногда к приступу присоединяется спазм легких, что усугубляет его проявления. При ХСН 1 степени ФК 1, 2 А сердечная астма, как правило, наблюдается редко и редко приводит к инвалидности. В случаях ХСН 2В и 3 частота и выраженность приступов зависят от причинного фактора.
| Аспект | Описание | Методы лечения |
|---|---|---|
| Определение ХСН | Состояние, при котором сердце не может перекачивать достаточно крови для удовлетворения потребностей организма. | Управление симптомами, улучшение качества жизни, замедление прогрессирования заболевания. |
| Основные причины | Ишемическая болезнь сердца (ИБС), артериальная гипертензия, пороки сердца, кардиомиопатии, сахарный диабет, аритмии. | Лечение основного заболевания, вызвавшего ХСН. |
| Симптомы | Одышка (особенно при нагрузке и в положении лежа), отеки ног, быстрая утомляемость, слабость, кашель, учащенное сердцебиение. | Диуретики (для уменьшения отеков), бета-блокаторы (для снижения ЧСС и АД), ингибиторы АПФ/БРА (для защиты сердца и сосудов). |
| Диагностика | Сбор анамнеза, физикальный осмотр, ЭКГ, эхокардиография (УЗИ сердца), рентген грудной клетки, анализы крови (включая натрийуретические пептиды). | Немедикаментозные методы: диета с ограничением соли и жидкости, регулярные физические нагрузки (под контролем врача), отказ от курения и алкоголя. |
| Классификация (по NYHA) | I класс: нет ограничений физической активности. II класс: легкое ограничение, обычная активность вызывает симптомы. III класс: выраженное ограничение, минимальная активность вызывает симптомы. IV класс: симптомы в покое. | Медикаментозное лечение: ингибиторы SGLT2, антагонисты минералокортикоидных рецепторов, сакубитрил/валсартан. |
| Осложнения | Аритмии, тромбоэмболии, почечная недостаточность, печеночная недостаточность, внезапная сердечная смерть. | Хирургические методы: реваскуляризация миокарда (стентирование, АКШ), коррекция пороков сердца, имплантация кардиовертера-дефибриллятора (ИКД), ресинхронизирующая терапия (СРТ). |
| Профилактика | Контроль артериального давления, уровня холестерина и сахара в крови, здоровый образ жизни, своевременное лечение сердечно-сосудистых заболеваний. | В тяжелых случаях: трансплантация сердца, вспомогательные устройства для желудочков (LVAD). |
| Прогноз | Зависит от стадии заболевания, эффективности лечения и наличия сопутствующих патологий. | Паллиативная помощь для улучшения качества жизни на поздних стадиях. |
Причины, факторы риска
Наиболее распространёнными причинами хронической сердечной недостаточности (ХСН) являются повреждения кардиомиоцитов и снижение способности сердца эффективно перекачивать кровь. К таким нарушениям чаще всего приводят ишемическая болезнь сердца, сердечные пороки, артериальная гипертензия, инфаркт миокарда и дилатационная кардиомиопатия. Согласно статистическим данным, у мужчин ХСН чаще возникает на фоне ишемической болезни, тогда как у женщин основным фактором является высокое артериальное давление.
В отличие от причин, факторы риска обычно являются обратимыми. Устранение или снижение их воздействия на организм может замедлить прогрессирование заболевания. К факторам риска относятся:
- Приём кардиотоксичных медикаментов, способных задерживать жидкость в организме и повышать артериальное давление. К ним относятся: нестероидные противовоспалительные препараты, кортикостероиды и средства, содержащие эстроген. К препаратам, повышающим давление, можно отнести адреналин, изадрин и эфедрин.
- Чрезмерные физические нагрузки.
- Частые стрессы и депрессивные состояния.
- Нарушения проводимости сердечных импульсов.
- Тромбоэмболия легочной артерии.
- Ишемическая болезнь сердца.
- Обострение гипертонической болезни.
- Системное воспаление соединительной ткани.
- Воспалительные процессы в легких.
- Увеличение активности щитовидной железы.
- Почечная недостаточность.
- Анемия.
- Избыточный вес.
- Алкоголизм.
- Резкое поступление жидкости в организм (например, при внутривенных вливаниях).
- Воспалительные процессы в миокарде.
- Инфекционное воспаление внутренней оболочки сердца.
Несоблюдение рекомендаций врача по лечению ХСН также увеличивает риск прогрессирования заболевания.
Важно!
У пожилых людей данная патология часто развивается на фоне тяжёлого сахарного диабета 2 типа в сочетании с высоким артериальным давлением.
Патогенез
При хронической сердечной недостаточности (ХСН) изменения в сердечной ткани долгое время компенсируются, что означает, что сердечно-сосудистая система активирует механизмы адаптации. Эти механизмы включают в себя увеличение силы сердечных сокращений и снижение давления во время сокращения благодаря расширению мелких артерий и капилляров, что облегчает сердцу процесс выталкивания крови. Однако со временем проявления сердечной недостаточности начинают усиливаться. Объем крови, выбрасываемой из сердца, уменьшается, а количество остаточной крови, остающейся в желудочках, увеличивается.
Из-за накопления остаточной жидкости желудочки переполняются в фазе расслабления, что приводит к растяжению мышечных волокон. Миокард постоянно находится в состоянии повышенного напряжения, так как ему необходимо выталкивать больше крови, чем обычно, что вызывает гипертрофию (увеличение массы миокарда). На определенном этапе начинают действовать дополнительные компенсаторные механизмы, связанные с ослаблением миокарда и развитием дистрофических и склерозирующих процессов.
Недостаточность кровообращения – это серьезное заболевание, которое связано с нарушением функционирования кровеносной системы и…
Нарушения, которые приводят к симптомам недостаточности
С увеличением проявлений состояния наблюдается ряд отклонений. В патогенезе заболевания на этапе гипертрофии активируются нейрогуморальные механизмы. Происходит стимуляция симпатико-адреналовой системы, что приводит к сужению просвета периферических сосудов и частичной стабилизации артериального давления в большом круге кровообращения, особенно при снижении сердечного выброса. На этом фоне возникает ишемия почек, замедляется выведение жидкости, а уровень антидиуретического гормона возрастает. Ключевые гемодинамические нарушения включают: изменения в газовом составе, отечность и застойные процессы в органах.
Отеки
Отеки могут возникать по нескольким причинам:
- накопление жидкости в тканях из-за повышения давления в капиллярах;
- замедление кровотока;
- задержка натрия и воды, вызванная нарушением водно-солевого баланса;
- изменение онкотического давления в плазме из-за нарушений обмена белков;
- снижение активности гормона альдостерона.
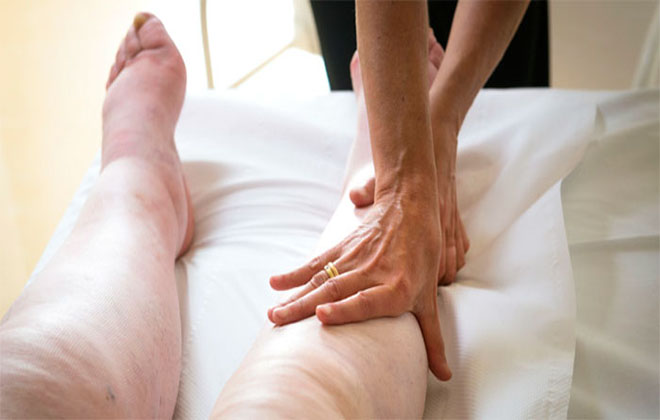
На начальных стадиях отеки могут быть незаметны визуально, однако их наличие можно заподозрить по быстрому увеличению массы тела и уменьшению объема выделяемой мочи. Обычно отеки начинают проявляться на ногах при физической активности или в области крестца у людей, находящихся в постели. Со временем отеки могут распространиться на туловище, а также привести к накоплению жидкости в брюшной, грудной и перикардиальной полостях (асцит, гидроторакс, гидроперикардит).
Изменение газового состава
При уменьшении скорости кровотока происходит увеличение потребления кислорода тканями, которое может достигать 70%, в то время как в норме этот показатель не превышает 30%. Это также приводит к изменению артериовенозной разницы в насыщении крови кислородом, что, в свою очередь, вызывает ацидоз. Основной обмен активируется из-за накопления неполностью окисленных метаболитов, что усиливает работу дыхательной мускулатуры. В результате формируется замкнутый круг: организм требует больше кислорода, чем может предоставить система кровообращения.
Недостаток кислорода в клетках приводит к появлению одышки и синюшности кожи. Цианоз, проявляющийся в условиях хронической сердечной недостаточности (ХСН), может быть как центральным, так и периферическим. Центральный цианоз возникает из-за застоя крови в малом круге кровообращения, что нарушает насыщение жидкости кислородом. Периферический цианоз связан со снижением кровотока и увеличением потребления кислорода тканями. Чаще всего наблюдается периферическая недостаточность, что приводит к акроцианозу, при котором синеют конечности, кончик носа и уши.
Изменения в органах, связанные с застоем жидкости
При наличии застойных явлений в легких наблюдается ригидность легочной ткани, уменьшается подвижность грудной клетки и краев легких. Эти изменения обусловлены нарушениями гемодинамики в малом круге кровообращения. Изменения в легочной ткани могут привести к застойному воспалению бронхов (бронхиту), кардиогенному замещению легочной ткани на соединительную (пневмосклерозу) и кровохарканью.
Застойные процессы в большом круге кровообращения вызывают изменения в клетках печени, что приводит к увеличению ее объема, появлению болей и ощущения тяжести в правом подреберье. С прогрессированием застойных процессов клетки печени могут заменяться соединительной тканью. Если происходит расширение полостей желудочков и предсердий, это может вызвать недостаточность предсердно-желудочковых клапанов. В таких случаях наблюдается набухание вен в области шеи, учащение сердечных сокращений и расширение границ сердца.
При застойном гастрите может наблюдаться снижение или полное отсутствие аппетита, тошнота, рвота, вздутие живота, склонность к запорам и потеря веса. Если хроническая сердечная недостаточность быстро прогрессирует и протекает в тяжелой форме, это может привести к серьезному истощению – сердечной кахексии. Застойные процессы в почках проявляются снижением объема выделяемой мочи (олигурия), увеличением ее плотности, а также наличием эритроцитов и белка в моче.
Важно!
Гемодинамические изменения также затрагивают центральную нервную систему, что может проявляться снижением умственной активности, повышенной раздражительностью, нарушениями сна, депрессией и общей утомляемостью.
Классификация
Согласно классификации, предложенной Нью-Йоркской кардиологической ассоциацией, при хронической сердечной недостаточности (ХСН) выделяют четыре функциональных класса (ФК):
- ФК 1. У пациента отсутствуют ограничения в физической активности, так как при обычных нагрузках не наблюдаются одышка, слабость или учащенное сердцебиение.
- ФК 2. В состоянии покоя нет признаков заболевания, однако при выполнении обычной физической активности может возникать легкая одышка, сердцебиение и слабость, что приводит к умеренному ограничению активности.
- ФК 3. Физическая нагрузка вызывает выраженные симптомы одышки, сердцебиения и слабости.
- ФК 4. Пациент не способен выполнять любые физические нагрузки без проявлений патологии. Симптомы болезни могут возникать даже в состоянии покоя и усиливаются при любой активности.
Состояние пациента прогрессирует по стадиям, переходя от одной к другой:
- Первая стадия (начальная, скрытая). В состоянии покоя гемодинамические показатели и работа органов остаются в норме, трудоспособность немного снижена, так как симптомы болезни проявляются только при значительных нагрузках.
- Вторая стадия. Характеризуется выраженной недостаточностью кровообращения и нарушением гемодинамики даже при незначительных физических нагрузках.
- Вторая А стадия. Симптомы появляются при умеренной нагрузке. Чаще всего наблюдается недостаточность кровообращения по малому кругу, что проявляется легким цианозом кожи, сухим кашлем и иногда кровохарканьем. Из-за застоя в легких могут возникать хрипы и приступы сердцебиения. На этой стадии начинают проявляться первые признаки застоя жидкости в большом круге: незначительная отечность ног. У пациентов резко снижается трудоспособность.
- Вторая В стадия. Одышка возникает даже в покое. Сердечные симптомы усиливаются. Наблюдается выраженная синюшность кожи, застойные процессы в легких, боли в области сердца и учащенное сердцебиение. Признаки недостаточности в большом круге прогрессируют: отеки усиливаются и распространяются с конечностей на туловище, увеличивается печень, уменьшается объем выделяемой мочи, скапливается жидкость в брюшной полости. На этой стадии пациент теряет трудоспособность.
- Третья стадия. Это самая тяжелая (конечная, дистрофическая) стадия заболевания. Помимо симптомов, связанных с нарушением кровообращения в большом и малом кругах, появляются признаки необратимых изменений в органах. Развиваются цирроз печени, застойные процессы в почках и склеротические изменения в легких. Организм пациента истощается, нарушаются все обменные процессы.
В зависимости от того, какая фаза работы сердца нарушена, выделяют три типа хронической сердечной недостаточности:
- диастолическая – нарушается фаза расслабления сердечной мышцы;
- систолическая – наблюдается нарушение фазы сокращения желудочков;
- смешанная – включает в себя нарушения обеих фаз.
В зависимости от области, где происходит застой крови, выделяют левожелудочковую, правожелудочковую и двухжелудочковую хроническую недостаточность.

https://youtube.com/watch?v=o1vcuwdolU8
Диагностика
Пациенты часто жалуются на учащенное сердцебиение, одышку и общую усталость. Во время опроса врач интересуется качеством сна, наличием ночных приступов удушья и тем, насколько влажной оказывается подушка по утрам. При осмотре особое внимание уделяется цвету кожи и возможной синюшности в области носогубного треугольника. Также проверяются отеки, пальпируются границы печени и измеряется артериальное давление. При аускультации легких могут быть обнаружены хрипы, а при прослушивании сердца выявляются «ритм галопа» и систолический шум. В случаях подозрения на внутренние отеки или кахексию пациентов обязательно взвешивают. Лабораторные исследования помогают определить:
- показатели белково-углеводного обмена;
- уровень электролитов в крови;
- газовый состав крови;
- кислотно-щелочное равновесие;
- уровень мочевины, креатинина и кардиоспецифических ферментов.
Методы инструментальной диагностики включают:
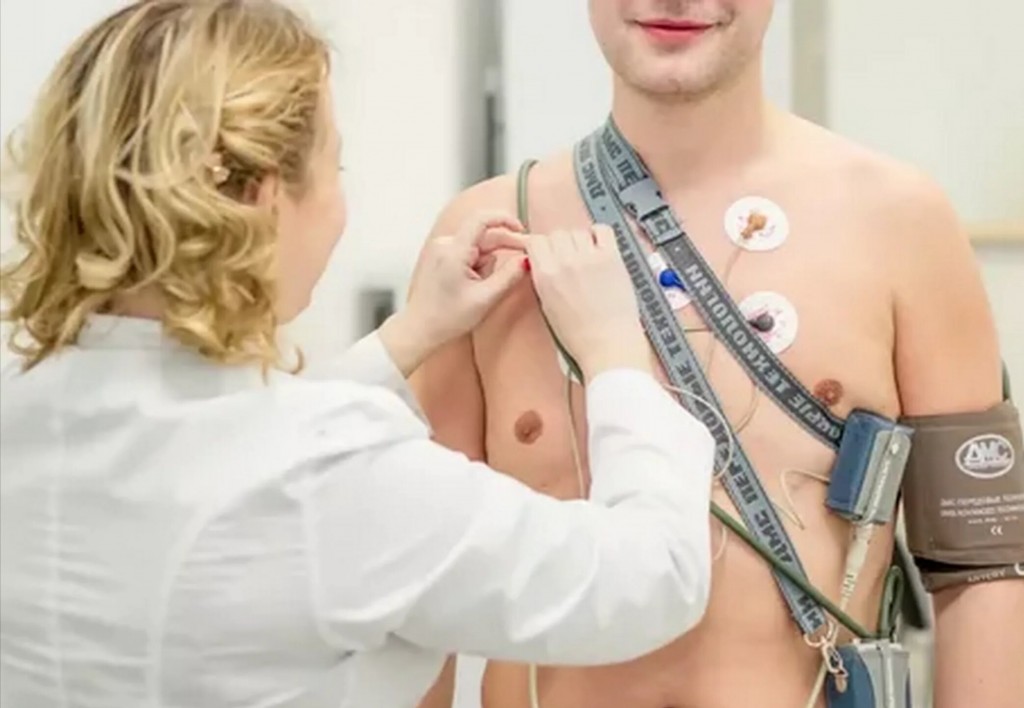
- ЭКГ – позволяет выявить недостаточность кровообращения, аритмии и гипертрофию. В сочетании с ЭКГ проводятся нагрузочные пробы для оценки реакции организма на физическую активность.
- Суточное холтеровское мониторирование – регистрация ЭКГ в течение 24 часов.
- Коронарография и вентрикулография – исследования, направленные на выявление нарушений кровотока.
- Эхокардиография – помогает установить причины развития хронической сердечной недостаточности и нарушения насосной функции сердца.
- МРТ и КТ – назначаются для диагностики врожденных и приобретенных пороков сердца, а также других сердечно-сосудистых заболеваний.
- Рентгенография легких – позволяет выявить застойные изменения в малом круге кровообращения и увеличение размеров сердца.
При тяжелых формах заболевания дополнительно рекомендуется УЗИ внутренних органов для оценки состояния печени, селезенки, поджелудочной железы и выявления жидкости в брюшной полости. Наиболее точным методом для оценки сократительной функции желудочков является радиоизотопная вентрикулография.
Лечение
Консервативные подходы к лечению включают в себя: медикаментозную терапию, коррекцию образа жизни и питания. Основное внимание в лечении уделяется заболеванию, которое стало причиной сердечной недостаточности. Хирургическое вмешательство обычно требуется при наличии врожденных или приобретенных пороков сердца. Если в брюшной или грудной полости накопилась жидкость, рекомендуется провести пункционное удаление.
https://youtube.com/watch?v=J9HGFXqOZQY
Медикаментозная терапия
Выбор медикаментов для терапии хронической сердечной недостаточности (ХСН) осуществляется в зависимости от выраженности симптомов, стадии заболевания и наличия сопутствующих заболеваний. Основные группы препаратов:
- Сердечные гликозиды (например, Строфантин, Дигоксин) – применяются для повышения сократительной способности миокарда, улучшения насосной функции сердца и увеличения диуреза.
- Нитраты (такие как Сустак, Нитроглицерин) – способствуют улучшению наполнения желудочков кровью, увеличивают объем крови, выбрасываемой сердцем, и расширяют сосуды.
- Вазодилататоры и ингибиторы АПФ (например, Каптоприл, Рамиприл, Эналаприл) – уменьшают тонус сосудов и увеличивают просвет артерий и вен. Их использование снижает сосудистое сопротивление во время сердечных сокращений, что облегчает работу сердца по выбросу крови в кровеносную систему.
- Бета-адреноблокаторы (например, Карведилол) – показаны при учащенном сердечном ритме и нарушениях наполнения сердца.
- Диуретики (такие как Спиронолактон, Фуросемид) – помогают удалить излишки жидкости из организма и уменьшают отечность тканей.
- Антикоагулянты (например, Варфарин, ацетилсалициловая кислота) – снижают риск образования тромбов.
- Препараты, улучшающие метаболические процессы в сердечной ткани (например, препараты калия, Инозин, витамины группы В).
Терапия ХСН включает в себя несколько групп препаратов, при этом на ранних стадиях заболевания чаще всего назначаются ингибиторы АПФ.
Изменение образа жизни, питания
Людям, страдающим сердечной недостаточностью, следует отказаться от вредных привычек, таких как курение и употребление алкоголя. Также важно ограничить или полностью исключить из рациона «вредные» продукты, включая жирные, жареные и соленые блюда. Рекомендуется внимательно следить за калорийностью пищи в соответствии с предписанной диетой. При наличии избыточного веса калорийность рациона следует снизить на 35%. Если у пациента на фоне хронической сердечной недостаточности (ХСН) развилась кахексия, наоборот, необходимо обеспечить его калорийным и питательным питанием. В зависимости от степени отеков может потребоваться временное исключение или ограничение соли в рационе. В среднем, рекомендуется не превышать 2 г соли в день (это чуть меньше половины чайной ложки).
Каждый день важно контролировать свой вес. Если за сутки наблюдается прибавка около 1 кг, это может свидетельствовать о задержке жидкости в организме и скрытых отеках. В такой ситуации следует обратиться к врачу. В зависимости от функционального класса ХСН определяются допустимые физические нагрузки. Специалисты рекомендуют заниматься лечебной физкультурой, учитывая выраженность симптомов ХСН.
Важно!
С начала 90-х годов золотым стандартом в лечении сердечной недостаточности стало комбинированное применение четырех групп препаратов: бета-адреноблокаторов, диуретиков, ингибиторов АПФ и сердечных гликозидов.
Осложнения, профилактика
На фоне хронической сердечной недостаточности (ХСН) могут возникать различные серьезные осложнения, затрагивающие как сердечно-сосудистую систему, так и другие органы. Возможные последствия включают:
- Недостаточность почек и печени.
- Инфаркт миокарда.
- Инсульт.
- Тромбоэмболия легочной артерии.
- Частые случаи пневмонии.
- Образование тромбов в сосудах.
- Нарушения проводимости и ритма сердца.
- Общая слабость организма.
- Внезапная сердечная остановка.
- Увеличение размеров сердца.
Профилактические меры направлены на раннее выявление и лечение сердечных заболеваний, которые могут привести к сердечной недостаточности. Для снижения риска развития ХСН важно устранить или минимизировать влияние факторов, способствующих ее возникновению. Чтобы избежать осложнений и замедлить прогрессирование заболевания (если оно уже диагностировано), необходимо строго следовать рекомендациям врача и принимать назначенные медикаменты.

Отзывы
Елена, 37 лет, г. Москва
Моей маме много лет назад был поставлен диагноз гипертония. Она постоянно принимала лекарства для контроля давления. Два года назад ей диагностировали ишемическую болезнь сердца, что привело к хронической сердечной недостаточности. Сначала у нее возникала одышка при физической активности, а затем и ночью. Когда она резко вставала с кровати, ей становилось трудно дышать. Приступы проходили через 5-10 минут. Врачи назначили множество препаратов и рекомендовали диету с ограничением соли из-за отеков. Она принимает лекарства уже полгода, и приступы прекратились, а одышка значительно уменьшилась.
Андрей, 33 года, г. Астрахань
Мой дядя страдает от хронической сердечной недостаточности и имеет инвалидность, так как при любой физической активности у него начинаются приступы удушья и учащенное сердцебиение. В прошлом он перенес инфаркт, и, вероятно, это стало причиной его заболевания. Врачи прописали ему множество медикаментов, но приступы удушья все равно периодически повторяются.
Светлана Ивановна, 55 лет, г. Самара
У меня начальная стадия сердечной недостаточности, вызванная сахарным диабетом и гипертонией. Я не придавала значения одышке, так как она возникала только при длительной ходьбе или работе на даче. Кардиолог назначил мне ЭКГ, по результатам которой и был установлен диагноз. Я принимаю несколько сердечных препаратов, назначенных врачом, и иногда мочегонные средства, если появляются отеки. Симптомы на протяжении последних пяти месяцев не ухудшаются.
Пятилетняя выживаемость при хронической сердечной недостаточности составляет около 50%. Прогноз заболевания зависит от наличия сопутствующих заболеваний, соблюдения рекомендаций по лечению, образа жизни и степени функционального класса ХСН. На ранних стадиях болезни возможно компенсировать состояние пациента с помощью лечения. Прогноз становится менее благоприятным на 3-й стадии и крайне неблагоприятным на 4-й стадии.
Прогноз заболевания
Прогноз хронической сердечной недостаточности (ХСН) зависит от множества факторов, включая стадию заболевания, наличие сопутствующих заболеваний, возраст пациента и эффективность проводимого лечения. Важно отметить, что ХСН является прогрессирующим состоянием, и без должного контроля и лечения может привести к серьезным осложнениям и ухудшению качества жизни.
Согласно статистике, выживаемость пациентов с ХСН варьируется в зависимости от стадии заболевания. На ранних стадиях, когда симптомы минимальны и функция сердца еще относительно сохранена, прогноз может быть благоприятным. Однако с прогрессированием заболевания и ухудшением сердечной функции риск госпитализации и летального исхода значительно возрастает. Например, у пациентов с тяжелой формой ХСН пятилетняя выживаемость может составлять всего 30-50%.
Сопутствующие заболевания, такие как диабет, гипертония и заболевания легких, также играют важную роль в прогнозе. Наличие этих заболеваний может усугубить течение ХСН и снизить шансы на успешное лечение. Важно, чтобы пациенты с ХСН проходили регулярные обследования и получали комплексное лечение, направленное не только на сердечную недостаточность, но и на сопутствующие патологии.
Лечение ХСН включает в себя медикаментозную терапию, изменение образа жизни и, в некоторых случаях, хирургические вмешательства. Эффективное лечение может значительно улучшить качество жизни пациентов и продлить срок их жизни. Однако важно понимать, что ХСН требует постоянного контроля и регулярного наблюдения у врача.
Кроме того, психологическое состояние пациента также может влиять на прогноз. Депрессия и тревожные расстройства часто сопутствуют ХСН и могут ухудшать adherence к лечению. Поэтому важно, чтобы пациенты получали не только медицинскую, но и психологическую поддержку.
В заключение, прогноз хронической сердечной недостаточности зависит от множества факторов, и его можно улучшить при условии своевременной диагностики, адекватного лечения и изменения образа жизни. Пациенты должны быть активно вовлечены в процесс лечения и следовать рекомендациям врачей для достижения наилучших результатов.
Роль реабилитации в лечении хронической сердечной недостаточности
Хроническая сердечная недостаточность (ХСН) представляет собой сложное состояние, требующее комплексного подхода к лечению. Одним из ключевых компонентов этого подхода является реабилитация, которая направлена на улучшение качества жизни пациентов, снижение симптомов и предотвращение прогрессирования заболевания.
Реабилитация при ХСН включает в себя несколько важных аспектов, таких как физическая активность, обучение пациента, психологическая поддержка и изменение образа жизни. Каждый из этих компонентов играет свою роль в восстановлении функциональных возможностей сердца и общего состояния здоровья пациента.
Физическая активность
Физическая реабилитация является одним из наиболее эффективных методов лечения ХСН. Регулярные физические нагрузки помогают улучшить сердечно-сосудистую функцию, увеличить выносливость и снизить уровень тревожности. Программы физической активности разрабатываются индивидуально для каждого пациента с учетом его состояния, уровня физической подготовки и наличия сопутствующих заболеваний.
Исследования показывают, что умеренные аэробные упражнения, такие как ходьба, плавание или велоспорт, могут значительно улучшить качество жизни и снизить риск госпитализации. Важно, чтобы физическая активность была регулярной и контролируемой, что позволяет избежать перегрузок и травм.
Обучение пациента
Обучение пациентов о природе их заболевания, симптомах и методах самоконтроля является важной частью реабилитации. Пациенты должны понимать, как правильно управлять своим состоянием, распознавать ранние признаки ухудшения и знать, когда обращаться за медицинской помощью. Обучение также включает в себя информацию о правильном питании, контроле веса и соблюдении режима приема лекарств.
Психологическая поддержка
Психологические аспекты играют значительную роль в процессе реабилитации. ХСН может вызывать у пациентов чувство тревоги, депрессии и социальной изоляции. Психологическая поддержка, включая консультации с психотерапевтом или участие в группах поддержки, может помочь пациентам справиться с эмоциональными трудностями и повысить их мотивацию к соблюдению рекомендаций врачей.
Изменение образа жизни
Изменение образа жизни является неотъемлемой частью реабилитации при ХСН. Это включает в себя отказ от курения, ограничение потребления алкоголя, соблюдение диеты с низким содержанием соли и жиров, а также контроль уровня стресса. Эти изменения помогают не только улучшить общее состояние здоровья, но и снизить риск осложнений, связанных с сердечно-сосудистыми заболеваниями.
Таким образом, реабилитация при хронической сердечной недостаточности является многоаспектным процессом, который требует активного участия как медицинских работников, так и самих пациентов. Эффективная реабилитация может значительно улучшить качество жизни, повысить физическую активность и снизить риск госпитализации, что делает ее важным элементом в лечении данного заболевания.
Современные исследования и перспективы лечения
Хроническая сердечная недостаточность (ХСН) представляет собой сложное и многофакторное заболевание, которое требует комплексного подхода к лечению. В последние годы в области кардиологии было проведено множество исследований, направленных на улучшение понимания патофизиологии ХСН и разработку новых методов лечения. Эти исследования охватывают как фармакологические, так и нефармакологические подходы, а также инновационные технологии, которые могут значительно изменить подход к лечению этого состояния.
Одним из ключевых направлений современных исследований является изучение молекулярных механизмов, лежащих в основе ХСН. Ученые активно исследуют роль воспалительных процессов, окислительного стресса и дисфункции эндотелия в патогенезе заболевания. Понимание этих механизмов открывает новые горизонты для разработки целевых терапий, направленных на коррекцию этих процессов.
Фармакологические методы лечения ХСН продолжают эволюционировать. В последние годы на рынке появились новые классы препаратов, такие как ингибиторы SGLT2 (натрий-глюкозные котранспортеры 2), которые продемонстрировали свою эффективность в снижении риска госпитализации и улучшении качества жизни пациентов с ХСН. Эти препараты не только помогают контролировать уровень сахара в крови у пациентов с диабетом, но и оказывают положительное влияние на сердечно-сосудистую систему.
Кроме того, исследования показывают, что антагонисты минералокортикоидных рецепторов (АМР) и препараты, влияющие на систему ренин-ангиотензин-альдостерон (РААС), продолжают оставаться основой терапии ХСН. Новые данные подтверждают их эффективность в различных подгруппах пациентов, включая тех, кто имеет сопутствующие заболевания, такие как диабет и хроническая болезнь почек.
Не менее важным направлением является использование устройств для лечения ХСН. Имплантируемые кардиовертеры-дефибрилляторы (ИКД) и устройства для ресинхронизации сердца (УРС) становятся все более распространенными. Эти технологии помогают улучшить функцию сердца и снизить риск внезапной сердечной смерти у пациентов с тяжелой формой ХСН.
В последние годы также наблюдается рост интереса к нефармакологическим методам лечения, таким как физическая реабилитация и изменение образа жизни. Исследования показывают, что регулярные физические нагрузки могут значительно улучшить функциональное состояние пациентов с ХСН, повысить их выносливость и качество жизни. Программы реабилитации, включающие физическую активность, обучение и поддержку, становятся важной частью комплексного подхода к лечению.
В заключение, современные исследования в области хронической сердечной недостаточности открывают новые горизонты для лечения этого сложного заболевания. Комбинация новых фармакологических средств, инновационных технологий и нефармакологических подходов позволяет значительно улучшить прогноз и качество жизни пациентов. Однако для достижения наилучших результатов необходимо продолжать исследования и клинические испытания, чтобы оптимизировать стратегии лечения и адаптировать их к индивидуальным потребностям пациентов.