Кардиогенный шок — тяжелое состояние, вызванное недостаточной сердечной деятельностью, приводящее к критическому снижению кровоснабжения органов и тканей. Понимание причин, классификации и клинических признаков кардиогенного шока важно для своевременной диагностики и эффективного лечения. В этой статье рассмотрим основные факторы, способствующие развитию кардиогенного шока, а также методы его диагностики и лечения, что поможет медицинским работникам и пациентам лучше ориентироваться в данной патологии и повысить шансы на восстановление.
Причины возникновения
В 85% случаев кардиогенного шока основным фактором становится инфаркт миокарда, при котором происходит потеря 45−50% сократительной функции сердца. Кроме того, данная патология может возникать на фоне:
- инфекционного воспаления сердечной мышцы, вызванного пневмококками, стафилококками, вирусами Коксаки или герпеса;
- разрыва миокарда;
- массивной тромбоэмболии легочной артерии;
- отравления клонидином, сердечными гликозидами, инсектицидами, фосфорорганическими соединениями, резерпином или другими кардиотоксическими веществами;
- нарушения целостности межжелудочковой перегородки;
- тампонады сердца, вызванной травмой грудной клетки, расслоением аорты, гемоперикардом или перикардитом;
- дисфункции папиллярных мышц;
- нарушениями сердечного ритма;
- сердечными блокадами.
К факторам, способствующим развитию шока, относятся гипертонические кризы, атеросклероз, диабет и повышенные физические нагрузки у людей с сердечно-сосудистыми заболеваниями. Риск возникновения данной патологии возрастает у пожилых мужчин и женщин.
Патогенез кардиогенного шока обусловлен резким снижением сократительной способности левого желудочка, значительным падением артериального давления и замедлением кровообращения в тканях. Уменьшение объема циркулирующей крови запускает компенсаторные механизмы. Организм направляет все свои ресурсы на поддержание функционирования жизненно важных органов — мозга и сердца. В то же время остальные системы (кожа, скелетные мышцы и другие) испытывают кислородное голодание.
Эти изменения приводят к спазму периферических сосудов, активации нейроэндокринных систем, сдвигу кислотно-щелочного баланса в сторону снижения pH, а также задержке воды и натрия в организме. У пациентов наблюдаются нарушения функции печени, развивается анурия или олигурия (значительное уменьшение объема выделяемой почками мочи), прогрессирует полиорганная недостаточность. На поздних стадиях патологического процесса характерна чрезмерная вазодилатация (снижение тонуса гладкой мускулатуры сосудов).
https://youtube.com/watch?v=lUf29VMCBO4
Кардиогенный шок представляет собой серьезное состояние, которое возникает в результате недостаточной насосной функции сердца. Врачи отмечают, что основными причинами этого состояния являются острый инфаркт миокарда, тяжелые аритмии и кардиомиопатии. Симптомы кардиогенного шока включают резкое снижение артериального давления, одышку, холодный пот и спутанность сознания. Важно, что своевременная диагностика и лечение могут значительно повысить шансы пациента на выживание. Лечение обычно включает медикаментозную терапию, направленную на улучшение сердечной функции, а в некоторых случаях может потребоваться установка механических устройств поддержки или даже хирургическое вмешательство. Врачи подчеркивают, что ранняя интервенция является ключом к успешному исходу.
Классификация патологии
Классификация кардиогенных шоков основывается на патогенетических механизмах. Это объясняется тем, что этиология заболевания играет решающую роль в выборе лечебной стратегии как на этапе до госпитализации, так и в условиях стационара. Существует несколько типов данной патологии:
- рефлекторный шок, возникающий из-за сильной боли при незначительном объёме поражения;
- истинный кардиогенный шок, который является результатом острого инфаркта миокарда и сопровождается образованием крупного некротического очага;
- ареактивный шок, имеющий много общего с истинной формой, но более подверженный влиянию патогенетических факторов;
- аритмический шок, возникающий из-за нарушений сердечного ритма и проводимости.
Также выделяют кардиогенный шок, который развивается в результате разрыва миокарда.
| Категория | Подкатегория | Описание |
|---|---|---|
| Определение | Что такое кардиогенный шок? | Острое нарушение насосной функции сердца, приводящее к критическому снижению перфузии органов и тканей. |
| Причины | Ишемические | Острый инфаркт миокарда (наиболее частая причина), нестабильная стенокардия. |
| Неишемические | Тяжелая сердечная недостаточность (декомпенсация), миокардит, кардиомиопатии, клапанные пороки сердца (острая недостаточность), аритмии (тяжелые бради- или тахиаритмии), тампонада сердца, расслоение аорты. | |
| Механические осложнения ИМ | Разрыв межжелудочковой перегородки, разрыв папиллярной мышцы с острой митральной регургитацией, разрыв свободной стенки желудочка. | |
| Симптомы | Гемодинамические | Артериальная гипотензия (систолическое АД < 90 мм рт. ст. или снижение на > 30 мм рт. ст. от исходного), тахикардия (часто), нитевидный пульс. |
| Признаки гипоперфузии | Холодная, бледная, влажная кожа, цианоз, олигурия/анурия (< 0.5 мл/кг/ч), измененное психическое состояние (заторможенность, спутанность сознания, кома), метаболический ацидоз. | |
| Признаки сердечной недостаточности | Одышка, тахипноэ, ортопноэ, влажные хрипы в легких, набухание шейных вен, периферические отеки (при хронической декомпенсации). | |
| Диагностика | Клиническая картина | Сочетание гипотензии и признаков гипоперфузии. |
| Лабораторные исследования | Повышение уровня лактата, тропонинов (при ИМ), мозгового натрийуретического пептида (BNP), нарушения электролитного баланса, почечные показатели. | |
| Инструментальные исследования | ЭКГ (признаки ИМ, аритмии), ЭхоКГ (оценка функции желудочков, клапанов, наличие выпота), рентгенография грудной клетки (застой в легких), катетеризация правых отделов сердца (измерение давления в легочной артерии, сердечного выброса). | |
| Лечение | Неотложные меры | Поддержание проходимости дыхательных путей, оксигенотерапия, обеспечение венозного доступа. |
| Медикаментозная терапия | Вазопрессоры (норадреналин, допамин) для поддержания АД, инотропы (добутамин, милринон) для улучшения сократимости миокарда, диуретики (при перегрузке объемом), вазодилататоры (нитроглицерин, при отсутствии гипотензии и застое в легких). | |
| Реваскуляризация (при ИМ) | Чрескожное коронарное вмешательство (ЧКВ), аортокоронарное шунтирование (АКШ). | |
| Механическая поддержка кровообращения | Внутриаортальная баллонная контрпульсация (ВАБК), экстракорпоральная мембранная оксигенация (ЭКМО), желудочковые вспомогательные устройства (ЖВС). | |
| Коррекция осложнений | Лечение аритмий, коррекция электролитных нарушений, поддержание функции почек. | |
| Прогноз | Общий | Высокая летальность, несмотря на достижения в лечении. |
| Факторы, влияющие на прогноз | Возраст пациента, тяжесть основного заболевания, время до начала лечения, наличие сопутствующих заболеваний. |
Клиническая картина
Первым признаком кардиогенного шока является сильная сжимающая боль за грудиной, которая может отдавать в нижнюю челюсть, левую руку или лопатку. Кроме того, к симптомам данного состояния относятся:
- частичная или полная утрата способности к самостоятельному дыханию;
- втягивание крыльев носа во время вдоха;
- цианоз (синюшность кожи и слизистых оболочек);
- чувство тревоги и сильный страх смерти;
- выделение пены белого или розового цвета из рта (при отеке легких);
- снижение систолического давления ниже 85 мм рт. ст.;
- учащение сердечных сокращений до 110 ударов в минуту и более;
- уменьшение или полное отсутствие выделения мочи;
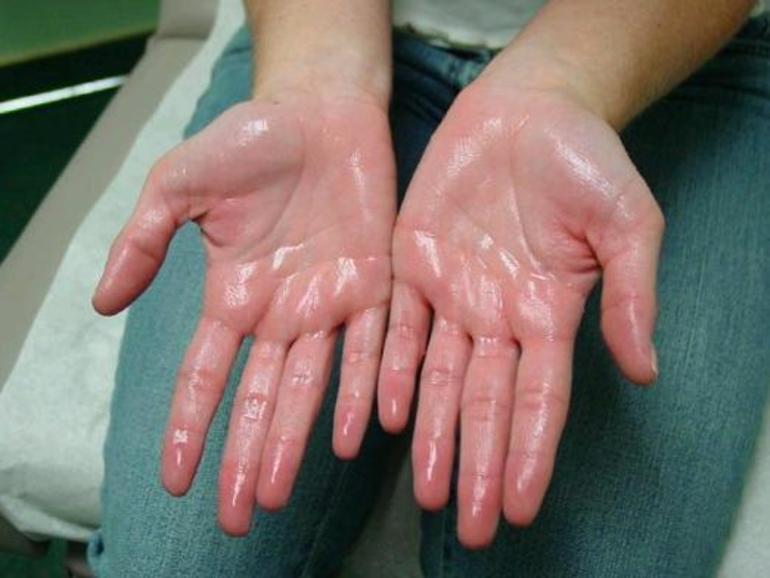
- повышенная влажность кожи;
- общая слабость.
В начале заболевания пациент занимает вынужденное положение (сидя и наклонившись вперед). Со временем он может потерять сознание, впасть в ступор или кому.
Если не оказать медицинскую помощь, кардиогенный шок может привести к гипоксии и общей интоксикации организма. Симптоматика заболевания усиливается, у пациента развивается выраженная ишемия головного мозга и коронарных сосудов, возникают участки некроза в тканях внутренних органов, появляется мелкая красная сыпь, начинаются внутренние кровотечения. Масштабные нарушения в функционировании организма могут привести к летальному исходу.

Способы диагностики
Основные критерии для предварительной диагностики шока включают в себя характерные жалобы пациента, такие как боль в области груди, бледность или синюшность кожи, повышенная потливость и затрудненное дыхание. Для уточнения диагноза выполняются следующие процедуры:
- физикальное обследование, которое может выявить снижение артериального давления, глухие сердечные тоны и выраженные хрипы в легких;
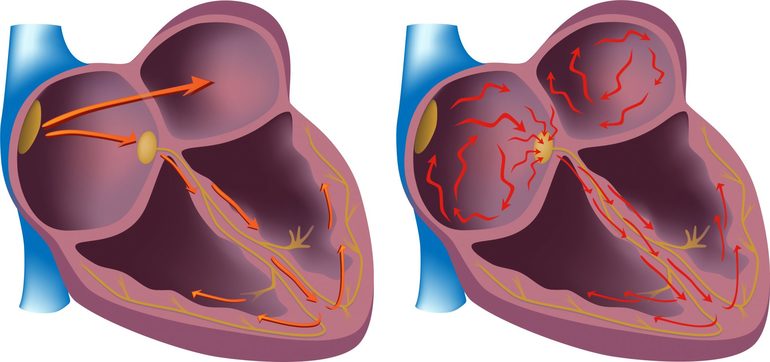
- электрокардиография, помогающая обнаружить характерные признаки инфаркта миокарда, нарушения передачи электрических импульсов между предсердиями и желудочками, а также экстрасистолии;
- лабораторные исследования, которые позволяют кардиологу или реаниматологу оценить уровень электролитов, креатинина, сахара, тропонина и мочевины в биологических образцах, а также проанализировать активность печеночных ферментов.
В процессе диагностики состояние шока дифференцируется от расслоения аорты, вазовагальных реакций, пароксизмальных тахикардий, гиповолемии и нарушений электролитного баланса.
Методы лечения
Пациенты, у которых наблюдаются симптомы сердечной недостаточности и шока, направляются в кардиологический стационар. В состав бригады скорой помощи, выезжающей на такие вызовы, обязательно входит реаниматолог. На этапе до госпитализации неотложная помощь при кардиогенном шоке включает:
- оксигенотерапию;
- создание периферического или центрального венозного доступа;
- тромболизис — восстановление кровотока в сосуде путем растворения тромба с помощью медикаментов.
В стационаре врачи продолжают лечение, начатое бригадой скорой помощи. Терапевтическая программа включает:
- медикаментозное лечение, которое включает прием петлевых диуретиков, нитроглицерина, антиаритмических препаратов, кардиотоников, стероидных гормонов, норадреналина и наркотических анальгетиков;
- наружную электрическую кардиоверсию;
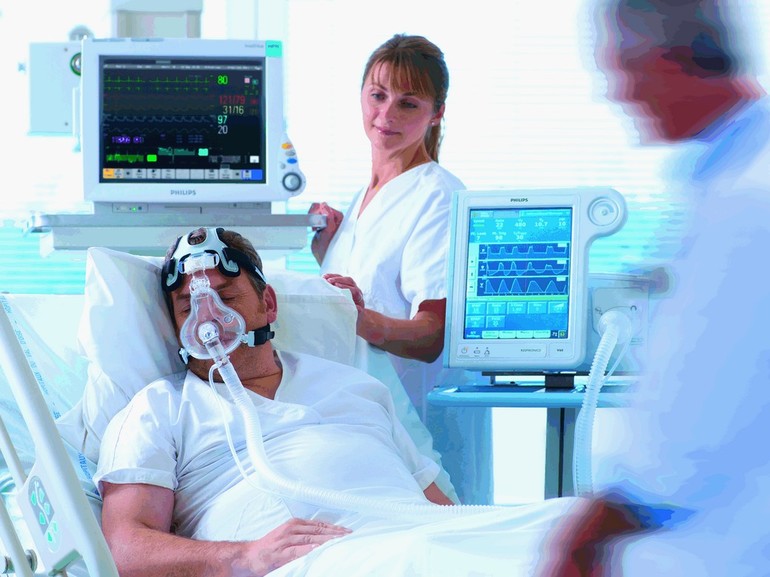
- искусственную вентиляцию легких;
- внутриаортальную баллонную контрапульсацию (механическое нагнетение крови в аорту в диастолу с использованием специального устройства);
- имплантацию искусственного желудочка.
Уровень выживаемости значительно увеличивается при проведении хирургических процедур, направленных на восстановление кровотока в пораженных коронарных сосудах, таких как баллонная ангиопластика.
https://youtube.com/watch?v=hwDYjVBY1II
Профилактические меры
Основным способом предотвращения шокового состояния является предотвращение таких заболеваний, как инфаркт миокарда, тромбоэмболия легочной артерии, миокардиты, серьезные аритмии и травмы сердца. Кроме того, в комплекс мероприятий, направленных на снижение вероятности развития этих патологий, входят:
- соблюдение принципов сбалансированного питания и обеспечение организма всеми необходимыми питательными веществами;
- минимизация стрессовых ситуаций и психоэмоциональных нагрузок;
- отказ от курения и чрезмерного употребления алкоголя;
- регулярные физические нагрузки в умеренных объемах;
- своевременное лечение сердечно-сосудистых заболеваний и диабета;
- регулярное прохождение профилактических медицинских обследований.
Предотвращение кардиогенного шока, который может возникнуть как осложнение инфаркта миокарда, заключается в устранении болевого синдрома и коррекции нарушений сердечного ритма в условиях стационарного лечения.
https://youtube.com/watch?v=S3agBg88OHk
Осложнения кардиогенного шока
Кардиогенный шок является серьезным состоянием, которое может привести к множеству осложнений, как непосредственно связанных с сердечно-сосудистой системой, так и затрагивающих другие органы и системы организма. Понимание этих осложнений имеет ключевое значение для своевременной диагностики и лечения, что может существенно повысить шансы на выживание пациента.
Одним из наиболее распространенных осложнений кардиогенного шока является острая почечная недостаточность. Поскольку сердце не может эффективно перекачивать кровь, происходит снижение перфузии почек, что может привести к их повреждению. Это состояние требует немедленного вмешательства, так как может привести к необходимости диализа и даже к летальному исходу.
Другим серьезным осложнением является гипоксическая энцефалопатия, вызванная недостаточным кровоснабжением мозга. Это может проявляться в виде неврологических нарушений, таких как спутанность сознания, судороги или даже кома. Важно отметить, что степень повреждения мозга может быть обратимой или необратимой, в зависимости от длительности гипоксии.
Кроме того, кардиогенный шок может привести к развитию острого респираторного дистресс-синдрома (ОРДС). Это состояние характеризуется острым нарушением газообмена в легких, что может быть вызвано как прямым, так и непрямым повреждением легочной ткани. ОРДС требует интенсивной терапии и может значительно ухудшить прогноз для пациента.
Не менее важным осложнением является системная воспалительная реакция, которая может развиться в ответ на ишемию и гипоксию. Это состояние может привести к сепсису и мультиорганной недостаточности, что значительно усложняет лечение и ухудшает прогноз.
Также стоит отметить, что кардиогенный шок может способствовать развитию тромбообразования, что увеличивает риск тромбоэмболических осложнений, таких как инсульт или тромбоэмболия легочной артерии. Это связано с нарушением гемодинамики и стазом крови, что создает благоприятные условия для образования тромбов.
В заключение, кардиогенный шок представляет собой сложное и опасное состояние, которое может привести к множеству серьезных осложнений. Своевременная диагностика и адекватное лечение этих осложнений имеют решающее значение для улучшения исхода и повышения шансов на выживание пациента. Важно, чтобы медицинские работники были осведомлены о возможных осложнениях и могли быстро реагировать на изменения в состоянии пациента.
Прогноз и выживаемость
Кардиогенный шок, как правило, является следствием тяжелых сердечно-сосудистых заболеваний, таких как инфаркт миокарда, сердечная недостаточность или аритмии. В таких случаях прогноз может быть неблагоприятным, особенно если шок развился на фоне обширного инфаркта миокарда. Исследования показывают, что выживаемость пациентов с кардиогенным шоком, вызванным инфарктом, составляет около 50-70% при условии своевременного и адекватного лечения.
Скорость оказания помощи играет критическую роль в выживаемости. Чем быстрее пациент получает специализированную медицинскую помощь, тем выше шансы на положительный исход. Важно, чтобы медицинские работники могли быстро распознать симптомы кардиогенного шока и начать соответствующее лечение, включая применение препаратов для повышения сердечного выброса и, при необходимости, механической поддержки кровообращения.
Кроме того, выживаемость зависит от возраста пациента и наличия сопутствующих заболеваний, таких как диабет, хроническая обструктивная болезнь легких или заболевания почек. У пожилых пациентов и людей с множественными коморбидными состояниями прогноз может быть менее благоприятным.
Долгосрочные последствия кардиогенного шока также могут варьироваться. У некоторых пациентов может развиться хроническая сердечная недостаточность, требующая постоянного наблюдения и лечения. Важно, чтобы пациенты, перенесшие кардиогенный шок, проходили регулярные обследования и следовали рекомендациям врачей для снижения риска повторных эпизодов и улучшения качества жизни.
В заключение, прогноз и выживаемость при кардиогенном шоке зависят от множества факторов, и каждый случай требует индивидуального подхода. Своевременная диагностика и лечение могут значительно повысить шансы на выживание и улучшение состояния пациента.
Роль реабилитации после шока
Реабилитация после кардиогенного шока является важным этапом в восстановлении здоровья пациента и предотвращении повторных эпизодов. Она направлена на восстановление функции сердца, улучшение общего состояния организма и повышение качества жизни. Процесс реабилитации включает в себя несколько ключевых аспектов.
1. Медицинское наблюдение и контроль
После перенесенного кардиогенного шока пациенты должны находиться под постоянным медицинским наблюдением. Это включает регулярные обследования, такие как ЭКГ, эхокардиография и анализы крови, для оценки состояния сердца и выявления возможных осложнений. Важно контролировать артериальное давление, уровень кислорода в крови и другие жизненно важные показатели.
2. Фармакотерапия
Лечение медикаментами играет ключевую роль в реабилитации. Врач может назначить препараты, которые улучшают сердечную функцию, снижают нагрузку на сердце и предотвращают тромбообразование. Это могут быть бета-блокаторы, ингибиторы АПФ, диуретики и антикоагулянты. Важно строго следовать назначенной схеме лечения и регулярно посещать врача для коррекции терапии.
3. Физическая реабилитация
Физическая активность является неотъемлемой частью реабилитации. Начинать следует с легких упражнений, постепенно увеличивая нагрузку. Программа физической реабилитации должна быть индивидуально подобрана с учетом состояния пациента и его возможностей. Упражнения помогают улучшить кровообращение, укрепить сердечно-сосудистую систему и повысить выносливость.
4. Психологическая поддержка
Кардиогенный шок может оказывать значительное влияние на психоэмоциональное состояние пациента. Многие люди испытывают страх, тревогу и депрессию после такого серьезного события. Психологическая поддержка, включая консультации с психотерапевтом и участие в группах поддержки, может помочь пациентам справиться с эмоциональными трудностями и адаптироваться к новым условиям жизни.
5. Изменение образа жизни
Реабилитация включает в себя и изменение образа жизни. Это может включать в себя отказ от курения, ограничение потребления алкоголя, соблюдение диеты с низким содержанием соли и жиров, а также регулярные физические нагрузки. Здоровый образ жизни способствует улучшению общего состояния и снижению риска повторных сердечно-сосудистых заболеваний.
6. Образовательные программы
Образование пациентов о кардиогенном шоке и его последствиях также является важной частью реабилитации. Пациенты должны быть информированы о признаках ухудшения состояния, методах самоконтроля и необходимости соблюдения рекомендаций врачей. Это поможет им стать более активными участниками своего лечения и повысит вероятность успешного восстановления.
Таким образом, реабилитация после кардиогенного шока требует комплексного подхода, включающего медицинское наблюдение, фармакотерапию, физическую активность, психологическую поддержку, изменение образа жизни и образовательные программы. Эффективная реабилитация может значительно улучшить качество жизни пациента и снизить риск повторных эпизодов.