Гемотрансфузионный шок — это угрожающее жизни состояние, возникающее из-за несовместимости крови при переливании. Понимание его причин, симптомов и методов диагностики критически важно для медицинских работников, так как своевременное распознавание и лечение могут спасти жизнь пациента. В статье рассмотрим основные аспекты гемотрансфузионного шока: причины, клинические проявления, диагностику, лечение, профилактику и прогнозы, что поможет повысить готовность медицинского персонала к экстренным ситуациям.
Что такое гемотрансфузионный шок и его причины
Процесс гемотрансфузии начинается с проведения биологической пробы, после чего осуществляется мониторинг состояния пациента. В рамках этой процедуры трижды вводят по 10-15 мл донорской крови со скоростью 40-60 капель в минуту, делая трехминутные перерывы между введениями. После завершения пробы измеряются показатели давления и пульса, а также проводится опрос для выявления возможных симптомов осложнений.
Важно!
Ошибки, допущенные во время гемотрансфузии, могут привести к серьезным осложнениям.
Одним из таких осложнений является гемотрансфузионный шок, который возникает в результате несовместимости. Это крайне тяжелое состояние, представляющее угрозу для жизни пациента. Хотя оно встречается довольно редко, оно составляет значительную часть всех осложнений — примерно 50% случаев. У этого состояния высокая летальность.
Гемотрансфузионный шок может развиться как в процессе процедуры, так и в течение следующих двух часов.
Причинами возникновения гемотрансфузионного шока могут быть:
- ошибки при определении группы крови и резус-фактора;
- неверные пробы на совместимость.
При поступлении несовместимой крови происходит разрушение донорских эритроцитов в сосудах реципиента, что приводит к высвобождению свободного гемоглобина. Эта реакция нарушает микроциркуляцию и вызывает гипоксию. Другими возможными причинами могут быть:
- нарушения в технике проведения гемотрансфузии;
- использование зараженной или некачественной крови.
Опасность данной реакции заключается в нарушении работы:
- сердца;
- мозга;
- нервной системы;
- почек и печени;
- возникновении кровотечений;
- резком снижении артериального давления.
Такое состояние крайне опасно для жизни и требует немедленной и квалифицированной медицинской помощи.
Основным триггером гемотрансфузионного шока является значительная агглютинация чуждых эритроцитов, которые несовместимы по антигенам с сывороткой реципиента.
Гемотрансфузионный шок представляет собой серьезное осложнение, возникающее в результате несовместимости крови при переливании. Врачи отмечают, что основными причинами этого состояния являются аллергические реакции, иммунные реакции на антигены донорской крови и ошибки в определении группы крови. Симптомы гемотрансфузионного шока могут варьироваться от легкой лихорадки и озноба до тяжелых проявлений, таких как острая почечная недостаточность и шок.
Диагностика включает в себя анализ клинической картины, лабораторные исследования и мониторинг жизненно важных функций. Врачи подчеркивают важность быстрого реагирования: при первых признаках шока необходимо немедленно прекратить трансфузию и начать соответствующее лечение. Основные меры включают поддержание гемодинамики, коррекцию электролитных нарушений и, при необходимости, применение кортикостероидов. Профилактика гемотрансфузионного шока заключается в строгом соблюдении протоколов переливания и тщательной проверке совместимости крови.

Классификация и признаки
В классификации шока выделяют несколько этапов его развития. Первый этап начинается с нарушений в микроциркуляции и функционировании сердечно-сосудистой системы, что приводит к снижению артериального давления. В этом периоде может развиться ДВС-синдром. Длительность данного этапа варьируется от нескольких минут до суток.
Затем следуют три последующих этапа:
- Олигурия или анурия – на этом этапе происходит повреждение почек и нарушение их функций. При длительном течении второго этапа могут возникнуть серьезные проблемы с почками, при этом симптомы шока начинают ослабевать.
- Восстановление – этот этап наступает при условии своевременного лечения, когда функции почек начинают восстанавливаться.
- Реконвалесценция – на этом этапе происходит нормализация всех систем организма и восстановление процессов свёртывания. Длительность этого периода составляет от 4 до 6 месяцев.
Признаки гемотрансфузионного шока могут проявляться как во время процедуры, так и спустя некоторое время, однако иногда они остаются незамеченными на фоне общего тяжелого состояния пациента. Поэтому во время и после переливания крови больной должен находиться под внимательным наблюдением медицинского персонала.
Ранние симптомы включают:
- кратковременное возбуждение и беспричинную панику;
- одышку и нехватку воздуха;
- боли в пояснице, груди и мышцах;
- цианоз кожи и слизистых оболочек;
- озноб и ощущение понижения температуры тела.
С течением времени симптомы становятся более выраженными, проявляясь в виде тахикардии, снижения артериального давления, потливости и бледности.
Важно!
В некоторых случаях могут возникнуть рвота, судороги в конечностях и высокая температура тела.
При отсутствии своевременной медицинской помощи может развиться гемолитическая желтуха, проявляющаяся желтушным окрасом кожи и склер, а также почечно-печеночная недостаточность и гемоглобинемия.
Если гемотрансфузия проводится во время хирургического вмешательства под наркозом, симптомы шока могут проявляться резким падением артериального давления, повышенной кровоточивостью и изменением цвета мочи.
Степень гемотрансфузионного шока определяется по показателям артериального давления:
- первая степень – более 90 мм рт. ст.;
- вторая степень – более 70 мм рт. ст.;
- третья степень – менее 70 мм рт. ст.
Тяжесть клинического течения шока во многом зависит от объема введенных несовместимых эритроцитов, а также от характера основного заболевания и состояния пациента перед проведением гемотрансфузии.

None
Диагностика
Диагностика осуществляется на основе специфических жалоб пациента, при этом особое внимание уделяется болям в пояснице, так как это наиболее распространенный симптом. В случае выявления шокового состояния, необходимо немедленно прекратить переливание, если оно еще продолжается. Важно заменить систему переливания и провести забор крови для лабораторных исследований. Обязательно выполняются следующие процедуры:
- измерение центрального венозного давления;
- электрокардиография;
- анализ плазмы и мочи на наличие свободного гемоглобина.
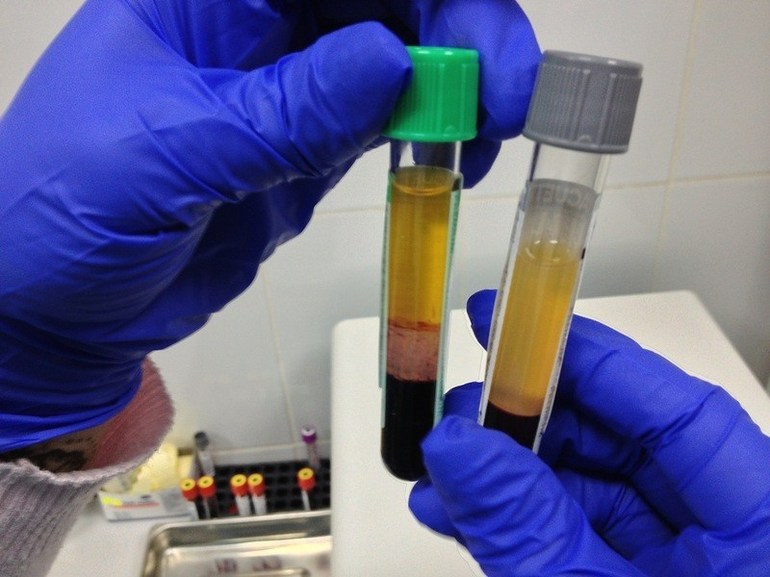
Для получения результатов анализов используется метод, известный как «проба Бакстера». В рамках этой процедуры пациенту вводят 70-75 мл донорской крови, а через 10 минут из другой вены берут 10 мл для анализа. После центрифугирования, если плазма приобретает розовый оттенок, это свидетельствует о том, что в результате несовместимости возник гемотрансфузионный шок.
Сложность диагностики заключается в том, что симптомы могут не ощущаться пациентом или вовсе не проявляться. Наблюдение за реципиентом должно продолжаться как минимум 24 часа, с ежечасным контролем давления, пульса и диуреза.
https://youtube.com/watch?v=D56Cm4iVd10
Лечение
После выявления шокового состояния необходимо немедленно приступить к терапии. Лечение должно осуществляться под тщательным наблюдением реаниматолога и трансфузиолога. Основная цель – быстрое удаление токсинов и поддержание гомеостаза.
Чтобы избежать возникновения дополнительных осложнений и патологий, требуется многоступенчатый подход к лечению.
Экстренная неотложная помощь
При первых признаках гемотрансфузионного шока следует немедленно остановить переливание и заменить инфузионную систему.
Далее необходимо выполнить следующие действия:
- измерить пульс и артериальное давление;
- обеспечить подачу влажного кислорода для предотвращения гипоксии;
- при необходимости ускорить мочеобразование с помощью диуретиков.
После завершения этих мероприятий следует повторно измерить пульс и артериальное давление, чтобы оценить эффективность проведенного трансфузионного лечения. Если наблюдается развитие геморрагического синдрома, пациенту переливают свежезаготовленную кровь, плазму и вводят внутривенно препараты, способствующие остановке кровотечения.
Инфузионная терапия
Для восстановления кровообращения применяется инфузионная терапия, которая включает введение растворов, заменяющих кровь, а также для удаления продуктов распада используются диуретики.
Подбор медикаментов, дозировок и схем лечения зависит от объема диуреза.
Медикаментозная терапия и классическая триада
Для облегчения сильной боли назначаются наркотические анальгетики, а антигистаминные препараты помогают предотвратить отторжение компонентов крови. Кортикостероиды необходимы для стабилизации сосудистых стенок и уменьшения отеков.
Важно!
Пациенту также вводят дезагреганты, которые предотвращают образование тромбов, и антимикробные средства при наличии бактериальной инфекции.
Задачи лечебной программы, их последовательность и используемые средства можно представить следующим образом:
- Снижение интенсивности реакции антиген-антитело и ее проявлений: внутривенное введение преднизолона (3–5 мг/кг массы тела) и антигистаминов, таких как пипольфен, дипразин (2 мл раствора) и супрастин (1–2 мл 2% раствора).
- Профилактика ДВС-синдрома: внутривенное введение гепарина (70–100 МЕ/кг массы тела в 100–150 мл 0,9% раствора натрия хлорида или свежезамороженной плазмы со скоростью 50–60 капель в минуту или 1000 МЕ в час).
- Нормализация реологических свойств крови, микроциркуляции и устранение гиповолемии: инфузия кровезаменителей с реологическим и волемическим действием (реополиглюкин, оксидин, полиоксифумарин, гелофузин, 6% растворы гидрооксиэтилкрахмала по 10–15 мл/кг массы тела струйно).
- Устранение ацидоза: инфузия 3–5% раствора натрия бикарбоната в объеме 300–400 мл со скоростью 5–6 мл в минуту до достижения щелочной реакции мочи.
- Стимуляция диуреза (для удаления свободного гемоглобина): внутривенное введение фуросемида или лазикса (4–6 мг/кг массы тела). Поддержание форсированного диуреза (в первые сутки — фуросемид или лазикс по 40 мг внутримышечно каждые 2–4 часа, на 2-й и 3-й сутки — по 40 мг 3–4 раза в сутки) — суточный диурез должен составлять 2,5–3 литра. Для улучшения перфузии почек и стимуляции диуреза также рекомендуется внутривенное введение допамина (3–5 мкг/кг массы тела в минуту).
Необходимо организовать поддержание форсированного диуреза с помощью введения солевых растворов под контролем электролитного состава крови (натрия и калия).
Очистка крови
Метод, о котором идет речь, называется плазмаферезом — это процедура, направленная на очищение крови вне организма. Во время сеанса из вены берется определенное количество крови, из которой удаляется плазма, содержащая свободный гемоглобин и продукты распада. Затем очищенная жидкая часть проходит через специальные фильтры и возвращается обратно в другую вену.
Плазмаферез является высокоэффективным методом терапии. Он быстро устраняет из организма:
- токсины;
- продукты гемолиза;
- агрессивные антитела.
Во время выполнения процедуры полностью исключается риск инфицирования пациента. Время проведения составляет примерно 1-1,5 часа. Осмотически активные плазмозаменители следует использовать до появления анурии, так как в случае ее наступления их применение может привести к отеку легких или головного мозга.
Причины, симптомы и лечение гемолитической анемии. Заболевания крови встречаются у пациентов реже, чем патологии внутренних органов, но протекают с серьезными осложнениями и…
Стабилизация
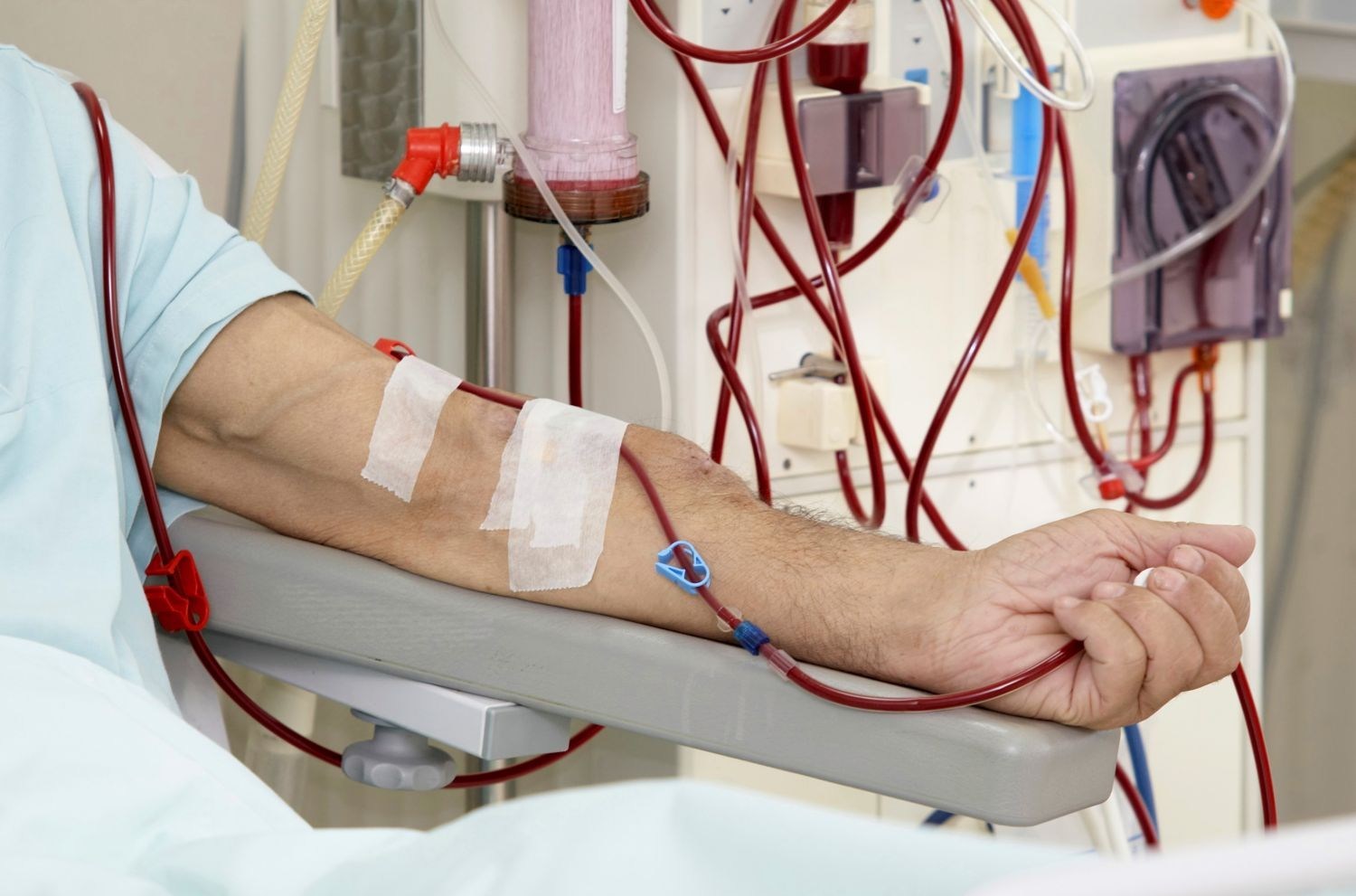
Для предотвращения повреждений тканей мозга, почек и других органов подключается аппарат искусственной вентиляции легких, что необходимо в связи с развитием гипоксии и гиперкапнии. Гемодиализ становится необходимым при осложнениях, связанных с поражением почек, фактически выполняя их функции. Эта процедура применяется в ситуациях, угрожающих жизни, очищая жидкую часть крови от:
- токсических веществ;
- аллергенов;
- продуктов распада гемоглобина.
Когда комплексная консервативная терапия не позволяет остановить прогрессирование почечной недостаточности и уремии, а также ухудшение уровня креатинина и гиперкалиемии, возникает необходимость в проведении гемодиализа в специализированных медицинских учреждениях.
Профилактика
Для того чтобы избежать шока при гемотрансфузии, перед началом процедуры необходимо провести детальный опрос пациента, выяснив информацию о предыдущих переливаниях и их результатах. Важно тщательно выполнять пробы на совместимость, а в случае нарушения методики следует повторить анализ. Необходимо внимательно проверять резус-фактор и группу крови как пациента, так и донора. Рекомендуется использовать одноразовые системы для переливания.
Важно!
На этапе заготовки крови следует соблюдать антисептические меры и тщательно отбирать доноров, чтобы исключить риск инфекций.
Существуют противопоказания, при которых гемотрансфузия строго запрещена:
- нарушения мозгового кровообращения;
- аллергические реакции;
- заболевания почек;
- болезни печени;
- сердечная недостаточность.
Во время процедуры и после нее необходимо внимательно следить за состоянием реципиента, чтобы при первых признаках шока можно было оперативно оказать помощь.
Прогноз на жизнь
Если гемотрансфузионный шок был обнаружен на ранней стадии и была предоставлена необходимая медицинская помощь, прогноз обычно оказывается положительным – около двух третей таких пациентов полностью восстанавливаются. Наибольшее количество осложнений связано с большими объемами переливания, что случается довольно редко, поскольку симптомы шока проявляются уже в начале процедуры.
Тем не менее, если помощь не была оказана вовремя, последствия могут включать почечную и печеночную недостаточность, а также тромбозы сосудов легких и мозга. После лечения такие пациенты могут столкнуться с инвалидностью и хроническими заболеваниями на всю жизнь. Летальный исход при острых аллергических реакциях наблюдается в 1% случаев.
Ключевым аспектом диагностики и терапии гемотрансфузионного шока является быстрое распознавание его симптомов и оперативное вмешательство врачей. Без этих мер данное состояние может привести к инвалидности или даже смерти. В случае возникновения осложнений многое зависит от квалификации медицинского персонала, и именно от их действий будет зависеть дальнейшая судьба пациента.
Этиология и патогенез гемотрансфузионного шока
Гемотрансфузионный шок представляет собой острое состояние, возникающее в результате несовместимости крови между донором и реципиентом, что приводит к массивной гемолизе эритроцитов и последующим системным нарушениям. Основными причинами гемотрансфузионного шока являются иммунные реакции, возникающие в ответ на введение несовместимой донорской крови, а также механические и инфекционные факторы.
Иммунные реакции, как правило, происходят при наличии антител в плазме реципиента, направленных против антигенов на поверхности эритроцитов донора. Наиболее распространенные типы несовместимости включают реакции по системе ABO и Rh-фактору. При введении несовместимой крови антитела связываются с антигенами, что приводит к активации комплемента и гемолизу эритроцитов. Этот процесс может вызвать высвобождение токсичных веществ, таких как гемоглобин, который, попадая в кровь, может приводить к повреждению почек и других органов.
Механические факторы, способствующие развитию гемотрансфузионного шока, могут включать неправильное хранение и транспортировку крови, а также ошибки в идентификации донорской и реципиентной крови. Например, если кровь хранится при неправильной температуре, это может привести к изменению ее свойств и повышению вероятности гемолиза.
Инфекционные факторы также могут играть роль в развитии гемотрансфузионного шока. Введение крови, содержащей патогенные микроорганизмы, может вызвать сепсис, что, в свою очередь, приведет к шоковому состоянию. Это подчеркивает важность строгого соблюдения правил асептики и антисептики при проведении трансфузий.
Патогенез гемотрансфузионного шока включает несколько ключевых механизмов. Первоначально происходит активация иммунной системы, что приводит к высвобождению медиаторов воспаления, таких как цитокины. Это вызывает вазодилатацию и увеличение проницаемости сосудов, что приводит к гипотонии и шоку. Кроме того, гемолиз эритроцитов вызывает высвобождение свободного гемоглобина, который может быть токсичен для почек и других органов, что усугубляет состояние пациента.
Таким образом, этиология и патогенез гемотрансфузионного шока являются сложными и многофакторными процессами, требующими внимательного подхода к диагностике и лечению. Понимание этих механизмов позволяет медицинским работникам более эффективно предотвращать и управлять этим опасным состоянием.
Роль иммунной системы в развитии шока
Иммунная система играет ключевую роль в развитии гемотрансфузионного шока, который возникает в результате несовместимости крови между донором и реципиентом. При введении несовместимой крови в организм реципиента происходит активация иммунных механизмов, что может привести к серьезным последствиям.
Когда несовместимая кровь попадает в кровоток, антигены, содержащиеся на поверхности эритроцитов донора, распознаются как чуждые. Это вызывает активацию Т-лимфоцитов и В-лимфоцитов, которые начинают вырабатывать антитела против этих антигенов. В результате образуются иммунные комплексы, которые могут активировать комплемент — систему белков, играющих важную роль в иммунном ответе.
Активация комплемента приводит к лизису (разрушению) эритроцитов донора, что вызывает высвобождение различных биологически активных веществ, таких как гистамин, серотонин и другие медиаторы воспаления. Эти вещества способствуют расширению сосудов и увеличению проницаемости капилляров, что может привести к гипотензии и шоку.
Кроме того, активация иммунной системы может вызвать системный воспалительный ответ, который приводит к повреждению тканей и органов. Это состояние, известное как острый респираторный дистресс-синдром (ОРДС), может развиться в результате массивного высвобождения цитокинов, таких как интерлейкин-1 и факторы некроза опухолей, что усугубляет клиническую картину гемотрансфузионного шока.
Важно отметить, что реакция иммунной системы на гемотрансфузию может варьироваться от легких симптомов до тяжелых и угрожающих жизни состояний. У некоторых пациентов может развиться аллергическая реакция, в то время как у других — более серьезные осложнения, такие как гемолиз, острая почечная недостаточность и шок. Поэтому понимание роли иммунной системы в этом процессе является критически важным для своевременной диагностики и лечения гемотрансфузионного шока.
Обучение медицинского персонала и информирование пациентов
Обучение медицинского персонала и информирование пациентов играют ключевую роль в профилактике гемотрансфузионного шока. Эффективное обучение позволяет медицинским работникам распознавать ранние симптомы и принимать необходимые меры для предотвращения серьезных осложнений, связанных с трансфузиями.
Первым шагом в обучении является ознакомление медицинского персонала с основами гемотрансфузии, включая типы крови, механизмы совместимости и возможные реакции на трансфузию. Важно, чтобы врачи и медсестры знали, как правильно проводить предтрансфузионное тестирование, включая определение группы крови и резус-фактора, а также как интерпретировать результаты.
Обучение должно включать практические занятия, где медицинские работники могут отрабатывать навыки по проведению трансфузий, а также распознаванию и реагированию на возможные осложнения. Симуляции клинических ситуаций, связанных с гемотрансфузионным шоком, могут помочь в подготовке персонала к реальным условиям. Важно также проводить регулярные тренинги и обновления знаний, чтобы медицинский персонал оставался в курсе последних рекомендаций и протоколов.
Информирование пациентов о рисках и преимуществах трансфузий также является важным аспектом. Пациенты должны быть осведомлены о возможных реакциях на трансфузию, включая гемотрансфузионный шок. Это может помочь снизить уровень тревожности и повысить доверие к медицинскому персоналу. Важно, чтобы информация была представлена в доступной форме, с использованием простого языка и визуальных материалов, если это необходимо.
Пациенты должны быть вовлечены в процесс принятия решений относительно своей терапии. Обсуждение возможных альтернатив трансфузии, таких как использование препаратов, способствующих повышению уровня гемоглобина, может помочь пациентам чувствовать себя более уверенно и информированно. Также следует предоставить информацию о том, как пациенты могут сообщать о любых необычных симптомах во время и после трансфузии.
В заключение, обучение медицинского персонала и информирование пациентов являются неотъемлемыми компонентами эффективной профилактики гемотрансфузионного шока. Это требует системного подхода, включающего регулярные тренинги, обновление знаний и активное вовлечение пациентов в процесс лечения.