Тахиаритмия — состояние, при котором учащаются сердечные сокращения. Оно может быть временным или постоянным. Понимание тахиаритмии важно, так как это может указывать на серьезные заболевания сердца и сосудов. В статье рассмотрим виды тахиаритмии, ее симптомы и причины, а также методы диагностики и лечения. Эти знания помогут читателям распознать проблему, обратиться за медицинской помощью и предотвратить осложнения.
Что это такое – тахиаритмия
Обычные показатели сердечного ритма у здорового человека составляют 60-80 ударов в минуту. Однако под воздействием негативных факторов этот диапазон может увеличиваться, что приводит к изменениям в функционировании сердечных структур.
Тахиаритмия представляет собой нарушение сердечного ритма, при котором частота сердечных сокращений превышает 100 ударов в минуту. Врачи отмечают, что симптомы могут варьироваться от легкой одышки и головокружения до более серьезных проявлений, таких как обмороки или боли в груди. Причины тахиаритмии могут быть разнообразными: от сердечно-сосудистых заболеваний до стрессов и нарушений электролитного баланса. Для диагностики используются электрокардиограмма и мониторинг сердечного ритма. Лечение зависит от причины и может включать медикаментозную терапию, кардиоверсию или даже хирургическое вмешательство. Важно, чтобы пациенты не игнорировали симптомы и обращались за медицинской помощью, так как своевременное вмешательство может предотвратить серьезные осложнения.
Отличие тахиаритмии от тахикардии
В медицине нарушения сердечного ритма делят на основе частоты сердечных сокращений. Брадикардия характеризуется частотой менее 60 ударов в минуту, тогда как тахикардия – более 80 ударов.
Учащенное сердцебиение может быть:
- синусовым – сердце сокращается с высокой частотой, но ритм остается правильным и регулярным;
- несинусовым – частота сокращений также высокая, но ритм становится нерегулярным.
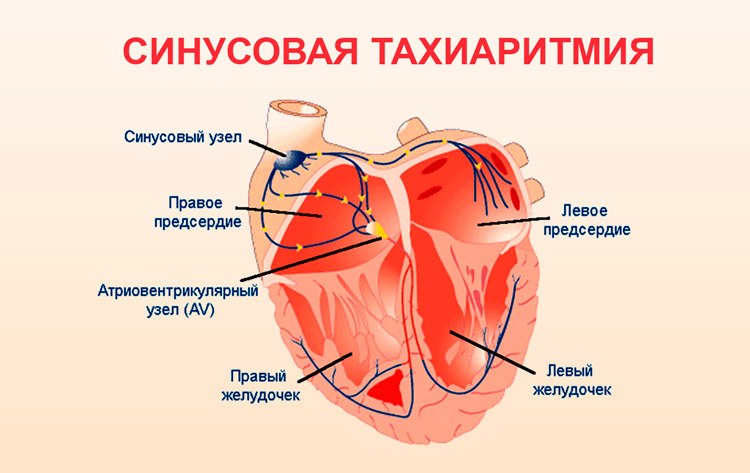
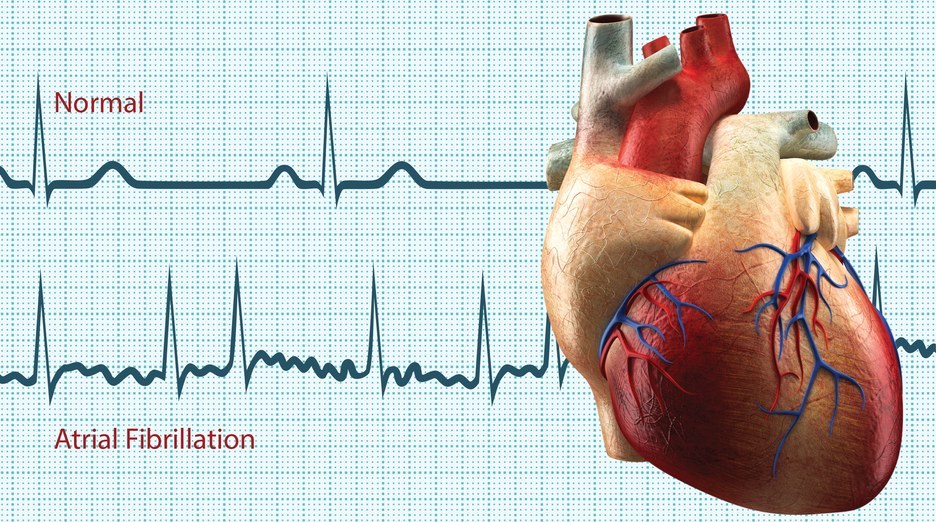
В случае несинусового ритма речь идет о тахиаритмии, при которой пульс может превышать 100 ударов в минуту. Неправильный и патологически быстрый ритм может возникать в верхних или нижних камерах сердца, что отличает его от желудочковой тахикардии.

| Аспект | Описание | Дополнительная информация |
|---|---|---|
| Что такое тахиаритмия? | Состояние, при котором сердце бьется слишком быстро (более 100 ударов в минуту в покое) из-за нарушений в электрической системе сердца. | Может быть постоянной или приступообразной. Различают синусовую тахикардию, предсердную тахикардию, фибрилляцию предсердий, желудочковую тахикардию и другие виды. |
| Симптомы | Учащенное сердцебиение, одышка, боль в груди, головокружение, слабость, обмороки, чувство «замирания» сердца. | Выраженность симптомов зависит от типа тахиаритмии, ее длительности и наличия сопутствующих заболеваний. У некоторых людей симптомы могут отсутствовать. |
| Причины | Сердечные: Ишемическая болезнь сердца, сердечная недостаточность, пороки сердца, миокардит, кардиомиопатии. Внесердечные: Стресс, физическая нагрузка, лихорадка, анемия, гипертиреоз, прием некоторых лекарств (например, стимуляторов), употребление кофеина, алкоголя, наркотиков. |
Иногда причина тахиаритмии остается невыясненной (идиопатическая тахиаритмия). |
| Диагностика | ЭКГ (электрокардиограмма): Основной метод для выявления и классификации тахиаритмии. Холтеровское мониторирование ЭКГ: Суточное наблюдение за сердечным ритмом. Эхокардиография (УЗИ сердца): Оценка структуры и функции сердца. Электрофизиологическое исследование (ЭФИ): Инвазивный метод для точного определения источника аритмии. Анализы крови: Для выявления сопутствующих заболеваний (например, заболеваний щитовидной железы). |
Могут также использоваться нагрузочные тесты, МРТ сердца, КТ сердца. |
| Лечение | Медикаментозное: Бета-блокаторы, блокаторы кальциевых каналов, антиаритмические препараты. Кардиоверсия: Электрический разряд для восстановления нормального ритма. Катетерная абляция: Разрушение аномальных электрических путей в сердце. Имплантация кардиовертера-дефибриллятора (ИКД): Для предотвращения внезапной сердечной смерти при жизнеугрожающих аритмиях. Лечение основного заболевания: Устранение причины тахиаритмии (например, лечение гипертиреоза). |
Выбор метода лечения зависит от типа тахиаритмии, ее тяжести, наличия сопутствующих заболеваний и индивидуальных особенностей пациента. |
Причины возникновения
Развитие различных патологий может быть вызвано множеством факторов, которые не всегда связаны с сердечными проблемами. К кардиальным причинам относятся состояния, которые влияют на функционирование сердца и сосудов. К ним можно отнести:
- миокардиты – воспалительные процессы в сердечной мышце;
- кардиомиопатия – первичное поражение сердечной мышцы, не связанное с воспалением, опухолями или ишемией;
- ишемическая болезнь сердца (ИБС) – относительное или полное нарушение кровоснабжения миокарда;
- стенокардия – внезапные приступы боли в груди, возникающие из-за острого недостатка кровотока к сердечной мышце;
- атеросклероз – поражение коронарных артерий;
- гипертония – стойкое повышение артериального давления;
- перенесенный или острый инфаркт миокарда – осложнение ишемической болезни сердца;
- врожденные или приобретенные пороки сердца.
Не кардиальные причины связаны с нарушениями в работе органов и систем, не имеющих отношения к сердечной деятельности. К ним относятся:
- дисфункция щитовидной железы;
- железодефицитная анемия;
- пониженное артериальное давление (гипотония);
- заболевания органов дыхания;
- инфекции;
- простудные заболевания;
- болезни желудочно-кишечного тракта;
- гормональные нарушения;
- повышенный тонус сосудов при вегетососудистой дистонии.
Важно!
Чаще всего данная болезнь затрагивает людей старше 45 лет, но иногда она также наблюдается у маленьких детей и подростков.
Прием определенных медикаментов, физическое переутомление, длительный стресс, интоксикация и обезвоживание организма – это дополнительные факторы, которые могут привести к изменениям в сердечных сокращениях.

Разновидности тахиаритмии
Существует множество разновидностей данного заболевания. В зависимости от места возникновения сердечного расстройства выделяют следующие типы тахиаритмии:
-
Синусовая. Этот тип является наиболее распространенным. Частота сердечных сокращений (ЧСС) колеблется от 90 до 120 ударов в минуту. Нарушение связано с преждевременным и частым поступлением электрических импульсов к синусовому узлу. Синусовая тахикардия делится на два подтипа: физиологическую (не требующую лечения) и патологическую, которая возникает на фоне других заболеваний.
-
Наджелудочковая. Частота сердечных сокращений в этом случае составляет от 130 до 160 ударов в минуту. Этот тип тахиаритмии подразделяется на мерцательную и атриовентрикулярную. В первом варианте патологические импульсы затрагивают предсердия, а во втором – атриовентрикулярный узел.
-
Желудочковая. Патологические импульсы возникают непосредственно в желудочках сердца. Частота сердечных сокращений может достигать 200-400 ударов в минуту. Желудочковая тахиаритмия считается крайне опасной, так как без лечения может привести к желудочковой фибрилляции и остановке сердца.
-
Пароксизмальная. Этот тип характеризуется внезапным появлением сердцебиения (пароксизма), с регулярным ритмом и частотой более ста ударов в минуту. Приступы начинаются и заканчиваются неожиданно, а ЧСС может достигать 250.
Формы тахиаритмии могут быть легкой, умеренной или выраженной, что определяется в зависимости от степени тяжести патологического процесса.
Клинические проявления
Учащенное сердцебиение может проявляться ощущением «замирания» или «дрожания» сердца, а также перебоями в его ритме. Эти признаки особенно заметны во время внезапных приступов заболевания. При сердечной недостаточности могут наблюдаться следующие симптомы:
- дискомфорт в области груди;
- одышка, не связанная с физической нагрузкой;
- головокружение;
- частые позывы к мочеиспусканию;
- повышенное потоотделение;
- бледность кожных покровов;
- общая слабость;
- чувство тревоги и страха.
При хронической форме тахиаритмии симптомы могут быть менее выраженными. В таких случаях человек может ощущать нехватку воздуха и снижение артериального давления.
Методы диагностики
При первых симптомах тахикардии важно незамедлительно обратиться к врачу. Для точной диагностики могут потребоваться следующие медицинские исследования:
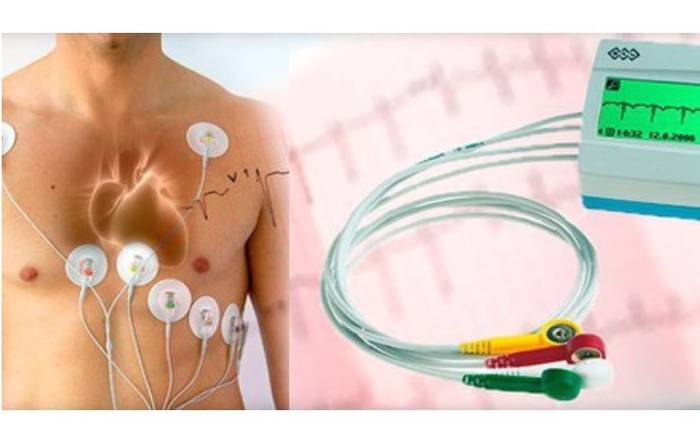
- Электрокардиограмма. Этот метод позволяет зарегистрировать и проанализировать электрические импульсы, возникающие в сердце. ЭКГ помогает оценить ритм сердца и выявить возможные аномалии.
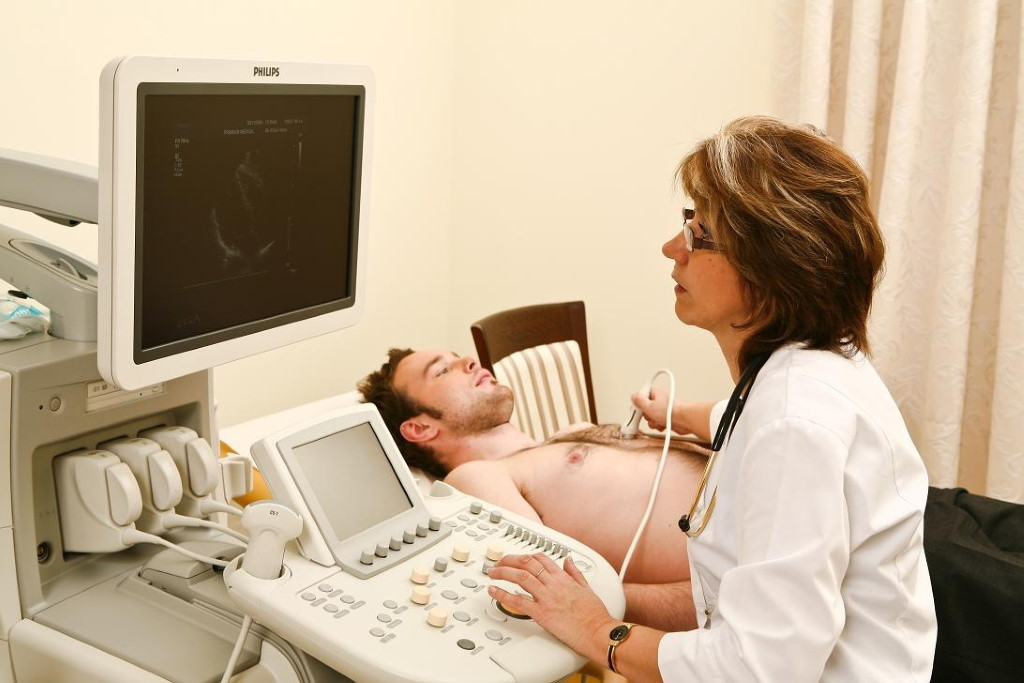
- Ультразвуковое исследование. УЗИ предоставляет возможность получить изображения сердца, включая его четыре камеры и клапаны, в реальном времени. Использование допплеровского метода позволяет отслеживать движение крови как внутри сердца, так и в сосудах.
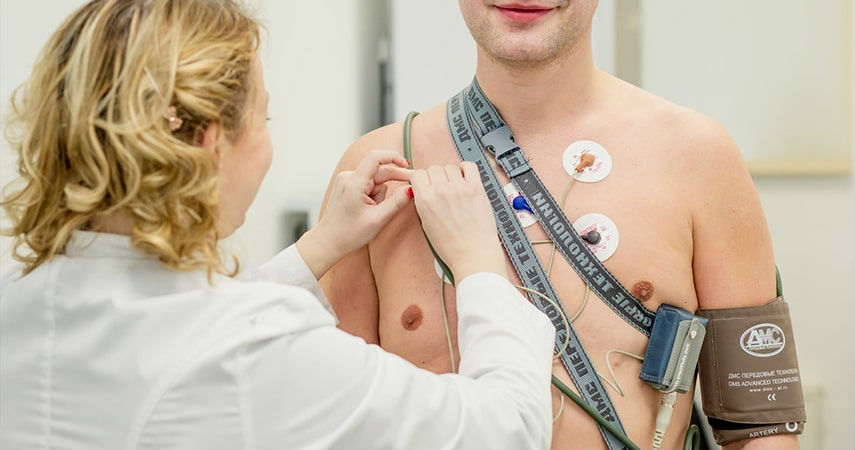
- Холтеровское мониторирование. Для этого используется портативный прибор с электродами, который следит за работой сердца в течение 24 часов или даже до 5-6 дней.
- Чреспищеводное электрофизиологическое исследование. Этот метод применяется, если стандартная ЭКГ не позволяет зафиксировать тахиаритмию.
Также могут потребоваться общие клинические анализы, биохимический анализ крови с определением уровня электролитов и анализ на гормоны щитовидной железы.
Тактика терапии
Для нормализации сердечного ритма важно выявить основную причину проблемы. Устранение первопричины позволит избавиться от симптомов тахиаритмии. Список медикаментов будет зависеть от источника нарушения:
- При высоком артериальном давлении назначаются препараты, которые эффективно снижают и стабилизируют давление.
- Если нарушение сердечного ритма вызвано инфекцией, лечение будет направлено на ее устранение с помощью антибиотиков или противовирусных средств.
- В случае проблем с щитовидной железой необходима консультация эндокринолога, который разработает план терапии. Возможно, потребуется назначение гормонов.
- Для предотвращения агрегации клеток крови и тромбоцитов применяются тромболитики и антиагреганты. Эти препараты используются для лечения различных сердечно-сосудистых заболеваний как в остром периоде, так и в процессе реабилитации.
- При диагностированном атеросклерозе назначаются статины для нормализации уровня холестерина. Современные препараты этого класса считаются наиболее безопасными для борьбы с осложнениями атеросклероза.
Важно!
Лечение должно основываться на клинической картине. В некоторых случаях достаточно просто отдохнуть и расслабиться, чтобы сердечный ритм пришел в норму.
Внезапный приступ требует немедленного вмешательства. Для его купирования могут быть использованы следующие препараты:
- Строфантин;
- Анаприлин;
- Панангин;
- Хинидин;
- Кордарон.
В тяжелых ситуациях может потребоваться госпитализация. В стационаре лечение продолжается с помощью внутривенных инфузий (капельниц). Хирургическое вмешательство необходимо при наличии порока сердца или инфаркта миокарда.
Существует множество других терапевтических и хирургических методов, которые назначаются в зависимости от состояния пациента.
Профилактика
Чтобы снизить вероятность возникновения тахиаритмии, важно следовать нескольким простым рекомендациям:
- придерживаться сбалансированного питания, избегая переедания и контролируя вес;
- минимизировать эмоциональные нагрузки и стрессовые ситуации;
- принимать лекарства только по назначению врача;
- устранять источники инфекций в организме (например, кариес или тонзиллит);
- отказаться от курения и употребления алкоголя;
- сократить потребление кофе и крепкого чая;
- проводить больше времени на свежем воздухе;
- заниматься физической активностью, соответствующей вашим возможностям;
- соблюдать режим дня и обеспечивать себе полноценный сон;
- ежегодно проходить профилактические обследования и делать ЭКГ.
Следуя этим рекомендациям, вы значительно уменьшите риск развития данной патологии. Важно кардинально изменить свой образ жизни.

Прогноз, возможные осложнения
Исход заболевания зависит от его типа. Например, синусовая тахиаритмия, при условии адекватного лечения, редко приводит к серьезным осложнениям. В то же время, желудочковая форма болезни может вызвать фибрилляцию желудочков, что в свою очередь может привести к внезапной смерти. Инсульт зачастую возникает на фоне неожиданного приступа пароксизмальной тахиаритмии.
Важно!
Пациенты с диагнозом тахиаритмия должны регулярно посещать кардиолога и принимать назначенные медикаменты. В некоторых случаях лечение может потребовать пожизненного приема препаратов.
Прогноз заболевания в целом благоприятный, если терапия начинается вовремя. Однако с прогрессированием болезни прогноз может ухудшаться. При возникновении осложнений, таких как отек легких, инсульт или инфаркт, ситуация значительно ухудшается.
Тахиаритмия — это распространенная, но не всегда угрожающая жизнь проблема. Важно пройти полное обследование, включая ЭХО, ЭКГ и консультацию кардиолога. Раннее выявление причины и своевременное лечение помогут избежать серьезных последствий.
Роль образа жизни в управлении тахиаритмией
Образ жизни играет ключевую роль в управлении тахиаритмией, поскольку многие факторы, связанные с образом жизни, могут как способствовать развитию этого состояния, так и помогать в его контроле. Правильные привычки могут значительно снизить риск возникновения тахиаритмий и улучшить общее состояние сердечно-сосудистой системы.
Физическая активность является одним из основных аспектов, влияющих на здоровье сердца. Регулярные физические нагрузки способствуют укреплению сердечной мышцы, улучшению кровообращения и снижению уровня стресса. Однако важно помнить, что чрезмерные физические нагрузки могут привести к обратному эффекту, поэтому необходимо выбирать оптимальный режим тренировок, который будет соответствовать индивидуальным возможностям и состоянию здоровья.
Питание также имеет значительное влияние на сердечное здоровье. Сбалансированная диета, богатая фруктами, овощами, цельнозерновыми продуктами и нежирными белками, может помочь в поддержании нормального уровня холестерина и артериального давления. Избегание избыточного потребления соли, сахара и насыщенных жиров также важно для снижения риска тахиаритмий. Кроме того, некоторые исследования показывают, что определенные микроэлементы, такие как магний и калий, могут играть защитную роль в отношении сердечного ритма.
Управление стрессом является еще одним важным аспектом. Хронический стресс может вызывать учащение сердечного ритма и способствовать развитию тахиаритмий. Техники релаксации, такие как медитация, йога и глубокое дыхание, могут помочь снизить уровень стресса и улучшить общее состояние здоровья. Также полезно уделять время хобби и занятиям, которые приносят удовольствие и помогают отвлечься от повседневных забот.
Отказ от вредных привычек, таких как курение и чрезмерное употребление алкоголя, также имеет решающее значение. Курение негативно влияет на кровеносные сосуды и может способствовать развитию сердечно-сосудистых заболеваний, в то время как алкоголь в больших количествах может вызывать нарушения сердечного ритма. Умеренное потребление алкоголя, если оно допустимо, может быть менее опасным, но всегда стоит консультироваться с врачом по этому вопросу.
Сон и его качество также играют важную роль в управлении тахиаритмией. Недостаток сна или его плохое качество могут негативно сказаться на сердечно-сосудистой системе. Рекомендуется придерживаться режима сна, обеспечивать себе достаточное количество часов отдыха и создавать комфортные условия для сна.
В заключение, образ жизни является важным фактором в управлении тахиаритмией. Сбалансированное питание, регулярная физическая активность, управление стрессом, отказ от вредных привычек и забота о качестве сна могут значительно улучшить состояние сердца и снизить риск возникновения тахиаритмий. Всегда важно консультироваться с врачом для разработки индивидуального плана управления состоянием и выбора наиболее подходящих методов коррекции образа жизни.
Влияние сопутствующих заболеваний на тахиаритмию
Тахиаритмия может быть вызвана или усугублена рядом сопутствующих заболеваний, которые влияют на сердечно-сосудистую систему и общее состояние организма. Понимание этих заболеваний имеет ключевое значение для диагностики и лечения тахиаритмии, так как они могут как способствовать развитию аритмии, так и осложнять её течение.
Одним из наиболее распространенных сопутствующих заболеваний является гипертония. Повышенное артериальное давление приводит к увеличению нагрузки на сердце, что может вызывать изменения в сердечной ткани и способствовать развитию тахиаритмии. У пациентов с гипертонией часто наблюдаются изменения в электролитном балансе, что также может способствовать возникновению аритмий.
Сахарный диабет является еще одним важным фактором. У пациентов с диабетом часто наблюдаются изменения в нервной регуляции сердца, а также повреждение сосудов, что может привести к ишемической болезни сердца и, как следствие, к тахиаритмии. Кроме того, нарушения обмена веществ при диабете могут влиять на уровень калия и магния в крови, что также может способствовать развитию аритмий.
Заболевания щитовидной железы, такие как гипертиреоз, также могут вызывать тахиаритмию. Избыточное количество тиреоидных гормонов ускоряет метаболизм и может приводить к повышению сердечного ритма. Важно отметить, что лечение гипертиреоза может значительно улучшить состояние пациента и снизить частоту аритмий.
Хронические заболевания легких, такие как хроническая обструктивная болезнь легких (ХОБЛ), могут также оказывать влияние на сердечную деятельность. Нехватка кислорода, возникающая при этих заболеваниях, может приводить к увеличению нагрузки на сердце и способствовать развитию тахиаритмии.
Наконец, сердечно-сосудистые заболевания, такие как ишемическая болезнь сердца, миокардит и кардиомиопатия, непосредственно связаны с развитием тахиаритмии. Эти состояния могут вызывать структурные изменения в сердце, что приводит к нарушению нормальной электрической активности и, как следствие, к аритмиям.
Таким образом, наличие сопутствующих заболеваний требует комплексного подхода к диагностике и лечению тахиаритмии. Важно учитывать все аспекты здоровья пациента, чтобы выбрать наиболее эффективную стратегию лечения и минимизировать риск осложнений.
Советы по самоконтролю и мониторингу состояния
Тахиаритмия, характеризующаяся учащенным сердечным ритмом, может вызывать значительный дискомфорт и даже угрожать жизни. Поэтому важно не только понимать ее причины и симптомы, но и уметь контролировать свое состояние. Вот несколько советов, которые помогут вам следить за своим здоровьем и своевременно реагировать на изменения.
Регулярное измерение пульса
Одним из самых простых способов мониторинга состояния является регулярное измерение пульса. Для этого можно использовать как традиционные методы (например, прощупывание пульса на запястье или шее), так и современные устройства, такие как фитнес-браслеты или смарт-часы. Нормальный пульс в состоянии покоя составляет от 60 до 100 ударов в минуту. Если вы заметили, что ваш пульс превышает эту норму, особенно в состоянии покоя, это может быть сигналом о тахиаритмии.
Ведение дневника симптомов
Записывайте все симптомы, которые вы испытываете, включая частоту сердечных сокращений, ощущения в груди, головокружение или одышку. Укажите время и обстоятельства, при которых возникли эти симптомы. Это поможет вам и вашему врачу лучше понять, как часто и в каких ситуациях возникают эпизоды тахиаритмии, а также выявить возможные триггеры.
Избегание триггеров
Обратите внимание на факторы, которые могут провоцировать учащение сердечного ритма. Это могут быть стресс, кофеин, алкоголь, курение или физическая нагрузка. Постарайтесь минимизировать их влияние на ваше состояние. Например, если вы заметили, что кофе вызывает учащение пульса, возможно, стоит сократить его потребление.
Регулярные физические нагрузки
Умеренные физические нагрузки могут помочь укрепить сердечно-сосудистую систему и улучшить общее состояние здоровья. Однако важно выбирать подходящие виды активности. Консультируйтесь с врачом о том, какие упражнения будут для вас безопасными и эффективными. Например, занятия йогой или плаванием могут быть хорошими вариантами для людей с тахиаритмией.
Контроль уровня стресса
Стресс может значительно ухудшить состояние при тахиаритмии. Практики релаксации, такие как медитация, глубокое дыхание или прогрессивная мышечная релаксация, могут помочь снизить уровень стресса и улучшить общее самочувствие. Регулярные занятия такими практиками могут стать важной частью вашего самоконтроля.
Консультации с врачом
Не забывайте о регулярных визитах к врачу. Обсуждайте с ним все изменения в вашем состоянии, а также любые новые симптомы. Врач может предложить дополнительные методы мониторинга, такие как холтеровское мониторирование, которое позволяет отслеживать сердечный ритм в течение 24-48 часов.
Следуя этим советам, вы сможете более эффективно контролировать свое состояние и вовремя реагировать на изменения, что поможет снизить риск осложнений, связанных с тахиаритмией.