Синдром Вольфа-Паркинсона-Уайта (WPW) — это сердечно-сосудистое заболевание с аномальной электрической активностью, приводящее к учащенному сердцебиению и серьезным осложнениям. В статье рассмотрим причины, симптомы, методы диагностики и лечения этого синдрома. Понимание WPW важно для медицинских специалистов и пациентов, так как своевременное выявление и лечение могут улучшить качество жизни и предотвратить опасные состояния.
Что такое синдром ВПУ
В 1930 году Уайт, Вольф и Паркинсон представили случаи пациентов с диагнозом пароксизмальная тахикардия и предложили ряд клинических рекомендаций. Электрокардиография позволила выявить характерные аномалии в развитии сердечного ритма.
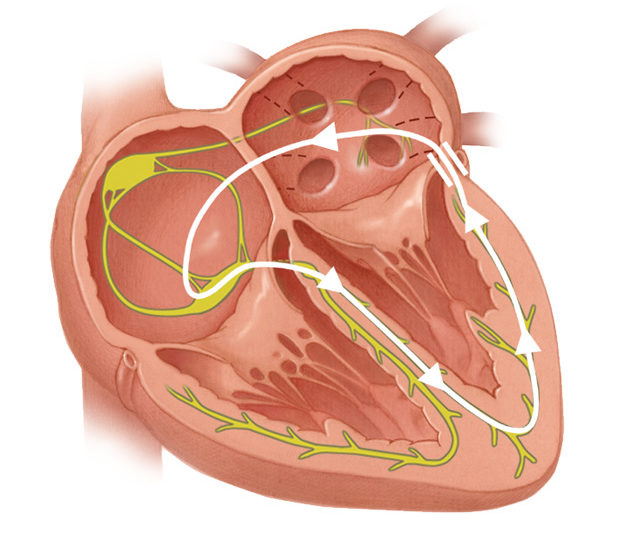
На рубеже XXI века синдром Вольфа-Паркинсона-Уайта (WPW) рассматривается как врожденное заболевание, связанное с нарушениями в работе сердечных тканей, которые соединяют предсердия и желудочки. Основой синдрома является преждевременное возбуждение, возникающее из-за аномальной проводимости предсердного импульса через атриовентрикулярное соединение, известное как вспомогательный путь, который обходит узел АВ.
Синдром встречается у 0,15-0,30% населения. Каждый год фиксируется 4 случая на 100 тысяч человек. Вероятность возникновения заболевания увеличивается до 0,5% у тех, чьи близкие родственники страдали от WPW. При наличии наследственного фактора риск развития патологии возрастает. Аритмии, связанные с аномальным АВ-соединением, составляют 54-74% всех случаев наджелудочковых тахикардий.
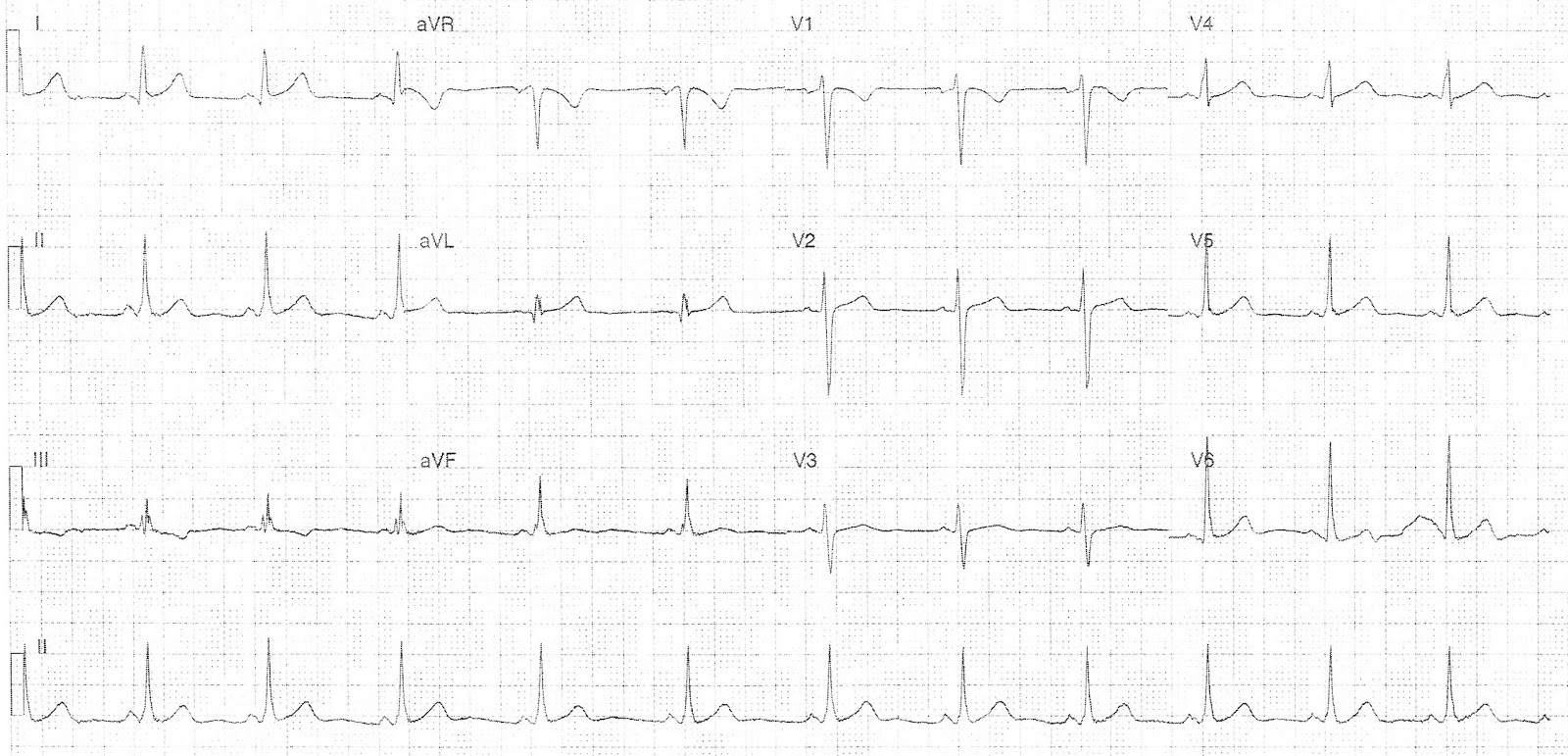
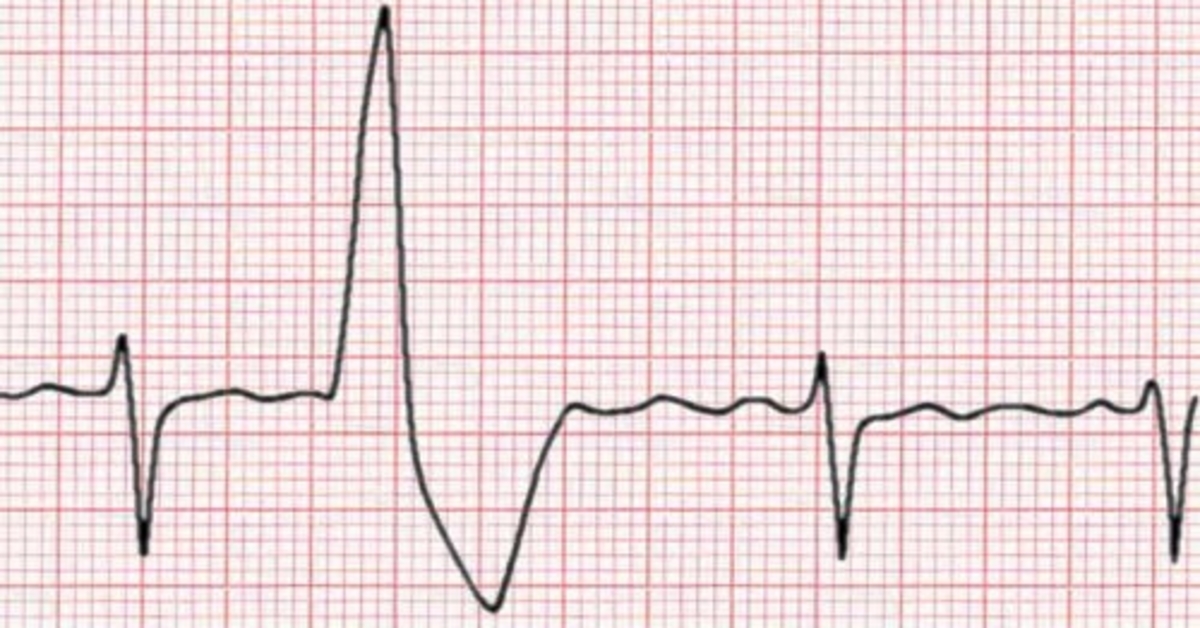
Классические критерии, выявляемые на ЭКГ:
- укороченный интервал PR;
- вторичные изменения волны ST-T.
Электрокардиография является более информативным методом диагностики, так как существует феномен, при котором ЭКГ не всегда отображает морфологические изменения. Летальный исход, связанный с синдромом Вольфа-Паркинсона-Уайта, может быть вызван переходом предсердной фибрилляции в желудочковую.
Синдром Вольфа — Паркинсона — Уайта представляет собой нарушение сердечного ритма, вызванное аномальной проводимостью электрических импульсов в сердце. Врачи отмечают, что основными причинами этого синдрома являются врожденные аномалии, такие как наличие дополнительного проводящего пути между предсердиями и желудочками. Симптомы могут варьироваться от легкой тахикардии до более серьезных состояний, таких как обмороки или сердечная недостаточность. Важно, что многие пациенты могут не испытывать никаких симптомов, что затрудняет диагностику. Лечение синдрома может включать медикаментозную терапию, направленную на контроль сердечного ритма, а также катетерную абляцию, которая позволяет устранить аномальный проводящий путь. Врачи подчеркивают важность ранней диагностики и индивидуального подхода к каждому пациенту для достижения наилучших результатов.

Формы
Аномальные пути проведения, обозначенные местами их начала и вхождения, стали основой для разработки анатомической классификации, основанной на расположении дополнительных путей желудочков сердца (ДПЖС). В результате выделяются следующие формы:
- Правосторонняя.
- Левосторонняя (встречается чаще всего).
- Парасептальная.
В 1979 году была разработана хирургическая классификация, согласно которой ДПЖС делятся на левосторонние, правосторонние и париетальные типы. Классификация, предложенная M.E. Josephson и его соавторами, включает следующие категории:
- ДПЖС левой и правой свободной стенки.
- ДПЖС свободной левой задней стенки.
- Переднеперегородочный и заднеперегородочный типы.
Существуют анатомические разновидности врожденной патологии, основанные на морфологическом субстрате, которые включают аномальные атриовентрикулярные (АВ) волокна и дополнительные «пучки Кента».
АВ-волокна могут располагаться в различных местах:
- через аномальное правое или левое париетальное соединение;
- через фиброзное соединение между аортой и митральным клапаном;
- от ушка правого или левого предсердия;
- в связи с аневризмой синуса Вальсальвы или средней веной сердца.
Это заболевание может быть диагностировано как у детей, так и у пожилых людей. Долгое время человек может не подозревать о наличии данной патологии.
| Аспект | Описание | Лечение |
|---|---|---|
| Причины | Врожденная аномалия проводящей системы сердца, наличие дополнительного проводящего пути (пучок Кента), который соединяет предсердия и желудочки, минуя атриовентрикулярный узел. | Непосредственно причины не лечатся, но устраняются последствия. |
| Симптомы | Тахикардия: внезапные приступы учащенного сердцебиения (до 150-250 ударов в минуту), ощущение «трепетания» в груди. Головокружение, обмороки: из-за снижения сердечного выброса во время тахикардии. Одышка, боль в груди: при длительных или тяжелых приступах. Редко: бессимптомное течение, выявляется случайно на ЭКГ. |
Купирование приступа: Вагусные пробы (натуживание, кашель, погружение лица в холодную воду), медикаментозное (аденозин, верапамил, прокаинамид). Профилактика приступов: Бета-блокаторы, антиаритмические препараты (флекаинид, пропафенон). |
| Диагностика | ЭКГ: характерные признаки (короткий интервал PR, дельта-волна, расширенный комплекс QRS). Холтеровское мониторирование ЭКГ: для выявления пароксизмов тахикардии. Электрофизиологическое исследование (ЭФИ): для точной локализации дополнительного пути и оценки его свойств. |
|
| Лечение | Радиочастотная аблация (РЧА): малоинвазивная процедура, при которой дополнительный проводящий путь разрушается с помощью радиочастотной энергии. Является основным методом радикального лечения. Медикаментозная терапия: для контроля симптомов и предотвращения приступов, если РЧА невозможна или неэффективна. Хирургическое лечение: в редких случаях, при неэффективности РЧА. |
|
| Осложнения | Фибрилляция предсердий с быстрым проведением по дополнительному пути: может привести к фибрилляции желудочков и внезапной сердечной смерти. Сердечная недостаточность: при частых и длительных приступах тахикардии. Инсульт: при наличии фибрилляции предсердий. |
Причины развития
Этиология возникновения данного состояния связана с сохранением дополнительных атриовентрикулярных соединений из-за незавершенного процесса кардиогенеза. Клинические исследования показывают, что на ранних стадиях беременности наличие дополнительных мышечных структур считается нормальным явлением. Тем не менее, в процессе формирования митрального и трикуспидального клапанов, а также фиброзных колец, наблюдается постепенное уменьшение аномальных мышечных соединений. В норме дополнительные атриовентрикулярные структуры истончаются, их количество сокращается, и к 21-й неделе беременности они уже не видны.
Важно!
Пациентам с синдромом ВПВ необходимо регулярно проходить обследования и посещать эндокринолога, а также делать ЭКГ не реже одного раза в год.
Согласно статистике, синдром ВПВ часто сопровождается врожденными пороками сердца:
- Синдром Элерса-Данлоса – наследственное заболевание, относящееся к соединительнотканной дисплазии, вызванное недостаточным развитием коллагеновых структур.
- Синдром Марфана – наследственное расстройство, которое затрагивает соединительную ткань и может повлиять на органы зрения и опорно-двигательную систему.
- Пролапс митрального клапана – это состояние, при котором одна или обе створки митрального клапана провисают в левое предсердие во время сокращения левого желудочка.
Реже синдром ВПВ диагностируется в сочетании с Тетрадой Фалло, аномалией Эбштейна и дефектами межпредсердной перегородки.

Патогенез
Синдром проявляется при чрезмерной активности желудочков сердца, вызванной наличием дополнительных проводящих путей. Эти пути могут обеспечивать как ретроградное, так и антеградное проведение импульсов.
В отсутствие синдрома передача импульса от предсердий к желудочкам происходит через АВ-узел и систему Гиса. Однако наличие альтернативного пути нарушает этот процесс, что приводит к тому, что желудочки начинают сокращаться раньше, чем это происходит при нормальном проведении импульса.
Развитие семейной формы
Исследования указывают на то, что причина заболевания связана с наследственной предрасположенностью. У 3,4% пациентов, страдающих синдромом, есть близкие родственники, у которых также была диагностирована эта патология. Заболевание передается по наследству по аутосомно-доминантному типу.
Точная причина возникновения болезни пока не установлена. Предполагается, что синдром ВПВ может быть вызван мутацией гена PRKAG2. Однако эта мутация не наблюдается во всех случаях.
Классификация типов и терапия симптомов ЖЭ с НРСЖЭ или желудочковая экстрасистолия представляет собой одну из форм нарушения сердечного ритма (НРС), при которой происходит…
Симптомы
Основным клиническим признаком являются эпизодические тахиаритмии, которые могут возникать как у детей, так и у взрослых, независимо от их возраста. Симптоматика может варьироваться по степени выраженности: иногда это всего лишь легкий дискомфорт и учащенное сердцебиение, а в других случаях – сильные боли и даже внезапная остановка сердца.
Клинические проявления синдрома Вольфа-Паркинсона-Уайта зависят от возраста пациента. У младенцев можно наблюдать следующие симптомы:
- частое и поверхностное дыхание;
- проблемы со сном;
- бледность кожных покровов;
- отказ от грудного вскармливания;
- постоянный плач, капризность и беспокойство.
Если симптомы не исчезают в течение двух часов, врачи могут заподозрить застойную сердечную недостаточность. У детей старшего возраста они могут сообщить о своем самочувствии, жалуясь на такие проявления, как боли в груди, затрудненное дыхание и ощущение сердцебиения.
Симптомы у взрослых и пожилых людей могут включать:
- колющую боль в груди;
- ощущение пульсации в горле и сердцебиение;
- одышку;
- учащенный пульс;
- необъяснимую слабость;
- колебания артериального давления;
- снижение работоспособности;
- головокружение.
Важно!
Во время приступа тахикардии у пациента могут наблюдаться повышенная потливость, резкое снижение как систолического, так и диастолического давления, а также бледность и липкость кожи.
Заболевание в молодом возрасте, как правило, не сказывается на качестве жизни, проявляясь периодически слабостью и тахикардией. Чаще всего оно выявляется во время профилактических медицинских осмотров.

Диагностика
Для исключения заболеваний, не связанных с сердцем, проводят стандартные анализы, такие как общий анализ крови, биохимический скрининг и измерение уровня электролитов. Также важно оценить работу печени с помощью печеночных проб и проверить функцию щитовидной железы. Подтверждение диагноза осуществляется с помощью электрокардиограммы с 12 отведениями. В некоторых случаях может потребоваться амбулаторный мониторинг по методу Холтера. Наджелудочковую тахикардию можно диагностировать с помощью ЭКГ с 12 отведениями во время приступа.
Эхокардиография выполняется с несколькими целями:
- Оценка работы левого желудочка, измерение толщины перегородки и выявление аномалий.
- Исключение кардиомиопатии и связанных с ней дефектов.
Электрофизиологические методы диагностики применяются для изучения механизма клинической тахикардии и определения электрофизиологических характеристик. К таким методам относятся анализ рефрактерных интервалов, исследование дополнительных путей проведения в АВ-узле и другие.
Лечение
Аритмии, связанные с синдромом WPW, лечатся различными методами. В числе подходов — радиочастотная абляция, которая направлена на создание дополнительного пути для проведения импульсов. Антиаритмические препараты применяются для замедления активности аномального узла. Если пациенту больше 15-16 лет, важно установить причины и факторы, способствующие возникновению приступов. К таким факторам относятся чрезмерные физические нагрузки, употребление алкоголя, наркотиков и психотропных веществ.
Купирование острого эпизода
Для устранения приступа блокируют проводимость атриовентрикулярного узла. Применяется консервативное лечение:
- Для взрослых пациентов назначают Аденозин в дозировке 6-12 мг, Верапамил (5-10 мг) или Дилтиазем.
- У детей рекомендуется комбинировать Аденозин и Верапамил, при этом доза определяется в зависимости от веса ребенка.
Важно!
В условиях стационара во время приступа осуществляется подача мощного электрического импульса с помощью дефибриллятора.
Хирургическое вмешательство выполняется только по строгим показаниям. К ним относятся неэффективная абляция катетера, наличие сопутствующих заболеваний сердца в анамнезе и необходимость вмешательства по этим причинам.
Продолжительное антиаритмическое лечение
Таблетки являются ключевым элементом лечения пациентов с нестабильным и непредсказуемым состоянием. В малых дозах применяются Пропафенон и Флекаинид, которые направлены на предотвращение трепетания предсердий.
Соталол и Амиодарон, хотя и менее эффективны, также включаются в терапевтические схемы для изменения проводимости аномальных путей. В период беременности рекомендуется использовать препараты класса C (например, Флекаинид) и класса B (Соталол).
Синдром Бругада: электрокардиографические признаки, диагностические критерии и методы лечения. До открытия братьев Бругада в кардиологии не существовало термина для описания патологии, которая могла стать причиной внезапной смерти у пациентов…
Прогноз и осложнения
При своевременной диагностике синдрома и соответствующем лечении прогноз оказывается положительным. Отсутствие негативной динамики наблюдается при синдроме Вольфа-Паркинсона-Уайта (WPW), когда заболевание не проявляется клинически, а электрокардиограмма демонстрирует признаки перевозбуждения. Ситуация ухудшается в случае наличия семейной предрасположенности к болезни, что значительно увеличивает риск летального исхода. Для спасения пациента необходимо оперативно выполнить радиочастотную абляцию или провести открытую операцию на сердце.
Синдром Вольфа-Паркинсона-Уайта (WPW) представляет собой врожденное заболевание, которое может проявляться в различных формах. Приступы аритмии редко приводят к нарушениям кровообращения, однако в 4% случаев могут закончиться летальным исходом из-за внезапной остановки сердца.
Профилактика синдрома ВПУ
Профилактика синдрома Вольфа — Паркинсона — Уайта (ВПУ) включает в себя несколько ключевых аспектов, направленных на снижение риска развития этого заболевания и управление его симптомами. Хотя полное предотвращение синдрома может быть невозможно, особенно в случаях, когда он обусловлен генетическими факторами, существуют меры, которые могут помочь минимизировать вероятность его проявления и улучшить качество жизни пациентов.
1. Регулярные медицинские осмотры. Людям с предрасположенностью к сердечно-сосудистым заболеваниям рекомендуется проходить регулярные медицинские осмотры. Это позволит своевременно выявлять любые аномалии в работе сердца и проводить необходимые исследования, такие как электрокардиограмма (ЭКГ) или холтеровское мониторирование.
2. Здоровый образ жизни. Поддержание здорового образа жизни играет важную роль в профилактике сердечно-сосудистых заболеваний, включая синдром ВПУ. Рекомендуется следовать сбалансированной диете, богатой фруктами, овощами, цельнозерновыми продуктами и нежирными белками. Ограничение потребления насыщенных жиров, сахара и соли также может помочь в поддержании здоровья сердца.
3. Физическая активность. Регулярные физические нагрузки способствуют укреплению сердечно-сосудистой системы. Умеренные аэробные упражнения, такие как ходьба, плавание или велоспорт, могут помочь улучшить общее состояние здоровья и снизить риск развития аритмий. Однако перед началом новой программы тренировок важно проконсультироваться с врачом, особенно если у пациента уже есть проблемы с сердцем.
4. Избегание стрессов. Хронический стресс может негативно сказаться на здоровье сердца. Практики релаксации, такие как медитация, йога или глубокое дыхание, могут помочь снизить уровень стресса и улучшить общее самочувствие. Важно находить время для отдыха и восстановления, чтобы предотвратить эмоциональное и физическое выгорание.
5. Отказ от вредных привычек. Курение и чрезмерное употребление алкоголя могут значительно увеличить риск сердечно-сосудистых заболеваний. Отказ от курения и умеренное потребление алкоголя могут помочь улучшить здоровье сердца и снизить вероятность развития синдрома ВПУ.
6. Генетическое консультирование. Для людей с семейной историей синдрома ВПУ или других сердечно-сосудистых заболеваний может быть полезно обратиться к генетическому консультанту. Это поможет оценить риски и, при необходимости, разработать индивидуальный план профилактики.
Соблюдение этих рекомендаций может помочь снизить риск развития синдрома Вольфа — Паркинсона — Уайта и улучшить общее состояние здоровья. Однако важно помнить, что при наличии симптомов или подозрений на наличие синдрома необходимо обратиться к врачу для получения профессиональной медицинской помощи.
Роль генетических факторов
Синдром Вольфа — Паркинсона — Уайта (WPW) является наследственным заболеванием, и его развитие может быть связано с определенными генетическими факторами. Исследования показывают, что наличие аномальных проводящих путей в сердце, характерных для этого синдрома, может передаваться по наследству. В большинстве случаев синдром возникает спонтанно, однако в некоторых семьях наблюдаются случаи его наследования, что указывает на возможную генетическую предрасположенность.
На сегодняшний день выявлены определенные генетические мутации, которые могут быть связаны с развитием WPW. Например, мутации в генах, отвечающих за формирование и функционирование кардиомиоцитов, могут приводить к образованию дополнительных проводящих путей, что и является основной причиной синдрома. Однако, несмотря на наличие таких мутаций, не все носители будут иметь клинические проявления заболевания, что указывает на сложный многофакторный характер его развития.
Кроме того, генетические факторы могут взаимодействовать с окружающей средой и образом жизни, что также может влиять на проявление синдрома. Например, стресс, физическая активность и другие факторы могут провоцировать приступы тахикардии у пациентов с WPW, даже если у них нет явных генетических предрасположенностей.
Важно отметить, что генетическое тестирование может быть полезным для выявления риска развития синдрома у членов семьи пациентов с WPW. Это может помочь в ранней диагностике и профилактике осложнений, связанных с заболеванием. Однако, несмотря на наличие генетических факторов, не существует единого гена, ответственного за развитие синдрома, что делает диагностику и прогнозирование более сложными.
Таким образом, роль генетических факторов в развитии синдрома Вольфа — Паркинсона — Уайта является важной, но не единственной. Понимание генетической предрасположенности может помочь в разработке более эффективных методов диагностики и лечения, а также в профилактике заболевания у людей с семейной историей WPW.
Советы по образу жизни для пациентов
Синдром Вольфа — Паркинсона — Уайта (СВПУ) представляет собой состояние, которое может вызывать различные сердечно-сосудистые проблемы, включая тахикардию. Для пациентов с этим синдромом важно не только следовать рекомендациям врачей, но и внести изменения в образ жизни, чтобы минимизировать риск обострений и улучшить общее состояние здоровья.
1. Регулярная физическая активность: Умеренные физические нагрузки, такие как ходьба, плавание или йога, могут помочь улучшить сердечно-сосудистую функцию и общее самочувствие. Однако важно избегать чрезмерных нагрузок и интенсивных тренировок, которые могут спровоцировать аритмию. Перед началом любой программы упражнений рекомендуется проконсультироваться с кардиологом.
2. Здоровое питание: Сбалансированная диета, богатая фруктами, овощами, цельнозерновыми продуктами и нежирными белками, может способствовать улучшению сердечного здоровья. Ограничение потребления соли, сахара и насыщенных жиров также важно для контроля артериального давления и уровня холестерина.
3. Управление стрессом: Стресс может быть триггером для обострений синдрома Вольфа — Паркинсона — Уайта. Практики релаксации, такие как медитация, глубокое дыхание и занятия хобби, могут помочь снизить уровень стресса. Также полезно уделять время отдыху и сну, чтобы поддерживать психоэмоциональное здоровье.
4. Избегание стимуляторов: Кофеин, алкоголь и некоторые лекарства могут усугубить симптомы синдрома. Рекомендуется ограничить или полностью исключить их из рациона. Важно также обсудить с врачом все принимаемые препараты, чтобы избежать нежелательных взаимодействий.
5. Регулярные медицинские осмотры: Пациенты с СВПУ должны регулярно посещать кардиолога для мониторинга состояния сердца и корректировки лечения при необходимости. Это поможет своевременно выявить возможные осложнения и адаптировать образ жизни в соответствии с изменениями в состоянии здоровья.
6. Образование и поддержка: Знание о своем состоянии и его особенностях может помочь пациентам лучше справляться с симптомами. Участие в группах поддержки или общение с другими людьми, страдающими от СВПУ, может предоставить эмоциональную поддержку и полезные советы по управлению заболеванием.
Следуя этим рекомендациям, пациенты с синдромом Вольфа — Паркинсона — Уайта могут значительно улучшить качество своей жизни и снизить риск обострений. Важно помнить, что каждый случай индивидуален, и подход к лечению и образу жизни должен быть адаптирован к конкретным потребностям пациента.