Синдром укороченного PQ — состояние, встречающееся у детей и взрослых, требующее внимательного отношения врачей и пациентов. В статье рассмотрим основные причины, клинические проявления и методы диагностики этого синдрома. Обсудим подходы к лечению в зависимости от возраста пациента и особенностей заболевания. Понимание синдрома укороченного PQ поможет разобраться в диагнозе и своевременно предотвратить возможные осложнения.
Причины возникновения
Патология зачастую не проявляет себя явно. Если человек избегает чрезмерных физических нагрузок, он может вести полноценную жизнь. В других ситуациях диагностика начинается с оценки состояния здоровья. Обследованию подлежат как дети, так и взрослые, поскольку аритмия может быть вызвана рядом заболеваний с похожими симптомами. Игнорировать синдром укороченного PQ нельзя. Кардиологи отмечают, что возрастные факторы играют значительную роль в развитии патологических изменений.
Синдром укороченного PQ, проявляющийся как у детей, так и у взрослых, вызывает значительное беспокойство у врачей. Основные причины его возникновения могут включать генетическую предрасположенность, нарушения электролитного баланса и влияние определенных медикаментов. У детей это состояние часто связано с врожденными аномалиями, тогда как у взрослых может быть следствием сердечно-сосудистых заболеваний или стрессовых факторов.
Методы лечения синдрома укороченного PQ зависят от степени выраженности симптомов и общего состояния пациента. Врачами рекомендуется проводить регулярный мониторинг сердечного ритма, а в некоторых случаях — назначать медикаментозную терапию для коррекции электролитного баланса. Важно также учитывать необходимость изменения образа жизни, включая диету и физическую активность. Врачам следует уделять внимание индивидуальному подходу к каждому пациенту, чтобы минимизировать риски и улучшить качество жизни.
У взрослых
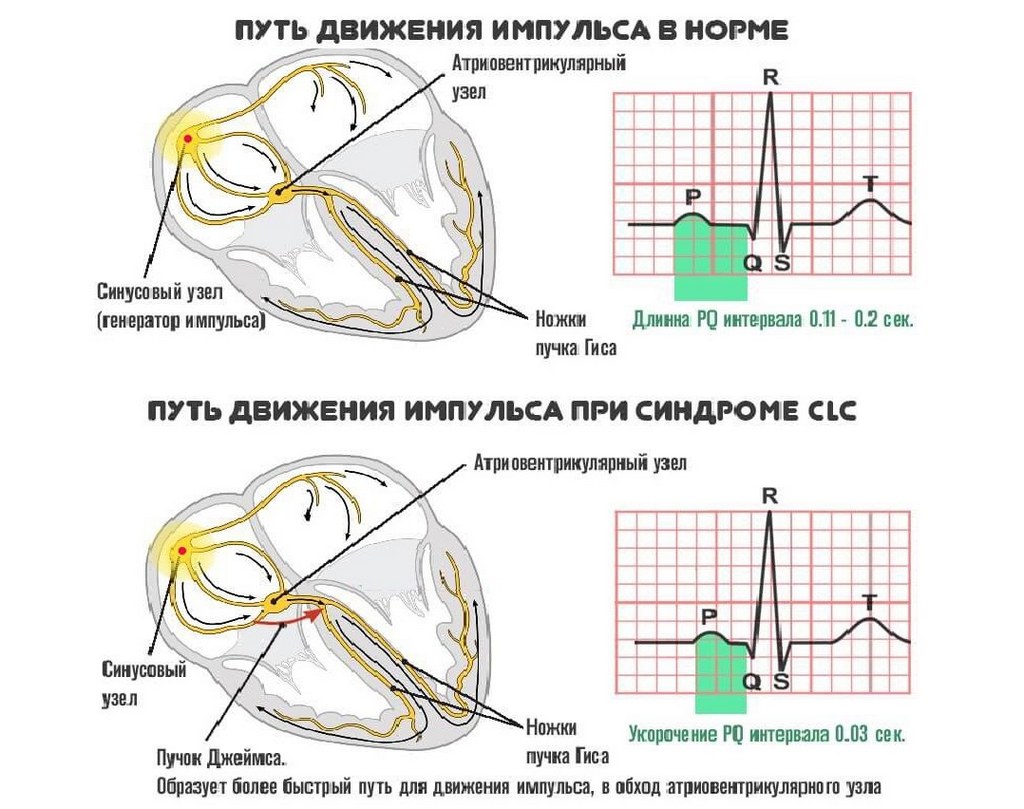
У взрослых причиной возникновения проблемы становятся анатомические аномалии, которые формируются на этапе внутриутробного развития. В процессе формирования плода возникают дополнительные проводящие пучки. Проще говоря, в сердце появляется лишняя «нить», способная проводить электрические импульсы. Сложность заключается в том, что даже при нормальном течении беременности могут возникать такие изменения. На стадии ранней диагностики невозможно обнаружить предпосылки, не говоря уже о наличии самого дополнительного пучка. Проблема может проявиться лишь с возрастом. Кардиологи успокаивают: не всегда наличие дополнительного пучка приводит к проблемам со здоровьем.
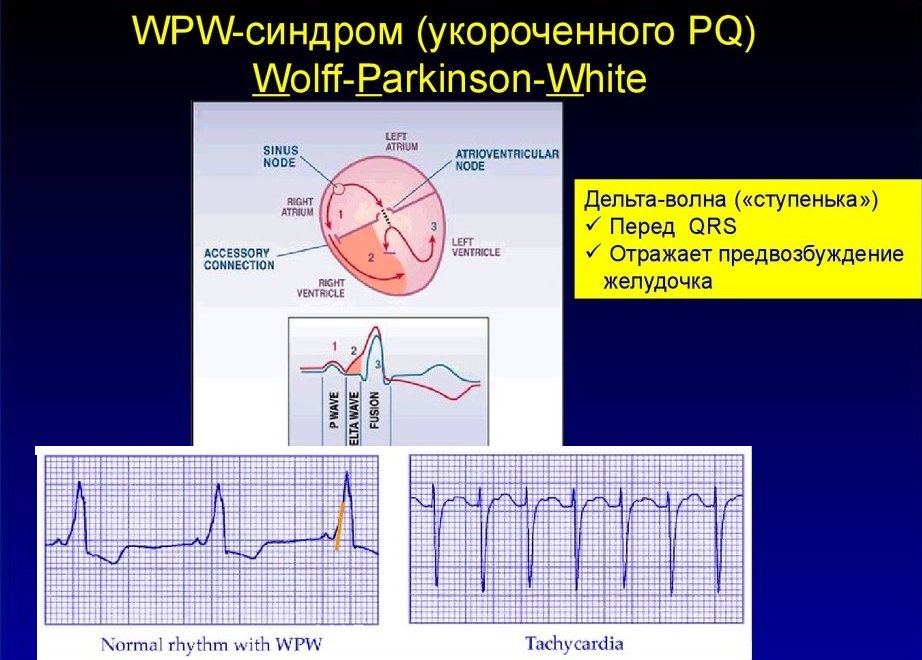
Синдром Вольфа — Паркинсона — Уайта: причины, симптомы и лечение. Синдром Вольфа-Паркинсона-Уайта (WPW) представляет собой заболевание, связанное с преждевременной активностью желудочков сердца. Причина —…
| Причина проявления синдрома укороченного PQ | Механизм возникновения | Методы лечения |
|---|---|---|
| Врожденные аномалии проводящей системы сердца | Наличие дополнительных проводящих путей (пучки Кента, Джеймса, Махайма), которые обходят атриовентрикулярный узел и проводят импульс быстрее, чем нормальный путь. | Медикаментозное: Бета-блокаторы, блокаторы кальциевых каналов, антиаритмические препараты (например, флекаинид, пропафенон). Инвазивное: Радиочастотная аблация дополнительных проводящих путей (основной метод лечения). |
| Синдром Вольфа-Паркинсона-Уайта (WPW) | Наличие пучка Кента, который соединяет предсердия и желудочки, минуя АВ-узел, что приводит к преждевременному возбуждению желудочков. | Медикаментозное: При тахиаритмиях – аденозин, прокаинамид, флекаинид. Инвазивное: Радиочастотная аблация пучка Кента. |
| Синдром Лауна-Ганонга-Левина (LGL) | Наличие пучка Джеймса, который соединяет предсердия с дистальной частью АВ-узла или пучком Гиса, минуя проксимальную часть АВ-узла. | Медикаментозное: При тахиаритмиях – бета-блокаторы, блокаторы кальциевых каналов. Инвазивное: Радиочастотная аблация пучка Джеймса (при наличии симптоматических аритмий). |
| Синдром Махайма | Наличие пучка Махайма, который соединяет предсердия с правой ножкой пучка Гиса или миокардом правого желудочка. | Медикаментозное: При тахиаритмиях – бета-блокаторы, блокаторы кальциевых каналов. Инвазивное: Радиочастотная аблация пучка Махайма (при наличии симптоматических аритмий). |
| Идиопатическое укорочение PQ | Отсутствие явных дополнительных проводящих путей, но наблюдается ускоренное проведение импульса через АВ-узел. Причина часто неизвестна. | Наблюдение: Если нет аритмий и симптомов, лечение не требуется. Медикаментозное: При развитии тахиаритмий – бета-блокаторы, блокаторы кальциевых каналов. |
| Вегетативная дисфункция | Повышенный тонус симпатической нервной системы или сниженный тонус парасимпатической нервной системы может влиять на скорость проведения импульса через АВ-узел. | Немедикаментозное: Модификация образа жизни, снижение стресса, физические упражнения. Медикаментозное: При необходимости – седативные препараты, адаптогены. |
| Прием некоторых лекарственных препаратов | Некоторые препараты (например, симпатомиметики) могут ускорять проведение импульса через АВ-узел. | Отмена или коррекция дозы препарата: Если это возможно и целесообразно. |
У несовершеннолетних
У несовершеннолетних наблюдается феномен укороченного сердечного интервала PQ, который возникает на фоне других существующих заболеваний. Ослабленный организм не способен справиться с этой проблемой. Синдром CLC не имеет четких временных рамок. У некоторых детей клинические проявления становятся заметными уже в младенчестве, в то время как у других фиксируется лишь небольшая аномалия на ЭКГ, при этом врач не выявляет никаких серьезных проблем со здоровьем. Врачи единодушны в своем мнении: на сегодняшний день невозможно однозначно определить, почему CLC может перейти из пассивной формы в активную стадию. С одной стороны, выделяются следующие факторы риска, которые могут увеличить вероятность развития синдрома:
- миокардит;
- перенесенный инфаркт;
- гипертрофическая кардиомиопатия;
- порок сердца.
Пациенты, которые перенесли указанные заболевания, находятся в группе повышенного риска и у них симптомы проявляются более ярко. С другой стороны, даже абсолютно здоровые люди могут оказаться под угрозой, если они подвергаются длительному воздействию факторов риска.
https://youtube.com/watch?v=Ic_0Y9qM5nY
Какие внешние и внутренние факторы провоцируют патологию
Медицинские специалисты не могут точно определить предел прочности человеческого организма, поэтому настоятельно советуют заботиться о своем здоровье. Укорочение интервала PQ может возникать, как уже упоминалось, из-за чрезмерных физических нагрузок. Кардиологи подчеркивают, что речь идет о нагрузках, которые значительно превышают уровень, к которому организм успел адаптироваться. Вот некоторые другие факторы риска:
- длительные психоэмоциональные нагрузки;
- стрессовые ситуации;
- применение мощных медикаментов;
- частые гипертонические кризы;
- переедание – когда за один прием пищи человек потребляет значительно больше, чем его организм может переварить;
- частое употребление очень горячей или холодной пищи и напитков;
- длительное пребывание в сауне или бане, что может привести к синдрому укороченного сердечного интервала;
- резкие перепады температуры, например, когда человек выходит из теплого помещения в холодное;
- повышенное внутрибрюшное давление.
Кардиологи не могут однозначно определить, какие из перечисленных факторов в большей или меньшей степени способствуют укорочению сердечного интервала PQ. Регулярные профилактические обследования помогают снизить риск перехода CLC в активную стадию.
Обратите внимание!
Диагностика данной патологии на этапе внутриутробного развития представляет собой сложную задачу. Размер жизненно важных органов плода очень мал, что делает практически невозможным обнаружение лишней проводящей «нити».
Клинические проявления
CLC – это патологическое состояние, диагностика которого может вызвать определенные трудности. Основная причина заключается в том, что синдром укороченного интервала PQ проявляется лишь во время приступа. У пациента наблюдаются нарушения сердечного ритма, которые фиксируются на электрокардиограмме. Как только состояние стабилизируется, у детей и взрослых не остаётся видимых признаков заболевания. Клинические проявления CLC включают:
- внезапное начало приступа, которое может быть вызвано внешними негативными факторами или возникнуть без видимой причины;
- жалобы пациента на учащенное сердцебиение;
- ощущение кратковременных перебоев в работе сердца и резкая слабость;
- побледнение кожи лица;
- повышенное потоотделение;
- похолодание конечностей;
- чувство нехватки воздуха;
- ощущение, что невозможно сделать полный вдох;
- страх внезапной смерти;
- давящее ощущение в области сердца.
При появлении любого из этих симптомов необходимо немедленно обратиться к врачу. Чем быстрее синдром укороченного интервала PQ будет оценен медицинским специалистом, тем выше вероятность избежать перехода проблемы в хроническую стадию.

Диагностический этап
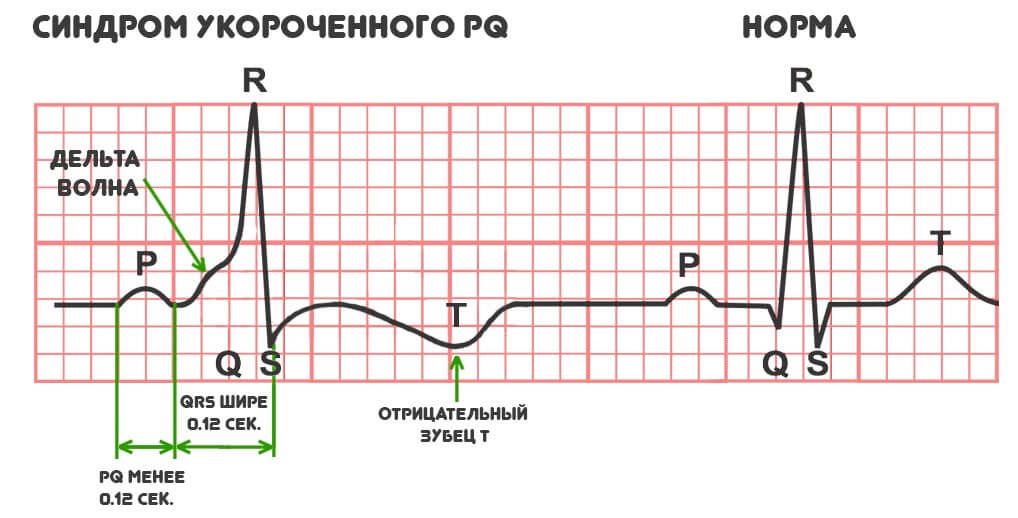
Лечение данной патологии может занять от нескольких недель до нескольких лет, что зависит от стадии заболевания и общего состояния здоровья пациента. После обращения к кардиологу, первым делом назначается электрокардиограмма (ЭКГ). Если с момента приступа прошло не более 24 часов, результаты обследования могут показать укорочение интервала. Первым признаком является увеличение частоты сердечных сокращений, которая может достигать 200 ударов в минуту. Вторым признаком является укорочение PQ интервалов до 0,11-0,12 секунды.
Третий признак представляет собой серьезную угрозу для жизни пациента. Необходима немедленная госпитализация, если на электрокардиограмме фиксируются неизмененные желудочковые комплексы. Этот признак встречается реже: на ЭКГ можно наблюдать правильный синусовый ритм с одной стороны и выраженную наджелудочковую тахикардию с другой.
Обратите внимание!
Не всегда укорочение интервала PQ можно заметить на ЭКГ, поэтому пациента направляют к другим специалистам для уточнения диагноза. Как только проблема будет выявлена, врач приступает к стабилизации состояния пациента.
Перед началом лечения проводится обширный диагностический этап. Врач использует инструментальные методы для оценки степени повреждения сердечно-сосудистой системы. Назначается ультразвуковое исследование для анализа физических параметров сердца. Также оценивается характер сердечного ритма с помощью суточного мониторинга. Под наблюдением врача находятся как взрослые, так и дети. Другие методы обследования включают:
- ЭКГ после физических нагрузок;
- пробы с фармакологическими нагрузками;
- электрическую стимуляцию сердечной мышцы;
- внутрисосудистое обследование, которое проводится в случаях, когда укорочение интервала PQ у взрослых и детей имеет неясную клиническую картину.
Собрав все данные, кардиолог устанавливает диагноз и начинает лечение.
Классификация CLC
Длительность терапевтического курса и набор используемых препаратов зависят от типа CLC, обнаруженного у пациента. Каждый из них имеет свою клиническую картину и механизм развития. Синдром Джеймса предполагает передачу импульса исключительно между нижней частью тканей и синусовым узлом, в то время как остальные участки остаются неактивными. Следующим в списке идет синдром Брешенмаше, характеризующийся укороченным интервалом PQ. Основная масса клеток, отвечающих за проведение импульсов, расположена вблизи желудочкового узла. Другие виды CLC включают:
- Синдром Кента – у пациента наблюдается соединение между предсердиями и желудочками, которое происходит в обход основного узла.
- Синдром Махейма – главный узел соединен только с правой стороной перегородки сердца, находящейся между желудочками.
В тяжелых случаях у пациента может быть выявлена комплексная патология, при которой наблюдаются симптомы сразу нескольких синдромов.
Терапевтический курс
Особенность CLC заключается в том, что пациентам не требуется специальное лечение. Как только врач определяет локализацию кратковременного приступа, назначается поддерживающая терапия. Рекомендуется отказаться от вредных привычек и перейти на здоровое питание. Каждые 3-4 месяца необходимо проходить обследование у кардиолога. Врач может изменить этот интервал в зависимости от результатов обследования. Особое внимание требуется пациентам из группы риска.
В рамках поддерживающей терапии назначаются медикаменты. Дозировку и продолжительность курса определяет врач, который следит за реакцией организма. При необходимости кардиолог может внести коррективы в назначенное лечение. Хирургическое вмешательство при CLC показано только в случае частых острых приступов. Существуют различные виды хирургических манипуляций.
Радиочастотная абляция (РЧА) применяется при ранней диагностике CLC. Пораженные пучки подвергаются воздействию радиочастоты или лазера, реже используется электрический ток. Другой вид хирургического вмешательства называется лазерная деструкция, при которой на пораженные участки воздействуют жидким азотом, прижигая лишний пучок.
На заметку!
В последние годы врачи все чаще отказываются от применения не всегда эффективных хирургических методов. Вместо этого синдром опасного короткого импульса контролируется с помощью постоянной электрической кардиостимуляции.

Оказание неотложной помощи
Человек, ставший жертвой приступа, должен получить срочную помощь, что значительно снижает риск возникновения серьезных осложнений. Первое правило – осторожно массировать глазные яблоки в течение 4-5 минут. Второе правило – если приступ произошел в домашних условиях, необходимо опустить лицо пострадавшего в холодную воду. Это поможет быстро устранить опасный симптом укороченного сердечного pq.
Дополнительные советы по оказанию первой помощи:
- Сделать глубокий вдох, немного задержать дыхание, а затем медленно выдохнуть;
- Выполнить 4-5 приседаний, напрягая все мышцы тела.
Независимо от состояния здоровья, как взрослый, так и ребенок, после приступа должны быть направлены к врачу. Специалист оценит общее состояние и предоставит необходимые рекомендации.
Профилактические мероприятия и дальнейший прогноз
После стабилизации состояния сердечно-сосудистой системы врач переходит к закреплению достигнутых результатов. Реабилитация — это процесс, который продолжается на протяжении всей жизни. Существует два типа реабилитационных курсов. Первый вариант актуален, когда симптомы заболевания больше не проявляются, и на ЭКГ фиксируются лишь незначительные отклонения. В этом случае пациент придерживается принципов здорового образа жизни, следит за своим питанием и ежегодно проходит медицинское обследование. Второй тип реабилитации назначается, если полностью устранить симптомы невозможно. В таком случае пациенту рекомендуется:
- поддерживающая медикаментозная терапия;
- контроль массы тела;
- занятия лечебной физкультурой;
- отказ от соли;
- оптимизация режима труда и отдыха;
- снижение уровня стресса и тревожности.
Строгое выполнение рекомендаций врача помогает снизить риск осложнений, хотя полностью избежать их не удается. CLC может иногда переходить в скрытую форму. То, что на первый взгляд выглядит как выздоровление, может оказаться лишь временным улучшением. Поэтому не следует прекращать прием назначенных препаратов, даже если клинические проявления исчезли. Прогноз в целом благоприятный. Соблюдение всех рекомендаций врача позволяет дожить до глубокой старости.
Важно!
Следует проявлять осторожность, если PQ фиксируется во время беременности. Необходимо принимать срочные меры, чтобы предотвратить передачу патологии плоду. Мать также нуждается в дополнительной поддержке.
CLC — это заболевание, связанное с образованием дополнительного проводящего пучка в сердце. Эта жизненно важная мышца неправильно воспринимает сигналы от головного мозга, сокращаясь чаще, чем требуется. Патология может возникать у людей всех возрастов под воздействием различных внутренних и внешних факторов. На ранних стадиях заболевания эффективно помогает консервативное лечение. Если проблема долгое время остается без внимания, существует риск внезапной смерти от сердечного приступа.

Роль генетических факторов
Генетические факторы играют ключевую роль в развитии синдрома укороченного PQ у детей и взрослых. Исследования показывают, что наследственность может влиять на предрасположенность к этому состоянию, что делает его важным аспектом для понимания и диагностики. Синдром укороченного PQ часто ассоциируется с определенными генетическими мутациями, которые могут передаваться от родителей к детям.
Одним из наиболее изученных генов, связанных с синдромом укороченного PQ, является ген SCN5A, который кодирует один из подтипов натриевых каналов. Мутации в этом гене могут приводить к аномалиям в проводимости электрических импульсов в сердце, что и вызывает укорочение интервала PQ. Дети, у которых в семье уже были случаи синдрома укороченного PQ, имеют более высокий риск развития этого состояния, что подчеркивает важность генетического тестирования и семейной истории при диагностике.
Кроме того, существуют и другие генетические факторы, которые могут способствовать развитию синдрома. Например, мутации в генах, отвечающих за ионные каналы, такие как KCNE1 и KCNQ1, также могут быть связаны с нарушениями в сердечной проводимости. Эти мутации могут приводить к изменению функции ионных каналов, что, в свою очередь, влияет на электрическую активность сердца и может вызвать укорочение интервала PQ.
Важно отметить, что генетические факторы не действуют изолированно. Они могут взаимодействовать с окружающей средой и другими факторами, такими как образ жизни, наличие сопутствующих заболеваний и даже стресс. Это взаимодействие может усиливать или ослаблять проявления синдрома укороченного PQ, что делает его изучение еще более сложным.
Таким образом, понимание генетических факторов, связанных с синдромом укороченного PQ, является важным шагом в диагностике и лечении этого состояния. Генетическое консультирование может помочь семьям, в которых есть случаи синдрома, лучше понять риски и возможности для раннего выявления и вмешательства, что может значительно улучшить качество жизни пациентов.
Влияние сопутствующих заболеваний
Синдром укороченного интервала PQ (или синдром укороченного PQ) может проявляться у пациентов с различными сопутствующими заболеваниями, что значительно усложняет диагностику и лечение. Понимание взаимосвязи между синдромом и другими заболеваниями является ключевым аспектом для эффективного управления состоянием пациента.
Одним из наиболее распространенных сопутствующих заболеваний, связанных с синдромом укороченного PQ, является кардиомиопатия. Это заболевание, характеризующееся изменениями в структуре и функции сердечной мышцы, может влиять на проводимость электрических импульсов в сердце, что, в свою очередь, может привести к укорочению интервала PQ. Пациенты с кардиомиопатией часто имеют дополнительные риски, такие как аритмии и сердечная недостаточность, что требует комплексного подхода к лечению.
Кроме того, синдром укороченного PQ может быть связан с различными нарушениями обмена веществ, такими как гипокалиемия или гипомагниемия. Эти состояния могут влиять на электрическую активность сердца и приводить к изменениям в проводимости. Важно отметить, что коррекция уровня электролитов может значительно улучшить состояние пациента и нормализовать интервал PQ.
Также стоит упомянуть о влиянии аутоиммунных заболеваний, таких как системная красная волчанка или ревматоидный артрит. Эти заболевания могут вызывать воспалительные процессы в сердце, что может привести к изменениям в проводимости и укорочению интервала PQ. Лечение таких состояний требует применения иммуносупрессивной терапии, что может повлиять на общую клиническую картину и потребовать индивидуального подхода к каждому пациенту.
Не менее важным является влияние генетических факторов. У некоторых пациентов синдром укороченного PQ может быть наследственным, что связано с мутациями в генах, отвечающих за проводимость сердца. В таких случаях необходимо проводить генетическое тестирование и оценивать риски для членов семьи пациента.
В заключение, сопутствующие заболевания играют значительную роль в проявлении синдрома укороченного PQ. Их наличие может усложнять диагностику и лечение, поэтому важно проводить комплексное обследование и учитывать все аспекты здоровья пациента. Эффективное управление состоянием требует мультидисциплинарного подхода, включающего кардиологов, терапевтов и других специалистов, что позволит достичь наилучших результатов в лечении и улучшении качества жизни пациентов.
Психологические аспекты и их влияние на течение синдрома
Психологические аспекты играют значительную роль в проявлении и течении синдрома укороченного PQ как у детей, так и у взрослых. Эмоциональное состояние, уровень стресса и психоэмоциональная устойчивость могут оказывать влияние на сердечно-сосудистую систему, что, в свою очередь, может усугублять симптомы синдрома.
У детей, особенно в возрасте до 12 лет, эмоциональное состояние часто связано с их окружением, включая семью, школу и социальные взаимодействия. Стрессовые ситуации, такие как конфликты в семье, bullying в школе или проблемы с адаптацией, могут приводить к повышению уровня тревожности и, как следствие, к изменениям в сердечном ритме. Это может проявляться в виде укороченного интервала PQ, что требует внимательного наблюдения со стороны родителей и врачей.
У взрослых психологические факторы также имеют важное значение. Хронический стресс, депрессия и тревожные расстройства могут способствовать ухудшению состояния сердечно-сосудистой системы. Исследования показывают, что люди с высоким уровнем стресса чаще сталкиваются с различными сердечными заболеваниями, включая нарушения проводимости, такие как синдром укороченного PQ. Психологическое давление может вызывать учащение сердцебиения и другие симптомы, что в свою очередь может усугубить течение синдрома.
Кроме того, важно учитывать, что наличие синдрома укороченного PQ может вызывать у пациентов страх и тревогу, что создает замкнутый круг: физические симптомы вызывают психологический дискомфорт, а психологический дискомфорт усугубляет физические симптомы. Это подчеркивает необходимость комплексного подхода к лечению, который включает как медицинские, так и психологические методы.
Методы лечения должны учитывать эти аспекты. Психотерапия, включая когнитивно-поведенческую терапию, может помочь пациентам справиться с тревожностью и стрессом, что, в свою очередь, может положительно сказаться на состоянии сердечно-сосудистой системы. Также рекомендуется включение в терапевтический процесс методов релаксации, таких как медитация, йога и дыхательные практики, которые способствуют снижению уровня стресса и улучшению общего состояния здоровья.
Таким образом, понимание психологических аспектов синдрома укороченного PQ и их влияние на течение заболевания является ключевым для разработки эффективных методов лечения и реабилитации как у детей, так и у взрослых. Комплексный подход, учитывающий как физические, так и психологические факторы, может значительно улучшить качество жизни пациентов и снизить риск осложнений.