Приобретенные пороки сердца — серьезные заболевания, ухудшающие качество жизни и приводящие к осложнениям. В отличие от врожденных, они развиваются под воздействием инфекций, воспалений и других заболеваний. В статье рассмотрим классификацию приобретенных пороков, их причины, симптомы, методы диагностики и лечения, а также профилактику. Понимание этих аспектов поможет читателям своевременно распознать проблему и обратиться за медицинской помощью, что повысит шансы на успешное лечение и улучшение здоровья.
Современная классификация
С учетом причин возникновения выделяют следующие типы клапанных пороков сердца:
- Атеросклеротические. При этом виде порока наблюдаются изменения в стенках сосудов, такие как хрупкость и утончение.
- Ревматические. Эти пороки развиваются во время или после перенесенного ревматизма.
- Эндокардические. Они возникают в результате воспалительных процессов в эндокарде.
- Травматические. Эти пороки являются следствием травм и встречаются довольно редко.
Различают формы заболевания в зависимости от типа пораженного клапана:
- митральный;
- аортальный;
- трикуспидальный;
- легочный.
Существует также классификация по количеству затронутых клапанов. Изолированный порок – это нарушение работы одного клапана, комбинированный – одновременное возникновение нескольких проблем на одном клапане. Сочетанный порок подразумевает изменения в нескольких клапанных структурах.
По функциональным характеристикам выделяют:
- стеноз отверстий;
- пролабирование (пролапс);
- недостаточность смыкания створок.
В зависимости от степени нарушения оттока крови пороки делятся на умеренно выраженные, резко выраженные и те, которые не мешают сердечному кровообращению. По степени влияния на общее движение крови по сосудам (гемодинамика) пороки классифицируются на:
- компенсированные – кровообращение не нарушено;
- субкомпенсированные – временные изменения в кровообращении могут проявляться при определенных нагрузках (физическая активность, повышение температуры, беременность);
- декомпенсированные – развивается стойкая сердечная недостаточность.

Приобретенные пороки сердца представляют собой серьезную медицинскую проблему, требующую внимательного подхода. Врачи отмечают, что основными видами таких пороков являются стенозы, недостаточности клапанов и артериальная гипертензия. Причинами их возникновения могут быть инфекционные заболевания, такие как ревматизм, а также длительное воздействие факторов риска, включая курение и гипертонию. Диагностика включает в себя эхокардиографию, электрокардиограмму и рентгенографию, что позволяет точно оценить состояние сердца. Лечение может варьироваться от медикаментозной терапии до хирургического вмешательства, в зависимости от степени тяжести порока. Врачи подчеркивают важность раннего выявления и своевременного лечения для улучшения качества жизни пациентов.

Главные причины развития
У взрослых приобретенные пороки сердца чаще всего возникают в результате инфекционных заболеваний. В 50% случаев причиной появления таких нарушений становится ревматизм. Это серьезное заболевание развивается после перенесенных ангин, скарлатины, фарингита и тонзиллита. Ревматизм может привести к повреждению митрального клапана и стенозу.
К числу основных факторов, способствующих развитию приобретенных пороков сердца, можно отнести:
- бактериальный эндокардит;
- миксоматозную дегенерацию створок;
- атеросклероз;
- ишемическую болезнь сердца;
- инфаркт миокарда;
- сепсис;
- сифилис;
- опухолевые процессы.
Обратите внимание!
В редких случаях приобретенные пороки сердца могут быть вызваны аутоиммунными заболеваниями, такими как системная красная волчанка, ревматоидный артрит и болезнь Бехтерева.
| Вид порока | Причины | Диагностика | Лечение |
|---|---|---|---|
| Митральный стеноз | Ревматическая лихорадка, инфекционный эндокардит, системные заболевания соединительной ткани | Эхокардиография, ЭКГ, рентгенография грудной клетки, катетеризация сердца | Медикаментозное (диуретики, бета-блокаторы), баллонная вальвулопластика, протезирование митрального клапана |
| Митральная недостаточность | Ревматическая лихорадка, инфекционный эндокардит, ишемическая болезнь сердца, дилатационная кардиомиопатия, пролапс митрального клапана | Эхокардиография, ЭКГ, рентгенография грудной клетки, катетеризация сердца | Медикаментозное (диуретики, ингибиторы АПФ, бета-блокаторы), пластика митрального клапана, протезирование митрального клапана |
| Аортальный стеноз | Возрастные дегенеративные изменения, ревматическая лихорадка, врожденный двустворчатый аортальный клапан | Эхокардиография, ЭКГ, рентгенография грудной клетки, катетеризация сердца | Медикаментозное (диуретики, нитраты), баллонная вальвулопластика (у детей), протезирование аортального клапана |
| Аортальная недостаточность | Ревматическая лихорадка, инфекционный эндокардит, аневризма аорты, системные заболевания соединительной ткани, сифилис | Эхокардиография, ЭКГ, рентгенография грудной клетки, катетеризация сердца | Медикаментозное (вазодилататоры, диуретики), протезирование аортального клапана |
| Трикуспидальная недостаточность | Инфекционный эндокардит (часто у наркоманов), легочная гипертензия, дилатационная кардиомиопатия, ревматическая лихорадка | Эхокардиография, ЭКГ, рентгенография грудной клетки | Медикаментозное (диуретики), пластика трикуспидального клапана, протезирование трикуспидального клапана |
| Стеноз легочной артерии | Врожденный порок (редко приобретенный), карциноидный синдром | Эхокардиография, ЭКГ, рентгенография грудной клетки, катетеризация сердца | Баллонная вальвулопластика, хирургическая коррекция |
Виды ППС и их симптомы
Эксперты выделяют различные виды пороков сердца. Каждый из них имеет свои характерные клинические проявления и особенности течения. В случаях декомпенсированных сердечных пороков симптомы могут отсутствовать.
Недостаточность митрального клапана
Данный вид порока сердца характеризуется нарушением функционирования створок митрального клапана. В этом случае происходит ненормальный процесс, при котором кровь из левого желудочка возвращается в левое предсердие.
Если сокращения миокарда становятся менее эффективными, это приводит к застойным явлениям. В результате могут возникнуть следующие симптомы приобретенного порока сердца:
- одышка;
- учащенное сердцебиение;
- цианоз кожи;
- увеличение размеров печени;
- отеки на ногах;
- набухание вен на шее.
Обратите внимание!
Степень выраженности клинических симптомов зависит от уровня ухудшения оттока крови.
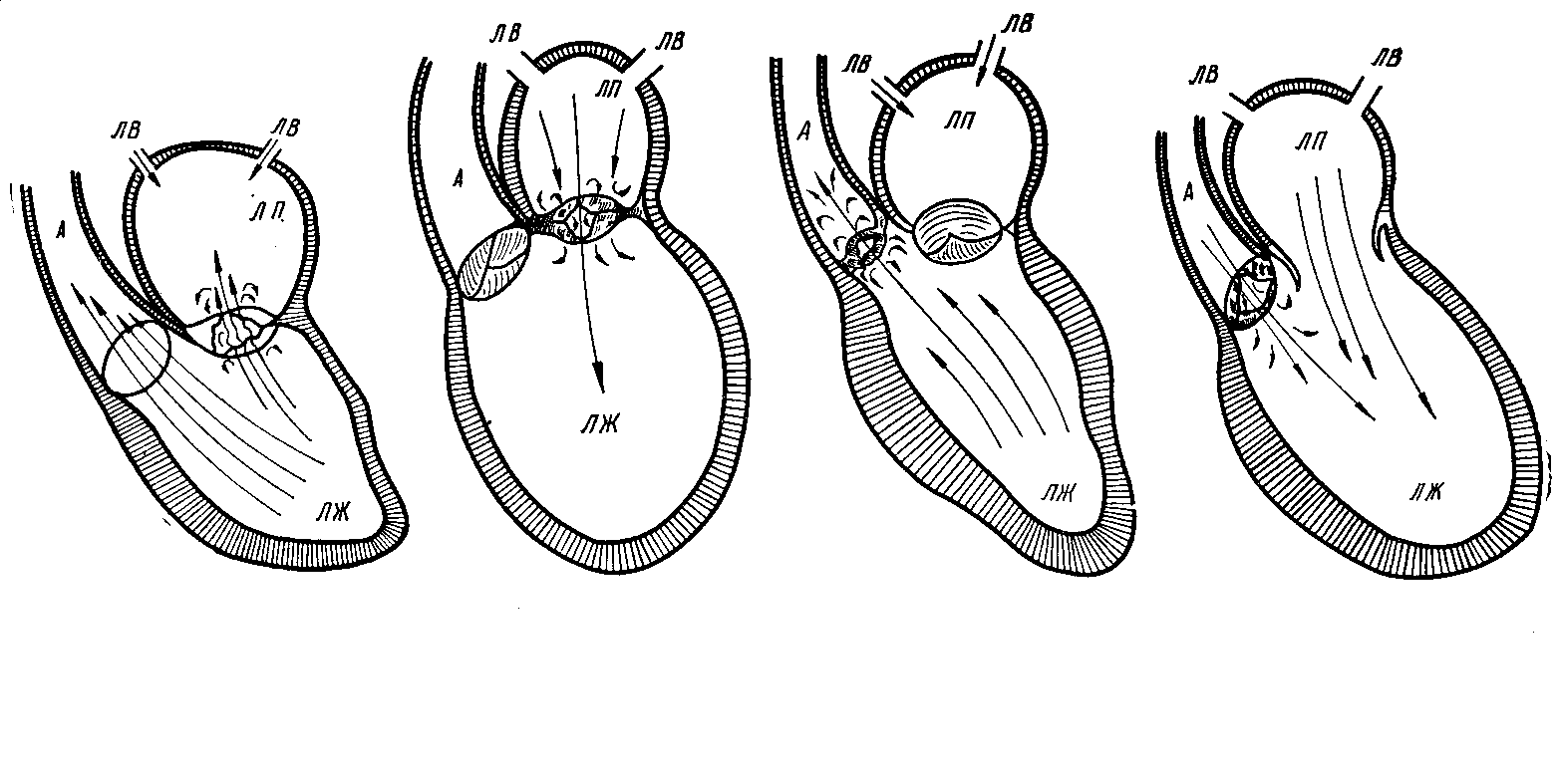
Митральный стеноз
Сужение пространства между левым предсердием и желудочком является основным признаком митрального стеноза. Это приводит к затруднению нормального кровотока между различными отделами сердца.
Если площадь отверстия составляет менее 2 см, у пациента могут проявляться следующие симптомы:
- повышенное артериальное давление;
- мерцательная аритмия;
- одышка;
- головные боли;
- общая слабость.
Когда площадь уменьшается до 1 см, могут возникнуть такие проявления:
- отек легких;
- боль за грудиной;
- интенсивный кашель, иногда с кровяными выделениями;
- отечность нижних конечностей;
- бледность кожи и слизистых оболочек.
В некоторых случаях к проблемам с сердцем могут присоединяться и заболевания легких.
Недостаточность аортального клапана
Аортальная недостаточность возникает из-за неполного закрытия створок аортального клапана, что приводит к обратному току крови из аорты в левый желудочек. Обычно это связано с укорочением створок, вызванным воспалительными процессами.
С прогрессированием заболевания левый желудочек теряет способность выполнять свои функции, что может привести к коронарной недостаточности. При этом могут проявляться следующие симптомы:
- дискомфорт в области груди;
- общее недомогание;
- бледность кожных покровов;
- пульсация артерий на шее;
- головокружение;
- изменение цвета ногтей;
- сужение зрачков.
Важно!
Не стоит игнорировать такие симптомы, необходимо незамедлительно обратиться за медицинской помощью.
Стеноз устья аорты
Аортальный стеноз возникает из-за сужения аортального отверстия, что затрудняет желудочку выброс крови в аорту. В тяжелых случаях это может привести к увеличению желудочка и развитию сердечной недостаточности, что значительно повышает риск летального исхода.
Клинические проявления зависят от того, какая часть сердечно-сосудистой системы затронута. При поражении миокарда могут возникать симптомы стенокардии, такие как:
- дискомфорт или боль в области груди;
- головокружение;
- обмороки;
- учащенное сердцебиение;
- одышка;
- онемение в левой руке.
Физическая нагрузка и стресс могут усугубить эти симптомы.
Комбинированные пороки сердца
Негативные изменения, возникающие в результате ревматического воспаления, порой сопровождаются и другими патологиями. Стеноз часто наблюдается в сочетании с поражением митрального клапана. Комбинированные пороки сердца могут вызывать одышку и цианоз кожи. С прогрессированием дефекта фиксируются изменения артериального давления: диастолическое значение, как правило, повышается, в то время как систолическое – снижается. Также могут проявляться и другие симптомы, характерные для ППС.
Диагностические мероприятия
При подозрении на наличие приобретенного порока сердца у пациента проводится физикальный осмотр. Врач с его помощью выявляет внешние проявления заболевания, такие как стеноз, отеки и одышка. Пальпация позволяет определить размеры печени. Далее назначаются следующие диагностические процедуры:
- Электрокардиограмма (ЭКГ). Этот метод помогает выявить изменения в сердечном ритме, такие как аритмия и признаки ишемии. Часто требуется проведение ЭКГ с физической нагрузкой.
- Фонокардиография. Основная задача данного исследования – выявление шумов и тонов в сердце.
- Эхокардиография (ЭхоКГ). Ультразвуковое исследование позволяет оценить степень сужения отверстий, состояние и размеры клапанов, а также давление в сосудах.
- Рентгенография органов грудной клетки. Процедура выполняется после введения контрастного вещества. Это позволяет оценить состояние легких и размеры сердца, а также уточнить тип порока.
- Магнитно-резонансная томография (МРТ) и компьютерная томография (КТ). Оба метода являются наиболее информативными для диагностики порока сердца.
Для диагностики также применяются лабораторные анализы крови и мочи. В крови могут наблюдаться повышенные уровни СОЭ, лейкоцитов, эритроцитов, глюкозы и холестерина. Часто требуется консультация кардиохирурга.
Тактика терапии
Медикаментозная терапия при приобретенных пороках сердца назначается с целью стабилизации сердечного ритма и артериального давления, а также для предотвращения рецидивов. Применение лекарств позволяет снизить риск острого сердечного недостаточности. Кардиологи могут рекомендовать препараты из следующих категорий:
- антибиотики;
- нестероидные противовоспалительные средства;
- сердечные гликозиды;
- диуретики;
- средства, улучшающие питание миокарда;
- ингибиторы ангиотензин-превращающего фермента (АПФ);
- бета-адреноблокаторы;
- антиагреганты;
- периферические вазодилататоры (нитраты).
Хирургические методы лечения являются основными при пороках сердца. К кардиохирургическим вмешательствам, которые часто применяются при данной патологии, относятся:
- Протезирование клапана. В ходе процедуры заменяется поврежденный клапан на искусственный.
- Митральная комиссуротомия. Операция направлена на частичное или полное устранение стеноза.
- Комиссуротомия с протезированием. Данная хирургическая методика используется при комбинированных формах заболевания.
Пациентам с приобретенными пороками сердца рекомендуется придерживаться строгой диеты. Она включает в себя ограничение соли и продуктов, способствующих повышению уровня холестерина в крови. Также необходимо уменьшить объем потребляемой жидкости. Если у беременной женщины выявляется клапанный порок, ей требуется госпитализация. Первичное поступление в стационар осуществляется на ранних сроках (до 12 недель), вторичное – на 28 неделе, а третье – за 2 недели до предполагаемых родов.
Важно!
Женщинам с искусственным клапаном рекомендуется плановое кесарево сечение в кардиологическом отделении медицинского учреждения.

Осложнения ППС
Изменения в функционировании клапанного аппарата могут вызвать сбои в кровообращении в органе. Наблюдаются симптомы расстройства общего кровообращения. Если не обратить внимание на данную патологию, существует высокая вероятность возникновения серьезных последствий:
- сердечная недостаточность;
- нарушения ритма сердца;
- тромбоэмболия и ее осложнения.
Обратите внимание!
При отсутствии надлежащего лечения значительно возрастает риск инвалидности и летального исхода пациента.
Профилактика, прогноз
Приобретенные пороки сердца зачастую развиваются без заметных изменений в клапанах. Человек может даже не подозревать о начале заболевания, и качество его жизни остается на прежнем уровне. Однако ситуация значительно ухудшается при возникновении острой сердечной недостаточности. Аналогично, прогноз становится неблагоприятным при митральном стенозе, так как на фоне этого состояния быстро возникают проблемы с кровообращением.
После хирургического вмешательства прогноз, как правило, положительный, но только при условии, что пациент будет строго следовать рекомендациям врача и принимать назначенные медикаменты. Чтобы предотвратить развитие заболевания, необходимо:
- своевременно лечить инфекции, вызванные стрептококками;
- устранять очаги хронического воспаления (например, кариозные зубы, хронический фарингит);
- укреплять иммунитет.
Вторичная профилактика требует внимательного отношения к здоровью тех, кто уже страдает от ППС и ревматизма. Врачи советуют:
- больше проводить времени на свежем воздухе;
- заниматься умеренной физической активностью;
- отказаться от курения и употребления алкоголя;
- соблюдать бессолевую диету;
- избегать резких изменений климатических условий;
- придерживаться распорядка дня;
- контролировать массу тела;
- принимать лекарства, назначенные врачом;
- дважды в год посещать кардиолога.
Приобретенные пороки сердца нуждаются в тщательной диагностике и адекватном лечении. Раннее выявление патологии способствует предотвращению осложнений. Только в этом случае можно спасти человека от возможного летального исхода, связанного с острой сердечной недостаточностью.
Роль образа жизни в развитии ППС
Образ жизни играет ключевую роль в развитии приобретенных пороков сердца (ППС). Многие факторы, связанные с образом жизни, могут способствовать возникновению сердечно-сосудистых заболеваний, которые, в свою очередь, могут привести к формированию ППС. Рассмотрим основные аспекты образа жизни, влияющие на здоровье сердца.
Питание. Неправильное питание является одним из основных факторов риска для сердечно-сосудистой системы. Избыточное потребление насыщенных жиров, трансжиров, соли и сахара может привести к развитию атеросклероза, гипертонии и другим заболеваниям, способствующим образованию ППС. Рекомендуется включать в рацион больше овощей, фруктов, цельнозерновых продуктов, нежирного мяса и рыбы, а также ограничивать потребление переработанных продуктов.
Физическая активность. Недостаток физической активности также является значительным фактором риска. Регулярные физические нагрузки помогают поддерживать нормальный уровень холестерина, контролировать вес и улучшать общее состояние сердечно-сосудистой системы. Врачи рекомендуют не менее 150 минут умеренной физической активности в неделю, что может включать прогулки, плавание, занятия спортом и другие виды активности.
Курение. Курение является одним из наиболее опасных факторов, способствующих развитию ППС. Никотин и другие вредные вещества, содержащиеся в табачных изделиях, оказывают негативное влияние на сосуды, повышают артериальное давление и способствуют образованию тромбов. Отказ от курения значительно снижает риск сердечно-сосудистых заболеваний и улучшает общее состояние здоровья.
Стресс. Хронический стресс также может негативно сказываться на здоровье сердца. Он может приводить к повышению артериального давления, увеличению уровня кортизола и другим изменениям, способствующим развитию ППС. Методы управления стрессом, такие как медитация, йога, физические упражнения и хобби, могут помочь снизить его уровень и улучшить общее состояние здоровья.
Алкоголь. Употребление алкоголя в больших количествах может привести к различным сердечно-сосудистым заболеваниям, включая артериальную гипертензию и кардиомиопатию. Однако умеренное потребление алкоголя может иметь некоторые защитные эффекты для сердца. Важно соблюдать баланс и консультироваться с врачом по поводу безопасных норм потребления.
Таким образом, образ жизни имеет значительное влияние на развитие приобретенных пороков сердца. Внесение изменений в повседневные привычки может существенно снизить риск возникновения сердечно-сосудистых заболеваний и улучшить качество жизни. Регулярные медицинские осмотры и консультации с врачом помогут своевременно выявить и предотвратить развитие ППС.
Психологические аспекты и поддержка пациентов
Приобретенные пороки сердца не только влияют на физическое состояние пациента, но и оказывают значительное воздействие на его психологическое благополучие. Понимание этих аспектов является важной частью комплексного подхода к лечению и реабилитации пациентов с сердечно-сосудистыми заболеваниями.
Пациенты, столкнувшиеся с диагнозом приобретенного порока сердца, часто испытывают широкий спектр эмоций, включая страх, тревогу, депрессию и даже чувство утраты. Эти чувства могут быть вызваны не только физическими ограничениями, связанными с заболеванием, но и изменениями в образе жизни, необходимыми для поддержания здоровья. Например, необходимость следовать строгой диете, ограничивать физическую активность или принимать медикаменты может вызывать у пациентов чувство беспомощности и потери контроля над своей жизнью.
Психологические аспекты заболевания могут также проявляться в виде социальной изоляции. Пациенты могут избегать общения с друзьями и семьей, опасаясь, что их состояние станет причиной беспокойства для близких. Это может привести к ухудшению эмоционального состояния и усугублению депрессивных симптомов. Поэтому важно, чтобы медицинские работники не только лечили физические проявления заболевания, но и обращали внимание на психологическое состояние пациента.
Поддержка пациентов с приобретенными пороками сердца может включать в себя различные подходы. Психотерапия, особенно когнитивно-поведенческая терапия, может помочь пациентам справиться с тревожностью и депрессией, а также изменить негативные установки, связанные с их состоянием. Группы поддержки, где пациенты могут делиться своими переживаниями и получать поддержку от людей с аналогичными проблемами, также могут быть очень полезными.
Кроме того, важно вовлекать семью пациента в процесс лечения. Обучение членов семьи о заболевании и его последствиях может помочь создать поддерживающую среду, что, в свою очередь, способствует улучшению психологического состояния пациента. Семейная терапия может стать эффективным инструментом для решения конфликтов и улучшения коммуникации внутри семьи.
Не менее важным аспектом является обучение пациентов навыкам управления стрессом. Техники релаксации, такие как медитация, йога и дыхательные упражнения, могут помочь снизить уровень стресса и улучшить общее самочувствие. Регулярная физическая активность, адаптированная к состоянию пациента, также способствует улучшению настроения и снижению тревожности.
В заключение, психологические аспекты приобретенных пороков сердца играют ключевую роль в общем процессе лечения и реабилитации. Комплексный подход, включающий медицинскую помощь, психологическую поддержку и вовлечение семьи, может значительно улучшить качество жизни пациентов и помочь им справиться с вызовами, связанными с их состоянием.
Перспективы исследований и новые методы лечения
В последние годы наблюдается значительный прогресс в области изучения приобретенных пороков сердца, что открывает новые горизонты для диагностики и лечения этих заболеваний. Исследования направлены на понимание патофизиологии различных форм пороков, а также на разработку инновационных методов терапии, которые могут значительно улучшить качество жизни пациентов.
Одним из наиболее перспективных направлений является использование генетических и молекулярных технологий для выявления предрасположенности к приобретенным порокам сердца. Генетические исследования позволяют не только выявить рисковые факторы, но и разработать индивидуализированные подходы к лечению. Например, использование генетических маркеров может помочь в прогнозировании течения заболевания и выборе наиболее эффективной терапии.
Кроме того, активно развиваются методы неинвазивной диагностики, такие как магнитно-резонансная томография (МРТ) и компьютерная томография (КТ), которые позволяют более точно оценить состояние сердечно-сосудистой системы. Эти технологии обеспечивают высокое качество изображений и позволяют врачам выявлять изменения в структуре сердца на ранних стадиях заболевания.
В области лечения приобретенных пороков сердца наблюдается рост интереса к минимально инвазивным методам. Например, транскатетерные вмешательства становятся все более популярными благодаря своей безопасности и меньшему времени восстановления по сравнению с традиционными хирургическими операциями. Эти методы позволяют проводить коррекцию пороков без необходимости открытой операции, что значительно снижает риск осложнений и улучшает результаты лечения.
Также стоит отметить развитие фармакотерапии, включая новые классы препаратов, которые направлены на улучшение функции сердца и снижение симптомов. Например, использование антагонистов минералокортикоидных рецепторов и ингибиторов ангиотензин-превращающего фермента (АПФ) показало свою эффективность в лечении сердечной недостаточности, связанной с приобретенными пороками.
Важным аспектом является также реабилитация пациентов с приобретенными пороками сердца. Программы кардиореабилитации, включающие физическую активность, обучение пациентов и психологическую поддержку, способствуют улучшению общего состояния и снижению риска повторных сердечно-сосудистых событий.
Таким образом, перспективы исследований и новые методы лечения приобретенных пороков сердца открывают новые возможности для улучшения диагностики, терапии и качества жизни пациентов. С учетом быстрого развития технологий и научных знаний, можно ожидать, что в ближайшие годы появятся еще более эффективные и безопасные подходы к лечению этих заболеваний.