Аортальный клапан сердца обеспечивает нормальное кровообращение, и его заболевания могут значительно повлиять на качество жизни. В статье рассмотрим основные виды аортальных пороков, их причины, методы диагностики и лечения. Понимание этих аспектов поможет читателям осознать важность своевременного обращения к врачу и выбора оптимальной стратегии лечения, что может предотвратить осложнения и улучшить прогноз здоровья.
Что это такое
Порок аортального клапана представляет собой патологическое состояние, при котором створки клапана не смыкаются полностью или наблюдается сужение просвета сосуда. Это затрудняет отток крови из левого желудочка (ЛЖ). При сужении аорты не происходит полного изгнания крови во время систолы, что приводит к повышению давления в ЛЖ, изменению его размеров (расширение полости и гипертрофия стенок). В результате может развиться сердечная недостаточность (СН). Клинические проявления таких изменений включают головокружения и обморочные состояния.
Неполное смыкание створок аортального клапана может быть вызвано рубцовыми изменениями или расширением фиброзного кольца в области основания аорты. В диастолу происходит обратный заброс крови из аорты в полость ЛЖ, что приводит к объемной перегрузке этого отдела сердца. В результате развиваются патологические изменения в миокарде левого желудочка.
Внимание!
Точные статистические данные о распространенности данного заболевания отсутствуют. Однако известно, что среди пациентов значительно больше мужчин, чем женщин. С возрастом риск развития сердечного порока возрастает. После 60-65 лет диагноз ставится каждому десятому пациенту. Это часто связывают с высокой распространенностью атеросклероза сосудов, включая аорту.
Врачи подчеркивают важность аортального клапана в системе кровообращения, так как он регулирует поток крови из сердца в аорту. Заболевания этого клапана, такие как стеноз или недостаточность, могут возникать по различным причинам, включая возрастные изменения, инфекционные процессы и врожденные аномалии. Симптомы могут варьироваться от одышки и усталости до болей в груди и обмороков. Врачи рекомендуют регулярные обследования, особенно для людей с факторами риска. Лечение может включать медикаментозную терапию для управления симптомами, а в более тяжелых случаях — хирургическое вмешательство, такое как замена клапана. Своевременная диагностика и адекватное лечение играют ключевую роль в улучшении качества жизни пациентов.
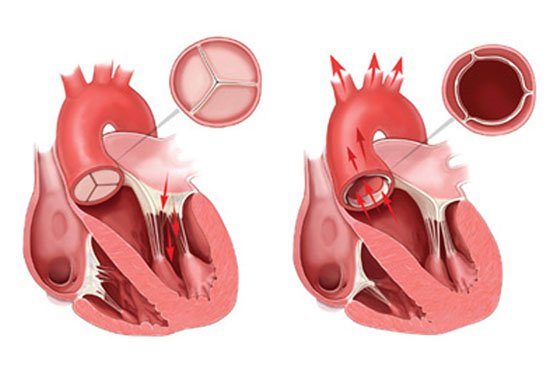
Строение аортального клапана
Аортальный клапан располагается на границе между аортой и левым желудочком сердца. Аорта является самым крупным сосудом в организме человека. Основная функция клапана заключается в предотвращении обратного тока крови из аорты в левый желудочек. Структура клапана имеет свои особенности:
- Основу составляет фиброзное кольцо – соединительнотканная структура, отделяющая полость левого желудочка от магистрального сосуда;
- Три полулунные створки, которые при смыкании препятствуют обратному току крови;
- Синус Вальсальвы – это несколько небольших карманов, находящихся за клапанным аппаратом.
Клапан аорты построен из эластичной и плотной соединительной ткани. Он расположен на границе левого желудочка и аорты, где сосуд немного расширяется. За створками клапана находятся синусы Вальсальвы, от которых отходят коронарные артерии (левая и правая). Створки имеют форму карманов и крепятся по окружности фиброзного кольца. В закрытом состоянии клапан полностью перекрывает просвет аорты. Материал створок состоит из соединительной ткани и тонких мышечных волокон, представленных коллагеном и эластином, расположенными в пучках. Это необходимо для равномерного распределения нагрузки, основную часть которой принимают на себя стенки аорты.
Аортальный клапан является пассивной частью сердечно-сосудистой системы. Его открытие и закрытие зависят от потока крови и разницы давления между левым желудочком и аортой. В клапанном аппарате отсутствуют хорды и папиллярные мышцы. Когда клапан открывается, его створки прижимаются к стенкам аорты благодаря эластичным волокнам, расположенным со стороны левого желудочка. Это позволяет крови свободно течь в аорту. Одновременно происходит сжатие корня аорты, что приводит к подтягиванию створок. В фазе систолы давление в левом желудочке превышает давление в аорте, и кровь выбрасывается из полости желудочка.
После завершения систолы поток крови замедляется. В синусах Вальсальвы образуются завихрения, которые способствуют возвращению створок аортального клапана в исходное положение. Этот процесс занимает несколько секунд, после чего регургитация крови становится невозможной. Если в этот момент провести аускультацию, можно услышать звук смыкания створок аортального клапана.
Важно!
Просвет аортального клапана значительно меньше, чем у митрального клапана. Поэтому в фазе систолы аортальный клапан испытывает более высокие нагрузки. Со временем это может привести к износу створок и нарушению структуры фиброзного кольца. Такие изменения могут стать причиной развития приобретенного аортального порока.

| Заболевание аортального клапана | Причины | Лечение |
|---|---|---|
| Аортальный стеноз | Врожденные пороки, ревматическая лихорадка, кальцификация клапана (возрастные изменения) | Медикаментозная терапия (симптоматическая), баллонная вальвулопластика, протезирование аортального клапана (хирургическое или транскатетерное) |
| Аортальная недостаточность (регургитация) | Врожденные пороки, ревматическая лихорадка, инфекционный эндокардит, аневризма аорты, синдром Марфана | Медикаментозная терапия (снижение нагрузки на сердце), хирургическая коррекция (пластика или протезирование клапана) |
| Инфекционный эндокардит аортального клапана | Бактериальная или грибковая инфекция, попадающая в кровоток и оседающая на клапане | Антибиотикотерапия (длительная), хирургическое вмешательство (при неэффективности антибиотиков, развитии осложнений) |
| Двустворчатый аортальный клапан | Врожденный порок развития (вместо трех створок клапан имеет две) | Регулярное наблюдение, медикаментозная терапия (при развитии осложнений), хирургическая коррекция (при выраженном стенозе или недостаточности) |
Виды
Нарушения функционирования клапанного аппарата можно классифицировать на следующие виды:
- аортальная недостаточность;
- стеноз;
- комбинированный порок.
Комбинированный порок характеризуется одновременным наличием недостаточности клапана и сужения аортального устья. В фазу систолы не происходит полного выброса крови из левого желудочка, а в диастолу наблюдается частичная регургитация. Патологические изменения затрагивают различные анатомические структуры аортального клапана неравномерно. В этом случае может преобладать либо стеноз, либо неполное смыкание створок. Данное заболевание чаще всего выявляется у мужчин.
Аортальная недостаточность
Для данного порока развития характерно неполное закрытие створок клапана, что приводит к образованию щели и регургитации крови в левый желудочек. Это вызывает увеличение объемной нагрузки на левую сердечную камеру, что приводит к её растяжению и нарушению нормальной работы. В результате возникают застойные процессы в легочных сосудах малого круга кровообращения, что и обуславливает клинические проявления заболевания.
Патология может быть как врожденной, так и приобретенной. В первом случае причина заключается в аномалиях, возникающих в процессе эмбрионального развития. Во втором случае сердечный порок может быть следствием перенесенных заболеваний.
Причины врожденного порока:
- наличие двух створок вместо трех;
- одна из створок увеличена, растянута и пролабирует;
- дефекты в створках;
- недоразвитие одной из створок.
На начальном этапе врожденный порок не вызывает значительных гемодинамических изменений, однако со временем состояние клапанного аппарата может ухудшаться. При возникновении жалоб со стороны пациента и нарушениях в работе сердца требуется корректировка терапии.
Причины приобретенного порока:
- пневмония;
- сепсис;
- сифилис;
- ангина;
- системная красная волчанка;
- ревматизм;
- атеросклероз;
- гипертоническая болезнь;
- образование кальцинатов на створках;
- возрастная дилатация корня аорты;
- травмы грудной клетки.
Клиническая картина включает в себя следующие особенности:
- ощущение сердцебиения;
- отеки на периферии;
- шум в ушах;
- ощущение пульсации сосудов по всему телу;
- боль и дискомфорт в правом подреберье;
- загрудинные боли;
- головокружение и обморочные состояния;
- одышка при небольшой физической нагрузке.
При физикальном осмотре пациента специалист может выявить:
- бледность кожных покровов, вызванную спазмом периферических капилляров;
- пульсацию крупных сосудов, особенно сонных артерий;
- увеличение размеров сердца, что приводит к выпячиванию грудной клетки и образованию сердечного горба;
- при пальпации ощущаются систолические сокращения левого желудочка;
- перкуторно определяются увеличенные границы сердца;
- пульсация зрачков, которые сужаются в систолу и расширяются в диастолу, что связано с нарушением тонуса мелких сосудов;
- при аускультации врач слышит систолический шум в области левого желудочка;
- учащение сердечных сокращений;
- уплотнение стенок сосудов, что облегчает их пальпацию;
- значительный разрыв между показателями систолического и диастолического давления;
- пульсацию миндалин и язычка.

Стеноз аортального клапана
При данной патологии наблюдается сужение просвета аортального клапана сердца. В период систолы затрудняется нормальный кровоток из левого желудочка в аорту. Это приводит к увеличению размеров левого желудочка и повышению артериального давления, что может вызывать боли за грудиной, обморочные состояния и развитие сердечной недостаточности. Если пациент не получает необходимую медицинскую помощь, заболевание прогрессирует и могут возникнуть различные осложнения.
Пороки сердца могут быть как врожденными, так и приобретенными. Врожденные аномалии возникают в результате нарушений в процессе эмбриогенеза. К ним относятся:
- образование двухстворчатого клапана;
- формирование единственной створки;
- наличие мембраны с отверстием под клапанным аппаратом;
- образование мышечного валика под створками.
Причины приобретенного порока могут включать:
- пневмонию;
- сепсис;
- фарингит;
- системную красную волчанку (СКВ);
- склеродермию;
- ревматизм;
- образование кальцинатов на створках;
- атеросклеротические изменения.
Клинические проявления имеют свои особенности:
- боли за грудиной, ощущение тяжести, признаки стенокардии;
- головокружение, слабость, обморочные состояния, возникающие из-за хронической гипоксии тканей головного мозга;
- периферические отеки, вызванные недостаточным кровообращением и венозным застоем;
- симптомы сердечной недостаточности;
- одышка при незначительных физических нагрузках, в состоянии покоя и в положении лежа;
- кашель, возникающий ночью;
- постоянная, быстро возникающая утомляемость.
Во время осмотра врач может заметить:
- бледность кожи пациента;
- низкую и слабую частоту сердечных сокращений (брадикардия);
- шум в области левого желудочка, который слышен в диастолу при аускультации;
- плохое выслушивание звука закрывающихся аортальных створок, так как они срастаются и не закрываются полностью.

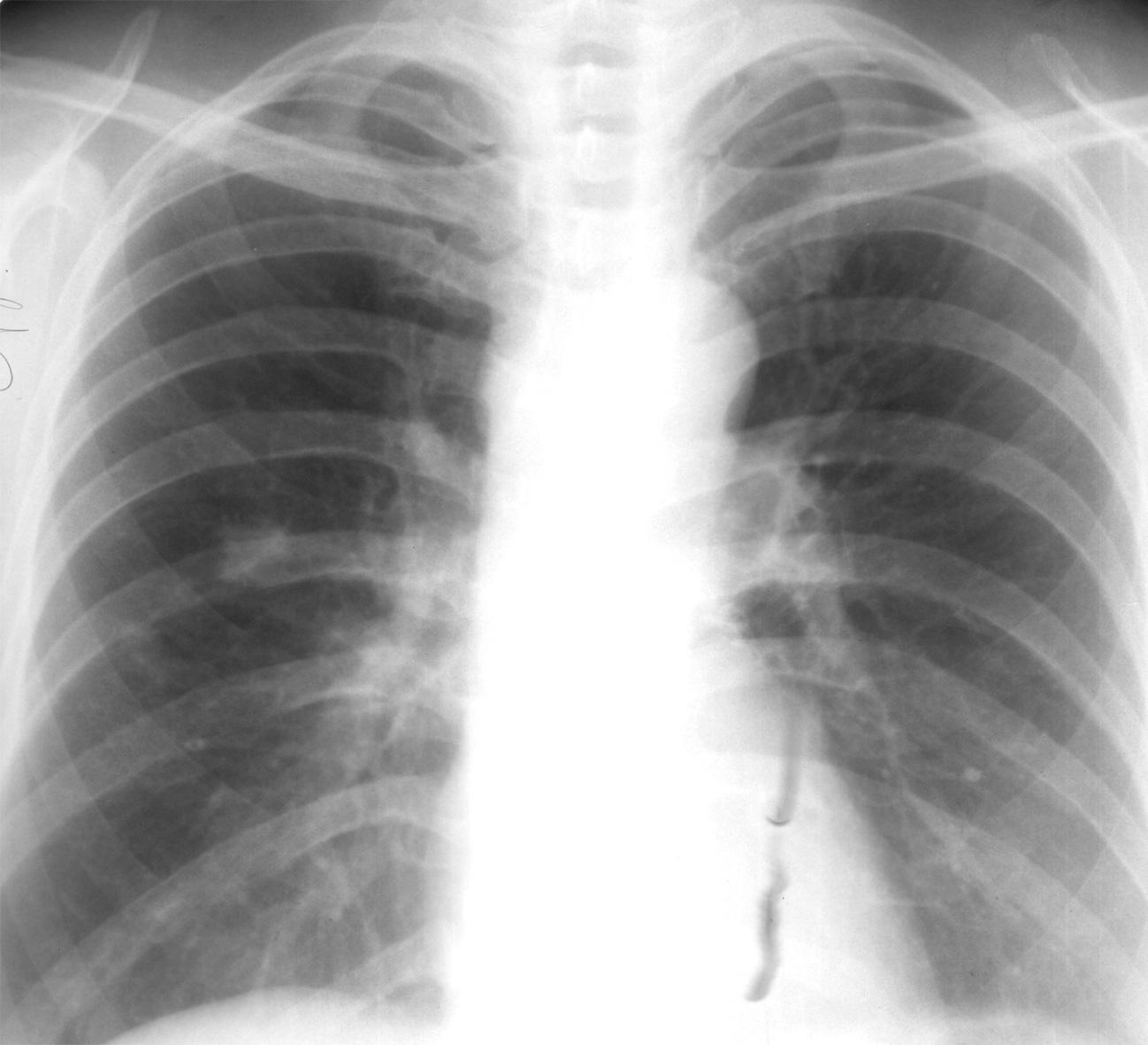
Диагностика
Для точного определения аортальной недостаточности врачу необходимо проанализировать результаты следующих исследований:
- рентгенография грудной клетки;
- электрокардиограмма;
- фонокардиография;
- эхокардиография;
- допплерография.
Для диагностики аортального стеноза следует провести:
- электрокардиограмму;
- рентгенографию;
- трансторакальную эхокардиографию;
- черезпищеводную эхокардиографию;
- допплерографию;
- катетеризацию сердечных камер.
Лечение
В большинстве клинических случаев у пациентов с аортальной недостаточностью заболевание развивается постепенно. При правильном и своевременном выборе терапии для таких больных возможно замедление прогрессирования болезни.
Если у пациента выявлен стеноз, подход к лечению будет зависеть от степени сужения сосудов. При незначительном стенозе назначаются медикаменты, которые способствуют улучшению кровообращения в миокарде, устраняют дефицит кислорода в тканях, а также нормализуют сердечный ритм и уровень артериального давления.
Консервативное лечение
В рамках симптоматической терапии могут быть рекомендованы следующие категории медикаментов:
- блокаторы кальциевых каналов (например, Верапамил);
- диуретики (такие как Фуросемид и Торасемид);
- бета-адреноблокаторы (например, Пропранолол);
- антиангинальные препараты (например, Титронг и Сустак);
- вазодилататоры (например, Гидралазин);
- антибиотики (например, Бциллин).
Хирургическое лечение
Хирургическое вмешательство рекомендуется в тех случаях, когда аортальная недостаточность приводит к тому, что левый желудочек (ЛЖ) не может справляться с объемом крови, поступающим в него. При врожденных аномалиях аортального клапана операцию обычно проводят не ранее, чем пациент достигнет 30 лет. Однако, если симптомы ухудшаются резко и значительно, вмешательство может быть выполнено раньше. В случае приобретенных пороков возраст для операции определяется степенью гемодинамических нарушений и состоянием пациента. Наиболее часто такую стратегию применяют для пациентов в возрасте 55-65 лет.
Показания для хирургического вмешательства:
- нарушенная функция ЛЖ;
- увеличение размеров ЛЖ более 6 сантиметров;
- наличие выраженных негативных симптомов;
- регургитация крови в диастолу, превышающая 25-30% от общего объема;
- бессимптомное течение, но с объемом регургитации 50%.
Операция не проводится в следующих случаях:
- если пациент старше 69-70 лет;
- объем регургитации превышает 65%;
- наличие серьезных соматических заболеваний.
Существует несколько видов оперативного вмешательства, включая баллонную контрпульсацию внутриаортальную и имплантацию искусственного клапана. Показаниями для хирургического вмешательства при стенозе являются снижение трудоспособности и качества жизни пациента, а также стеноз средней и высокой степени тяжести (диаметр отверстия менее 1,5 см²).
Типы операций:
- баллонная аортальная вальвулопластика;
- протезирование аортального клапана.
Народные методы лечения
В качестве дополнения к основной терапии можно рассмотреть использование лекарственных трав. Для укрепления и восстановления нормальной функции сердечно-сосудистой системы рекомендуется применять растения, содержащие биофлавоноиды. К таким растениям относятся:
- кора сосны;
- орехи;
- виноград;
- красное вино;
- луговой клевер;
- плоды шиповника;
- гречка;
- боярышник;
- таволга;
- морская капуста.
Важно!
При атеросклерозе полезно сочетать цветочный мед со свежевыжатым луковым соком, а также включать в рацион морскую капусту, чеснок, плоды крыжовника, смородину, чернику, землянику и черноплодную рябину.
Средства для укрепления сосудов: рецепты
Для укрепления стенок сосудов и нормализации их тонуса можно применять следующие смеси и отвары:
-
Настойка из чеснока. Необходимо взять 3 головки чеснока, очистить их и залить 500 мл водки. Настоять в темном и сухом месте в течение трех недель, затем процедить. Рекомендуется принимать по 20 капель трижды в день перед едой, предварительно разводя водой. Курс лечения составляет два месяца.
-
Приготовление смеси из сельдерея. Измельчите 4 кг сельдерея, несколько головок чеснока, 7 лимонов и 300 г хрена. Все ингредиенты тщательно перемешайте и оставьте в теплом месте на 24 часа. Затем поместите в прохладное и темное место на три дня. Полученный сок следует принимать натощак по одной чайной ложке три раза в день. Это средство не рекомендуется людям с гастритом или язвенной болезнью.
-
Настойка из золотого уса. Это растение содержит кверцетин, который является антиоксидантом. Для приготовления настойки возьмите 30 частей растения и залейте 1,5 литра спирта. Настоять в течение двух недель. Перед употреблением одну ложку настойки смешайте с ложкой растительного масла и принимайте натощак за два часа до еды. Курс лечения составляет 10 дней, после чего следует сделать перерыв на пять дней.
Прогноз и меры профилактики
Прогноз заболевания зависит от стадии патологии, времени начала лечения и первопричины недуга. При наличии выраженных симптомов, но без декомпенсации, средняя продолжительность жизни составляет не более десяти лет. В случае декомпенсации процесса летальный исход может наступить в течение трех лет.
Чтобы предотвратить развитие ВПС, следует:
- проводить профилактику заболеваний, способствующих недостаточности или стенозу аортального клапана;
- заниматься закаливанием;
- своевременно лечить обострения хронических заболеваний;
- проходить наблюдение в женской консультации во время беременности;
- беременным стоит отказаться от вредных привычек, правильно питаться и проводить достаточно времени на свежем воздухе;
- избегать курения и употребления алкоголя;
- минимизировать психоэмоциональное напряжение;
- отдавать предпочтение здоровому и сбалансированному питанию.
Без должного лечения могут возникнуть серьезные осложнения, такие как острый инфаркт миокарда, отек легких, тромбоэмболия и аритмии.
Аортальный порок — это серьезное заболевание, которое без регулярного контроля у кардиолога и своевременного лечения может привести к опасным для жизни осложнениям. Клинические проявления болезни разнообразны, но не обладают специфичностью. Важно, чтобы пациент при любых отклонениях в состоянии здоровья незамедлительно обращался за медицинской помощью.
Симптомы заболеваний аортального клапана
Заболевания аортального клапана могут проявляться различными симптомами, которые зависят от типа и степени тяжести патологии. Наиболее распространенные заболевания аортального клапана включают аортальный стеноз, аортальную недостаточность и инфекционный эндокардит. Каждый из этих состояний может вызывать уникальные клинические проявления.
При аортальном стенозе, который характеризуется сужением аортального клапана, пациенты часто испытывают одышку, особенно при физической нагрузке. Это связано с тем, что сердце вынуждено работать интенсивнее, чтобы прокачать кровь через узкий клапан. Другими частыми симптомами являются боли в груди, которые могут возникать из-за недостатка кислорода в миокарде, а также обмороки или предобморочные состояния, вызванные снижением кровоснабжения головного мозга.
Аортальная недостаточность, при которой клапан не закрывается полностью, приводит к обратному току крови из аорты в левый желудочек. Симптомы этого состояния могут включать одышку, усталость и отеки, особенно в ногах и лодыжках. В более тяжелых случаях пациенты могут отмечать резкое ухудшение состояния, включая сердечную астму и даже сердечную недостаточность.
Инфекционный эндокардит, воспаление внутренней оболочки сердца, также может затрагивать аортальный клапан. Симптомы этого заболевания могут быть очень разнообразными и включают лихорадку, потливость, усталость, а также появление высыпаний на коже. Важно отметить, что инфекционный эндокардит может развиваться быстро и требует немедленного медицинского вмешательства.
Кроме того, у пациентов с заболеваниями аортального клапана могут наблюдаться и другие общие симптомы, такие как учащенное сердцебиение, шум в сердце, а также изменения в цвете кожи, например, бледность или синюшность. Эти симптомы могут указывать на ухудшение состояния и требуют внимательного наблюдения и диагностики.
Важно помнить, что многие из этих симптомов могут быть связаны и с другими сердечно-сосудистыми заболеваниями, поэтому при их появлении необходимо обратиться к врачу для проведения полноценного обследования. Ранняя диагностика и своевременное лечение заболеваний аортального клапана могут значительно улучшить качество жизни пациентов и снизить риск серьезных осложнений.
Осложнения при заболеваниях аортального клапана
Заболевания аортального клапана могут привести к различным осложнениям, которые значительно ухудшают качество жизни пациента и могут угрожать его жизни. Одним из наиболее серьезных осложнений является сердечная недостаточность. При стенозе аортального клапана, когда клапан не открывается должным образом, сердце вынуждено работать с повышенной нагрузкой, что со временем приводит к его ослаблению и снижению способности перекачивать кровь. В результате этого может развиться застойная сердечная недостаточность, проявляющаяся одышкой, отеками и утомляемостью.
Другим важным осложнением является аритмия. Изменения в структуре сердца, вызванные заболеваниями аортального клапана, могут приводить к нарушению электрической активности сердца. Это может проявляться в виде различных типов аритмий, таких как фибрилляция предсердий, что увеличивает риск тромбообразования и инсульта.
Инфекционный эндокардит также является серьезным осложнением, которое может возникнуть у пациентов с заболеваниями аортального клапана. Это инфекционное заболевание затрагивает внутреннюю оболочку сердца и клапаны, что может привести к их повреждению и ухудшению функции. Инфекционный эндокардит часто требует длительного лечения антибиотиками, а в некоторых случаях может потребоваться хирургическое вмешательство для замены поврежденного клапана.
Кроме того, у пациентов с аортальным стенозом или недостаточностью может развиться легочная гипертензия. Это состояние возникает из-за повышенного давления в легочных артериях, что может привести к дополнительной нагрузке на правую половину сердца и, в конечном итоге, к правожелудочковой недостаточности.
Не менее важным осложнением является риск внезапной сердечной смерти, особенно у пациентов с тяжелыми формами заболеваний аортального клапана. Это может произойти из-за критических нарушений ритма сердца или острого коронарного синдрома, вызванного недостаточным кровоснабжением миокарда.
Таким образом, заболевания аортального клапана могут приводить к множеству серьезных осложнений, которые требуют внимательного мониторинга и своевременного лечения. Важно, чтобы пациенты с такими заболеваниями находились под наблюдением кардиолога и следовали рекомендациям по лечению и профилактике осложнений.
Рекомендации по образу жизни для пациентов с заболеваниями аортального клапана
Заболевания аортального клапана могут значительно повлиять на качество жизни пациента, поэтому важно учитывать не только медицинские аспекты лечения, но и образ жизни. Правильные привычки и изменения в повседневной деятельности могут помочь улучшить состояние здоровья и снизить риск осложнений.
1. Диета: Правильное питание играет ключевую роль в поддержании здоровья сердечно-сосудистой системы. Рекомендуется следовать диете, богатой фруктами, овощами, цельнозерновыми продуктами и нежирными источниками белка. Ограничение потребления насыщенных жиров, трансжиров и соли поможет контролировать уровень холестерина и артериальное давление. Важно также следить за потреблением жидкости, особенно если у пациента есть отеки или другие сердечно-сосудистые проблемы.
2. Физическая активность: Регулярные физические нагрузки способствуют укреплению сердечной мышцы и улучшению общего состояния здоровья. Однако перед началом любой программы упражнений необходимо проконсультироваться с врачом. Обычно рекомендуются аэробные упражнения, такие как ходьба, плавание или велоспорт, которые можно выполнять в умеренном темпе. Важно избегать чрезмерных нагрузок и прислушиваться к своему организму.
3. Контроль веса: Избыточный вес может усугубить состояние сердца и увеличить риск осложнений. Поддержание здорового веса через сбалансированное питание и физическую активность поможет снизить нагрузку на сердце и улучшить общее самочувствие. Регулярный мониторинг веса и консультации с диетологом могут быть полезными для достижения этой цели.
4. Отказ от вредных привычек: Курение и чрезмерное употребление алкоголя негативно сказываются на здоровье сердца. Отказ от курения и ограничение потребления алкоголя могут значительно улучшить состояние сердечно-сосудистой системы и снизить риск развития осложнений. Поддержка со стороны близких и профессионалов может помочь в этом процессе.
5. Управление стрессом: Хронический стресс может оказывать негативное влияние на здоровье сердца. Практики, такие как медитация, йога, дыхательные упражнения и занятия хобби, могут помочь снизить уровень стресса и улучшить общее самочувствие. Важно находить время для отдыха и восстановления, чтобы поддерживать психоэмоциональное здоровье.
6. Регулярные медицинские осмотры: Пациенты с заболеваниями аортального клапана должны регулярно посещать врача для контроля состояния здоровья. Это включает в себя мониторинг сердечного ритма, артериального давления и уровня холестерина. Своевременное выявление изменений в состоянии здоровья позволит предпринять необходимые меры и предотвратить развитие осложнений.
Следуя этим рекомендациям, пациенты с заболеваниями аортального клапана могут значительно улучшить качество своей жизни и снизить риск серьезных осложнений. Важно помнить, что каждый случай индивидуален, и любые изменения в образе жизни должны обсуждаться с лечащим врачом.