Синдром Морганьи-Адамса-Стокса — это состояние, связанное с нарушением сердечного ритма, которое может привести к снижению сердечного выброса и ишемии головного мозга. В статье рассмотрим причины, симптомы, методы неотложной помощи и клинические рекомендации по лечению. Понимание синдрома Морганьи-Адамса-Стокса важно для своевременной диагностики и помощи пациентам, что снижает риск осложнений и улучшает качество жизни.
Общая информация
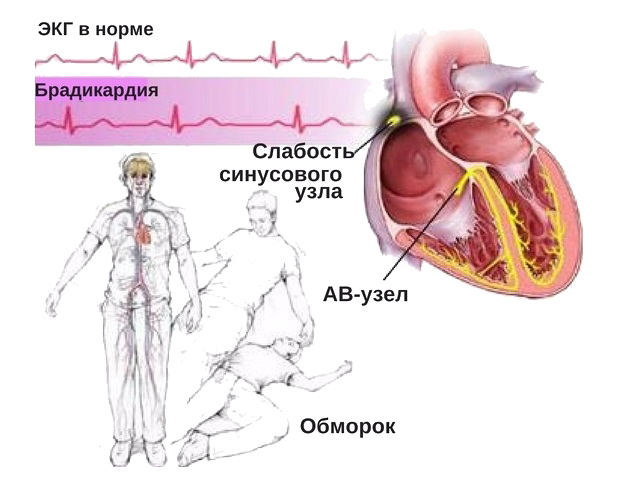
Синдром МАС был впервые описан в 1761 году итальянским врачом Д. Морганьи. В 1791 году к его исследованию подключились ирландские кардиологи В. Стокс и Р. Адамс. Эти три ученых детально изучили механизм, причины и проявления данного синдрома, в результате чего он получил название в их честь. Это состояние характеризуется резким снижением сократительной способности сердца, что приводит к значительным нарушениям гемодинамики. Вследствие этого органы и системы организма испытывают недостаток кровоснабжения, что может вызвать потерю сознания.
Данная патология чаще всего наблюдается у людей с нарушениями внутрисердечной проводимости и сбоями сердечного ритма, возникающими на фоне ослабления или прекращения работы синусно-предсердного узла. Наиболее подвержены этому синдрому мужчины в возрасте от 45 до 60 лет. Также чаще всего синдром встречается у жителей крупных городов, ведущих малоподвижный образ жизни. В странах с низким уровнем развития данное состояние встречается значительно реже.
Важно!
Потеря сознания при синдроме МАС происходит при отсутствии сокращений желудочков в течение 10-20 секунд.
Синдром Морганьи-Адамса-Стокса, характеризующийся внезапными потерями сознания, связан с нарушениями сердечного ритма, чаще всего с брадикардией или блокадой сердца. Врачи отмечают, что основными причинами данного состояния могут быть ишемическая болезнь сердца, миокардит, а также различные формы кардиомиопатий. Важно учитывать, что у пациентов с уже существующими сердечно-сосудистыми заболеваниями риск развития синдрома значительно возрастает.
Методы лечения синдрома включают как медикаментозную терапию, так и хирургические вмешательства. Врачами рекомендовано использование антиаритмических препаратов для стабилизации сердечного ритма. В случаях, когда медикаментозное лечение оказывается неэффективным, может быть показано имплантирование кардиостимулятора. Важно, чтобы пациенты проходили регулярные обследования и находились под наблюдением кардиолога, что позволяет своевременно выявлять и корректировать возможные осложнения.
Патогенез
Развитие синдрома связано с резким уменьшением сердечного выброса. Это снижение объема крови, которую сердце отправляет в кровеносную систему, приводит к уменьшению поступления кислорода в органы и ткани. На нехватку кислорода в первую очередь реагируют клетки головного мозга, так как они используют большую часть кислорода, поступающего в организм, и не имеют запасов. Это нарушает работу центральной нервной системы. В ответ на резкое снижение кровоснабжения головной мозг может проявлять судороги, угнетение дыхательного центра и потерю сознания.
Чем более выражены судороги и другие проявления, тем ниже уровень кислорода в головном мозге. Длительные судороги, возникающие при фибрилляции желудочков, могут привести к дегенеративным изменениям в нейронах из-за нарушений метаболизма и полиорганной недостаточности. Если кровоток сохраняется на минимальном уровне (например, при аритмии или блокадах), синдром проявляется менее выраженными симптомами и осложнениями.
| Причина синдрома Морганьи-Адамса-Стокса | Механизм развития | Методы лечения |
|---|---|---|
| Нарушения проводимости сердца (брадиаритмии) | ||
| Синдром слабости синусового узла (СССУ) | Недостаточная генерация электрических импульсов синусовым узлом, что приводит к замедлению сердечного ритма. | Имплантация постоянного кардиостимулятора. |
| Атриовентрикулярная (АВ) блокада II-III степени | Нарушение проведения электрического импульса от предсердий к желудочкам, что приводит к замедлению или полному разобщению их сокращений. | Имплантация постоянного кардиостимулятора. |
| Блокада ножек пучка Гиса (двух- или трехпучковая) | Нарушение проведения импульса по проводящей системе желудочков, что может приводить к асистолии или желудочковым аритмиям. | Имплантация постоянного кардиостимулятора. |
| Тахиаритмии (редко, но могут вызывать) | ||
| Пароксизмальная желудочковая тахикардия (ПЖТ) | Быстрые, нерегулярные сокращения желудочков, которые могут приводить к снижению сердечного выброса и обморокам. | Антиаритмические препараты, катетерная абляция, имплантация кардиовертера-дефибриллятора (ИКД). |
| Фибрилляция желудочков (ФЖ) | Хаотичные, неэффективные сокращения желудочков, приводящие к остановке кровообращения. | Дефибрилляция, сердечно-легочная реанимация, имплантация ИКД. |
| Другие причины (редкие) | ||
| Гиперчувствительность каротидного синуса | Чрезмерная реакция на стимуляцию каротидного синуса (например, при повороте головы, тугом воротнике), приводящая к выраженной брадикардии или асистолии. | Избегание провоцирующих факторов, при выраженных симптомах – имплантация кардиостимулятора. |
| Лекарственные препараты | Некоторые препараты (например, бета-блокаторы, блокаторы кальциевых каналов, антиаритмики) могут вызывать брадикардию или нарушения проводимости. | Отмена или коррекция дозы препарата, при необходимости – имплантация кардиостимулятора. |
| Электролитные нарушения (тяжелая гиперкалиемия) | Высокий уровень калия в крови может нарушать электрическую активность сердца. | Коррекция электролитных нарушений. |
| Ишемическая болезнь сердца (острый инфаркт миокарда) | Повреждение проводящей системы сердца в результате ишемии. | Реваскуляризация миокарда, при необходимости – временная или постоянная кардиостимуляция. |
| Миокардиты, кардиомиопатии | Воспалительные или структурные изменения миокарда, затрагивающие проводящую систему. | Лечение основного заболевания, при необходимости – имплантация кардиостимулятора. |
Причины
К патологии могут привести различные нарушения, возникающие под воздействием патогенетических факторов:
- превышение дозы антиаритмических средств;
- интоксикация хлорорганическими соединениями;
- дистрофические изменения в клетках сердечной мышцы;
- ишемические процессы в миокарде;
- сбои в работе водителей ритма (узлов автоматизма).
Синдром может быть вызван врожденными органическими аномалиями, затрагивающими проводящую систему сердца. Приступ Морганьи-Адамса-Стокса может развиться в следующих случаях:
- Нарушение сердечного ритма. МАС возникает при резком снижении или увеличении частоты сердечных сокращений. Потеря сознания, как правило, происходит при частоте сокращений выше 200 или ниже 30 в минуту. При пульсе около 40 ударов потеря сознания может произойти при значительном поражении церебральных сосудов. МАС может развиться при фибрилляции предсердий, особенно если она наблюдается впервые. Хроническая аритмия реже приводит к потере сознания, чаще проявляются общие симптомы синдрома.
- Блокада проводимости. Это наиболее распространенная причина возникновения приступа. Она происходит при переходе от неполной AB-блокады (замедление или полное отсутствие электрического импульса между желудочками и предсердиями) к полной. В результате полной блокады сокращения в предсердиях происходят только за счет импульса, исходящего из СА-узла, который активируется эктопическим участком сердца (в норме это не должно происходить).
- Потеря сократительной способности. Это состояние развивается при фибрилляции. Волокна миокарда сокращаются не синхронно, а по отдельности с высокой скоростью. Сердце не в состоянии выбрасывать кровь в кровеносную систему. В результате движение крови останавливается, что может привести к клинической смерти.
Патология может развиться на фоне возрастных изменений водителя ритма.
Важно!
Независимо от причины синдрома, МАС является опасным состоянием, угрожающим жизни.
https://youtube.com/watch?v=vKnS_9vKwT8
Факторы риска
В группу риска входят лица, страдающие от следующих заболеваний и состояний:
- хроническое нервное напряжение (длительный стресс);
- ишемическая болезнь сердца;
- кардиосклероз миокарда;
- гемохроматоз;
- пороки сердца (как врожденные, так и приобретенные);
- амилоидоз;
- системная склеродермия;
- гемосидероз;
- кардиомиопатии;
- инфаркт миокарда;
- системная красная волчанка;
- ревматоидный артрит;
- нарушения в работе предсердно-желудочкового узла;
- выраженная мышечная слабость.
Также в группу риска попадают люди с синдромом Кернса-Сейра (генетическая митохондриальная патология), болезнью Шагаса (инфекция, вызванная паразитами – трипаносомами), болезнью Лева (склеротические изменения сердечной ткани неясного происхождения). Кроме того, к риску относятся пациенты с болезнью Ленегра (склерозирование ткани проводящей системы сердца неизвестной этиологии) и болезнью Либмана-Сакса (воспалительный процесс в эндокарде неинфекционного характера).
https://youtube.com/watch?v=tx0J1of7_7Q
Симптомы
Приступы МАС могут проявляться как 1-2 раза в год, так и несколько раз в день. В некоторых ситуациях перед началом приступа появляются предвестники, которые могут возникать за несколько минут или даже дней до его наступления:
- головная боль;
- головокружение;
- слабость;
- тошнота;
- шум в ушах;
- беспокойство без видимой причины;
- ощущение нарушения сердечного ритма;
- бледность кожи;
- синюшность носогубного треугольника;
- проблемы с координацией движений;
- потемнение в глазах;
- повышенная потливость;
- похолодание рук и ног.
Эти предвестники связаны с понижением уровня кислорода в мозге. Чаще всего атака начинается внезапно, без каких-либо предшествующих симптомов. Процесс развития приступа можно разделить на три этапа, каждый из которых длится менее одной минуты. Отсчет времени начинается с момента возникновения блокады или аритмии. Первый этап длится около 5 секунд и проявляется несколькими предвестниками, среди которых чаще всего встречаются головокружение, головная боль, обильное потоотделение и потеря ориентации в пространстве и времени. В этот момент возникает предобморочное состояние.
Второй этап продолжается примерно 15 секунд и характеризуется главным симптомом МАС – потерей сознания. В этот период наблюдается снижение артериального давления, тонуса мышц, а также возникают нерегулярные, мелкие и кратковременные судороги с быстрой сменой сокращения и расслабления мышц. Если приступ происходит на фоне фибрилляции желудочков, может возникнуть симптом Геринга – «жужжание» в области груди. Через 25-35 секунд начинается третий этап, который сопровождается следующими симптомами:
- усиление судорог;
- непроизвольное мочеиспускание и дефекация;
- нитевидный пульс;
- набухание вен на шее;
- бледность кожи и синюшность конечностей;
- резкое снижение артериального давления;
- поверхностное дыхание.
Если сердечный ритм не восстанавливается в течение одной минуты, это приводит к клинической смерти. В этом состоянии исчезает пульс, зрачки расширяются, не слышно биения сердца, отсутствует артериальное давление. Возможно появление патологического дыхания Чейна-Стокса, которое характеризуется редкими, клокочущими и асинхронными движениями грудной клетки.
Редко наблюдается абортивное течение приступа, когда симптомы исчезают в течение нескольких минут. Этот вариант возможен, если головной мозг не подвергся необратимым изменениям из-за резкого дефицита кислорода. При абортивном течении могут возникать головокружение, резкая слабость, головная боль, периодические нарушения зрения и потеря ориентации в пространстве и времени. Эти симптомы исчезают через несколько секунд без необходимости в медицинской помощи.
Диагностика
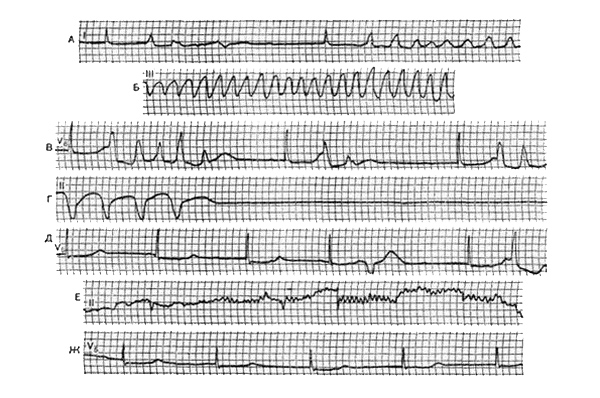
Абортивное течение приступа представляет собой сложную задачу для диагностики, поскольку его симптомы могут напоминать проявления различных заболеваний. Первичную оценку состояния пациента осуществляют сотрудники службы скорой помощи. Уточняющий диагноз устанавливается в стационаре, с учетом данных, полученных с помощью ЭКГ и холтеровского мониторирования. При осмотре выявляются характерные признаки приступа: быстрое развитие симптомов, потеря сознания, наличие сердечно-сосудистых заболеваний в анамнезе. Артериальное давление может быть пониженным или вовсе не определяться, пульс еле ощутим или отсутствует, наблюдается выраженная бледность и нерегулярный сердечный ритм.
Основным методом инструментальной диагностики является электрокардиограмма (ЭКГ), которая помогает выявить причину приступа. В дополнение к этому может быть назначена электроэнцефалография для оценки нарушений, связанных с дефицитом кислорода и крови. Лабораторные исследования проводятся для определения уровня гемоглобина, эритроцитов, лейкоцитов, электролитов, миоглобина и кардиоспецифических маркеров. При установлении диагноза важно провести дифференциальную диагностику с заболеваниями, которые могут проявляться потерей сознания и судорогами:
- истерия;
- тромбоэмболия легочной артерии;
- стеноз устья аорты;
- инсульт;
- эпилепсия;
- патологии внутреннего уха;
- ортостатический коллапс;
- резкое снижение уровня сахара в крови;
- легочная гипертензия;
- транзиторная ишемическая атака.
Также необходимо проводить дифференциальную диагностику с неврологическими заболеваниями, которые могут быть связаны с потерей сознания или предобморочным состоянием.
Важно!
Дифференциальная диагностика осуществляется только после стабилизации состояния пациента.

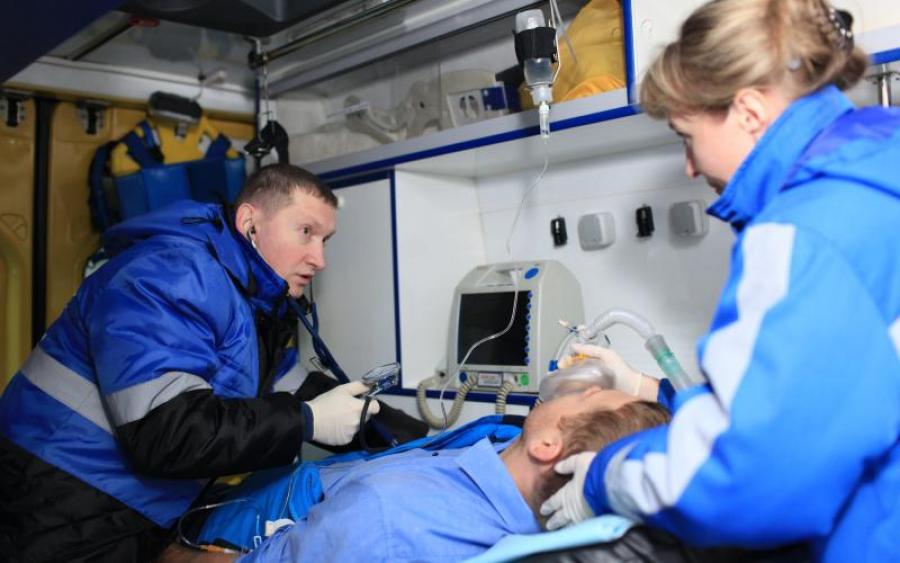
Неотложная помощь
При возникновении приступа необходимо незамедлительно вызвать скорую помощь. Первая помощь при приступе МАС аналогична действиям при остановке сердца. Пока ожидается прибытие медиков, следует открыть окна, если пострадавший находится в помещении, снять с него украшения на шее и расстегнуть воротник. Для восстановления сердечной деятельности требуется выполнить прекардиальный удар. Это действие должно быть четким и быстрым. Удар следует наносить ребром сжатой в кулак ладони в область, расположенную примерно на 2 см выше мечевидного отростка. Если удар был осуществлён в течение первой минуты после остановки сердца, обычно удаётся восстановить его работу.
Если пульса нет, необходимо перейти к непрямому массажу сердца в сочетании с искусственным дыханием. Нажатия на грудную клетку выполняются в той же области, куда был нанесён прекардиальный удар. Оказывающий помощь должен сделать глубокий вдох, закрыть пальцами нос пострадавшего и выдохнуть в его рот воздух. Затем следует сделать 15 нажатий на грудную клетку. Если помощь оказывают двое, один выполняет 2 выдоха в рот пострадавшему, а другой — 30 нажатий на грудную клетку.
Сотрудники скорой помощи проводят экстренные мероприятия для восстановления сердечного ритма. При остановке сердца осуществляется электростимуляция, а также вводится адреналин внутрисердечно. Атропин вводится подкожно или внутривенно для восстановления передачи импульсов между предсердиями и желудочками.
Важно!
Перед выполнением прекардиального удара необходимо прощупать пульс на сонных артериях. Если пульс прощупывается, удар может привести к остановке сердца. Прекардиальный удар следует наносить только при отсутствии пульса.

Лечение
Пациентов помещают в отделение интенсивной терапии, где их подключают к системам круглосуточного мониторинга. В случае необходимости выполняется электростимуляция, осуществляется искусственная вентиляция легких, а также вводятся адреналин, эфедрин и атропин. Позже назначаются препараты, направленные на коррекцию аритмии, снижение артериального давления, улучшение мозгового кровообращения и защиту сердечной мышцы.
После стабилизации состояния принимается решение о методах хирургического вмешательства. Полная блокада является абсолютным показанием для операции, целью которой является обеспечение постоянной стимуляции сердца с помощью электрокардиостимуляторов. Эти устройства различаются по принципу работы: некоторые поддерживают ритм сердца постоянно, в то время как другие активируются при снижении частоты сердечных сокращений до 60 ударов в минуту.
Электростимуляторы не являются стерильными, поэтому перед использованием их очищают в мыльной воде и стерилизуют в течение 24 часов. Перед установкой приборы промываются стерильными растворами. Аналогично обрабатываются и миокардиальные электроды. Средний срок службы электростимуляторов составляет около 2,5 лет, однако существуют устройства с более длительным сроком эксплуатации. Выбор конкретного стимулятора зависит от степени нарушения проводимости.
При быстром устранении приступа и абортивном течении прогноз оказывается благоприятным. Если ритм сердца и кровоснабжение клеток головного мозга восстанавливаются в течение одной минуты, то отсроченные осложнения не наблюдаются. Однако длительные приступы и фибрилляция желудочков имеют менее оптимистичный прогноз. Без своевременной помощи такие приступы чаще всего приводят к летальному исходу.
https://youtube.com/watch?v=VlzL2ZjkO6o
Прогноз заболевания
Прогноз синдрома Морганьи-Адамса-Стокса зависит от ряда факторов, включая основное заболевание, которое вызывает эпизоды синкопе, а также общее состояние здоровья пациента. Синдром характеризуется внезапными потерями сознания, вызванными нарушениями сердечного ритма, что может привести к серьезным последствиям, если не будет своевременно диагностирован и лечен.
При своевременной диагностике и адекватном лечении, включая медикаментозную терапию и, в некоторых случаях, установку кардиостимулятора, прогноз может быть благоприятным. У пациентов с хорошо контролируемыми сердечными заболеваниями вероятность повторных эпизодов синкопе значительно снижается. Однако, если синдром вызван тяжелыми сердечно-сосудистыми заболеваниями, такими как ишемическая болезнь сердца или кардиомиопатия, прогноз может быть менее оптимистичным.
Важно отметить, что у пациентов с синдромом Морганьи-Адамса-Стокса существует риск развития более серьезных осложнений, таких как инсульт или сердечная недостаточность, особенно если эпизоды синкопе происходят часто. Поэтому регулярное наблюдение у кардиолога и соблюдение всех рекомендаций по лечению являются ключевыми факторами для улучшения прогноза.
Также стоит учитывать, что у некоторых пациентов могут наблюдаться психоэмоциональные последствия, такие как страх перед повторными эпизодами потери сознания, что может негативно сказаться на качестве жизни. Психологическая поддержка и реабилитация могут сыграть важную роль в восстановлении уверенности и улучшении общего состояния пациента.
В заключение, прогноз синдрома Морганьи-Адамса-Стокса варьируется в зависимости от индивидуальных особенностей пациента и основного заболевания. Своевременная диагностика, адекватное лечение и регулярное наблюдение могут значительно улучшить качество жизни и снизить риск серьезных осложнений.
Профилактика
синдрома Морганьи-Адамса-Стокса включает в себя комплекс мероприятий, направленных на снижение риска возникновения приступов и улучшение общего состояния пациентов с предрасположенностью к этому заболеванию. Основные аспекты можно разделить на несколько ключевых направлений.
1. Регулярное медицинское наблюдение: Пациенты, у которых уже диагностирован синдром Морганьи-Адамса-Стокса или имеются факторы риска, должны находиться под постоянным наблюдением кардиолога. Регулярные обследования, включая ЭКГ и эхокардиографию, помогут своевременно выявить изменения в состоянии сердца и предотвратить развитие осложнений.
2. Контроль артериального давления: Высокое артериальное давление является одним из факторов, способствующих развитию синдрома. Поэтому важно регулярно измерять давление и при необходимости корректировать его с помощью медикаментов и изменения образа жизни, включая диету и физическую активность.
3. Здоровый образ жизни: Ведение активного образа жизни, отказ от курения и умеренное потребление алкоголя могут значительно снизить риск сердечно-сосудистых заболеваний. Рекомендуется включать в рацион больше фруктов, овощей и продуктов, богатых омега-3 жирными кислотами, что способствует улучшению работы сердечно-сосудистой системы.
4. Обучение и информирование: Важно, чтобы пациенты и их семьи были осведомлены о симптомах синдрома Морганьи-Адамса-Стокса и знали, как действовать в случае их проявления. Обучение может включать информацию о том, как распознать предвестники приступа и когда следует обращаться за медицинской помощью.
5. тромбообразования: У пациентов с высоким риском тромбообразования может быть рекомендовано применение антикоагулянтной терапии. Это поможет предотвратить образование тромбов, которые могут привести к нарушению кровообращения и, как следствие, к приступам синдрома.
6. Психологическая поддержка: Психологическое состояние пациента также играет важную роль. Стресс и тревога могут усугублять симптомы, поэтому важно обеспечить поддержку и, при необходимости, обратиться к специалистам для работы с эмоциональным состоянием.
Таким образом, синдрома Морганьи-Адамса-Стокса требует комплексного подхода, включающего как медицинские, так и немедицинские меры. Своевременное выявление факторов риска и их коррекция могут значительно улучшить качество жизни пациентов и снизить вероятность возникновения приступов.
Современные исследования и перспективы лечения
Синдром Морганьи-Адамса-Стокса (СМАС) представляет собой сложное заболевание, характеризующееся эпизодами потери сознания, вызванными нарушениями сердечного ритма. В последние годы научные исследования сосредоточились на понимании патофизиологии этого синдрома, а также на разработке новых методов лечения, которые могут значительно улучшить качество жизни пациентов.
Одним из ключевых направлений современных исследований является изучение генетических факторов, способствующих развитию СМАС. Ученые выявили, что у некоторых пациентов наблюдаются мутации в генах, отвечающих за ионные каналы сердца, что может приводить к аритмиям и, как следствие, к эпизодам потери сознания. Эти открытия открывают новые горизонты для разработки генетических тестов, которые могут помочь в ранней диагностике и профилактике синдрома.
Кроме того, активно исследуются различные фармакологические препараты, способные стабилизировать сердечный ритм. В последние годы появились новые антиаритмические средства, которые продемонстрировали свою эффективность в клинических испытаниях. Например, препараты класса III, такие как дронедарон и соталол, показали обнадеживающие результаты в снижении частоты эпизодов потери сознания у пациентов с СМАС.
Важным аспектом лечения синдрома является использование имплантируемых кардиовертеров-дефибрилляторов (ИКД). Эти устройства способны обнаруживать опасные аритмии и автоматически восстанавливать нормальный ритм сердца. Исследования показывают, что пациенты с СМАС, получающие ИКД, имеют значительно меньший риск повторных эпизодов потери сознания и связанных с ними осложнений.
Помимо медикаментозного лечения и использования ИКД, важным направлением является реабилитация пациентов. Программы физической активности и обучения пациентов могут помочь в улучшении их общего состояния и снижении страха перед возможными эпизодами. Психологическая поддержка также играет важную роль, поскольку многие пациенты испытывают тревогу и депрессию из-за своего состояния.
В заключение, современные исследования в области синдрома Морганьи-Адамса-Стокса открывают новые возможности для диагностики и лечения этого заболевания. С учетом генетических, фармакологических и реабилитационных подходов, можно ожидать значительного прогресса в управлении этим синдромом, что позволит улучшить качество жизни пациентов и снизить риск серьезных осложнений.