Кровь после дефекации — тревожный симптом, указывающий на различные заболевания, от легких до серьезных. Наличие крови в кале, с болью или без, требует внимательной диагностики. В статье рассмотрим основные причины этого симптома у мужчин и женщин, а также методы диагностики и лечения, что поможет читателям лучше понять свое состояние и принять меры для сохранения здоровья.
Причины
Появление крови после дефекации может свидетельствовать о различных заболеваниях, затрагивающих толстый и тонкий кишечник, а также сфинктер прямой кишки.
Врачи отмечают, что появление крови после дефекации может быть связано с различными причинами. Наиболее распространенными из них являются геморрой, трещины анального канала и воспалительные заболевания кишечника. Геморрой, как правило, сопровождается зудом и дискомфортом, в то время как анальные трещины могут вызывать резкую боль. Важно также учитывать возможность более серьезных заболеваний, таких как полипы или рак кишечника, особенно у людей старше 50 лет.
Для диагностики и лечения необходимо обратиться к специалисту. Врач может назначить колоноскопию для более точного определения причины. Лечение зависит от диагноза и может включать изменение диеты, применение медикаментов или, в некоторых случаях, хирургическое вмешательство. Врачи подчеркивают важность своевременного обращения за медицинской помощью, так как ранняя диагностика значительно повышает шансы на успешное лечение.

Анальная трещина
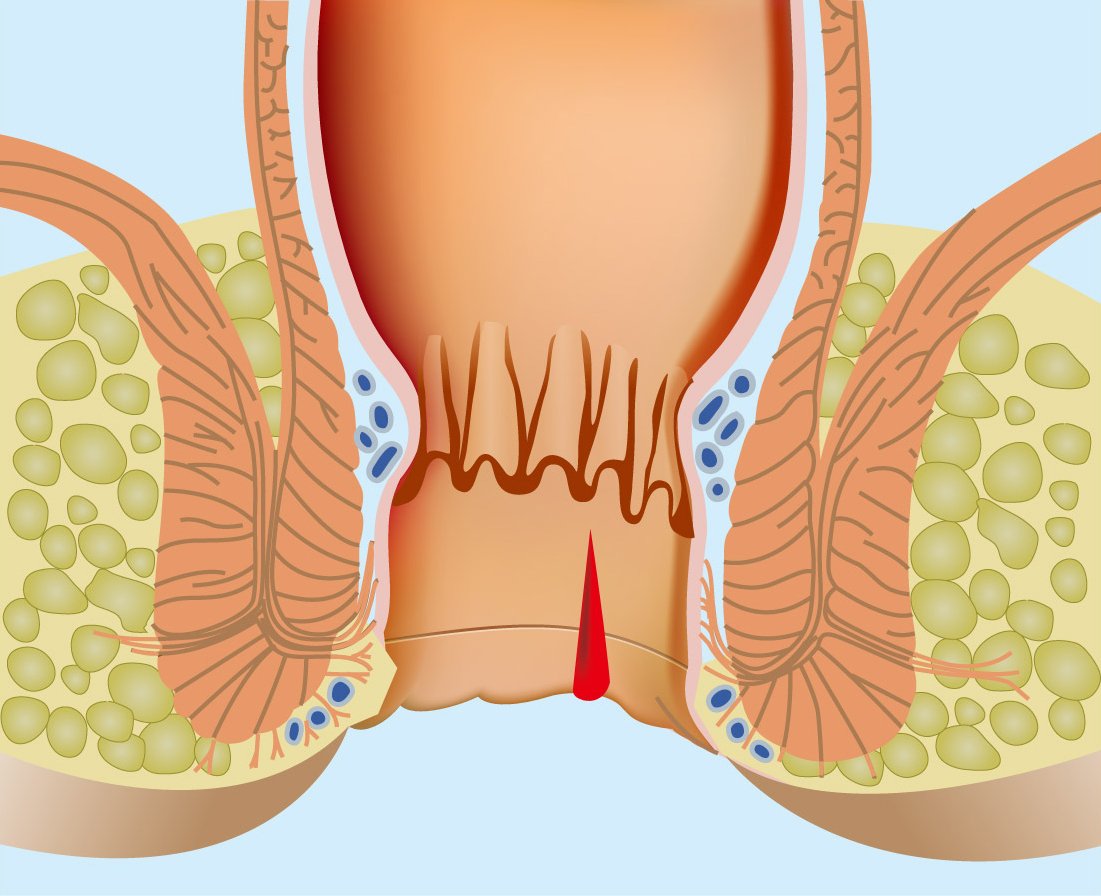
Является щелевидным дефектом, представляющим собой линию на слизистой оболочке анального канала. Это заболевание сопровождается зудом, жгучей и порой невыносимой болью в области ануса. Симптоматика может усиливаться до или после акта дефекации. Из-за сильной боли некоторые люди начинают испытывать страх перед походом в туалет (ректофобия), отказываются от еды, становятся нервными и раздражительными. После дефекации на туалетной бумаге можно заметить алую кровь, которая выделяется из трещин на слизистой.
Постоянная травматизация дефектов бельем и туалетной бумагой приводит к образованию долго незаживающих язв, которые могут воспаляться и нагнаиваться при присоединении инфекции. Наиболее распространенные причины возникновения трещин:
- Хронические нарушения стула (чаще всего запоры).
- Сидячий образ жизни и малоподвижная работа.
- Интенсивные физические нагрузки.
- Геморрой.
- Воспалительные заболевания толстого кишечника.
- Травмы слизистой анального канала.
У 70% пациентов анальные трещины наблюдаются в сочетании с расширением геморроидальных вен, поскольку на фоне хронического геморроя снижается эластичность тканей, что увеличивает вероятность появления дефектов.
| Причина появления крови после дефекации | Характер крови и сопутствующие симптомы | Методы лечения |
|---|---|---|
| Геморрой | Ярко-красная кровь, обычно на туалетной бумаге или каплями в унитазе, без смешивания с калом. Часто сопровождается зудом, жжением, болью, ощущением инородного тела в заднем проходе. | Консервативное лечение (диета, слабительные, свечи, мази), склеротерапия, лигирование латексными кольцами, инфракрасная коагуляция, геморроидэктомия. |
| Анальная трещина | Ярко-красная кровь, обычно в виде полосок на кале или на туалетной бумаге. Сильная боль во время и после дефекации, спазм сфинктера. | Консервативное лечение (диета, слабительные, мази с нитроглицерином или анестетиками), ботулинотерапия, латеральная сфинктеротомия. |
| Дивертикулез/Дивертикулит | Темно-красная или алая кровь, смешанная с калом или в виде сгустков. Может сопровождаться болью в животе (чаще в левой нижней части), лихорадкой, тошнотой, рвотой. | Диета с высоким содержанием клетчатки, антибиотики (при дивертикулите), хирургическое вмешательство (при осложнениях). |
| Полипы толстой кишки | Алая или темно-красная кровь, обычно смешанная с калом или в виде прожилок. Часто бессимптомно, но могут быть изменения в стуле, боли в животе. | Эндоскопическое удаление полипов (полипэктомия). |
| Колит (воспаление толстой кишки) | Кровь в кале (алая, темно-красная, сгустки), часто со слизью и гноем. Диарея, боли в животе, тенезмы (ложные позывы к дефекации), лихорадка. | Противовоспалительные препараты, антибиотики (при инфекционном колите), иммуносупрессоры (при аутоиммунных колитах), диета. |
| Рак толстой кишки | Темно-красная или черная (мелена) кровь, смешанная с калом. Изменения в стуле (чередование запоров и поносов, изменение формы кала), необъяснимая потеря веса, анемия, боли в животе. | Хирургическое удаление опухоли, химиотерапия, лучевая терапия. |
| Ангиодисплазия | Алая или темно-красная кровь, часто обильная, без боли. Может быть хроническая кровопотеря, приводящая к анемии. | Эндоскопическая коагуляция, эмболизация, хирургическое удаление (в редких случаях). |
| Болезнь Крона/Язвенный колит | Кровь в кале (алая, темно-красная, со слизью), диарея, боли в животе, потеря веса, лихорадка, анемия. | Противовоспалительные препараты, иммуносупрессоры, биологическая терапия, хирургическое вмешательство (при осложнениях). |
| Инфекционный колит | Кровь в кале (часто со слизью и гноем), диарея, боли в животе, лихорадка, тошнота, рвота. | Антибиотики, регидратация, диета. |
| Травма прямой кишки | Алая кровь, часто обильная, боль. Может быть вызвана инородными телами, анальным сексом, медицинскими процедурами. | Остановка кровотечения, антибиотики (для профилактики инфекции), хирургическое вмешательство (при необходимости). |
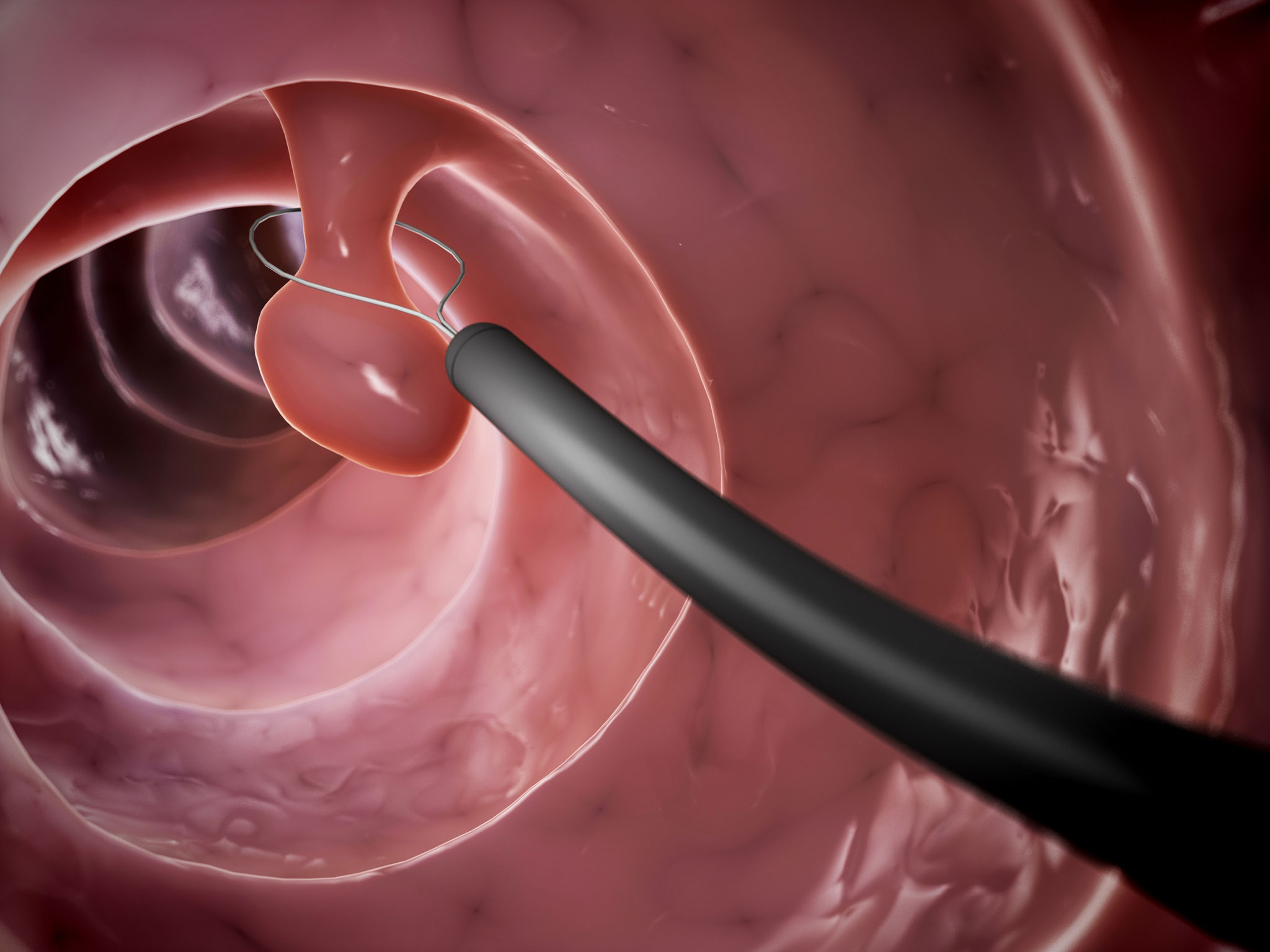
Полипы
Полипы представляют собой доброкачественные образования, которые чаще всего формируются в толстой и прямой кишке. Внешне они напоминают грибы на широком основании. Точные причины их появления не установлены, однако существуют определенные факторы риска, способствующие их развитию:
- малоподвижный образ жизни;
- хронические расстройства пищеварения, такие как дисбактериоз и запоры;
- наследственная предрасположенность;
- наличие дивертикулов и опухолей в кишечнике;
- чрезмерное потребление жирной и углеводной пищи, а также недостаток клетчатки.
Симптоматика полипов зависит от их расположения, количества и размеров. Образования, находящиеся в верхних отделах кишечника, обычно не проявляют себя и выявляются случайно. Крупные полипы могут затруднять прохождение кишечного содержимого, что может привести к непроходимости, завороту или инвагинации. Если сосуд в основании полипа начинает кровоточить, во время дефекации могут появляться прожилки крови.
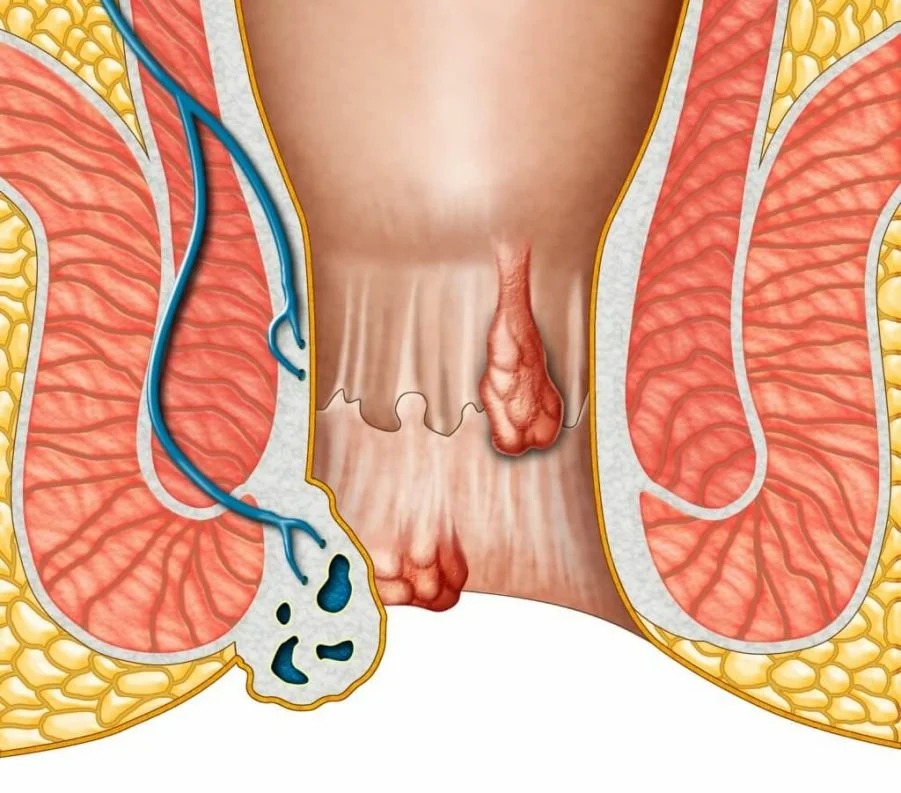
Геморрой
Заболевание, связанное с варикозным расширением вен в области заднего прохода, приводит к образованию геморроидальных узлов. Геморрой является наиболее распространенной проблемой, с которой пациенты обращаются к проктологам. Из-за нарушений в кровообращении и застоя венозной крови происходят дистрофические изменения в мышцах и соединительных тканях. Узлы увеличиваются, становятся болезненными. Геморрой может быть как внутренним, так и наружным, при последнем варианте узлы могут выпадать наружу.
Симптоматика заболевания включает зуд, жжение и боль во время дефекации. Часто наблюдаются кровотечения, вызванные травмированием узлов. Основные факторы, способствующие развитию геморроя:
- нарушение кровотока из-за сгущения крови или наличия препятствий для ее оттока;
- хронические запоры или диарея;
- преобладание в рационе жирной и углеводной пищи;
- малоподвижный образ жизни;
- злоупотребление алкоголем и курением;
- беременность;
- роды.
Что не следует делать при наружном и внутреннем геморрое у мужчин и женщин. Геморрой – это сложное заболевание, которое развивается постепенно и сопровождается неприятными симптомами.
Степень выраженности симптомов зависит от стадии заболевания и степени выпадения расширенных узлов. Кровотечение может возникнуть на любой стадии, чаще всего во время дефекации. Если наружный узел слегка кровоточит, можно заметить несколько капель крови на туалетной бумаге или нижнем белье. При обильном кровотечении кал может быть покрыт кровяными выделениями. В случае кровопотери из внутренних узлов часть крови может оставаться в прямой кишке, и при следующей дефекации стул будет темного цвета с примесью сгустков крови.
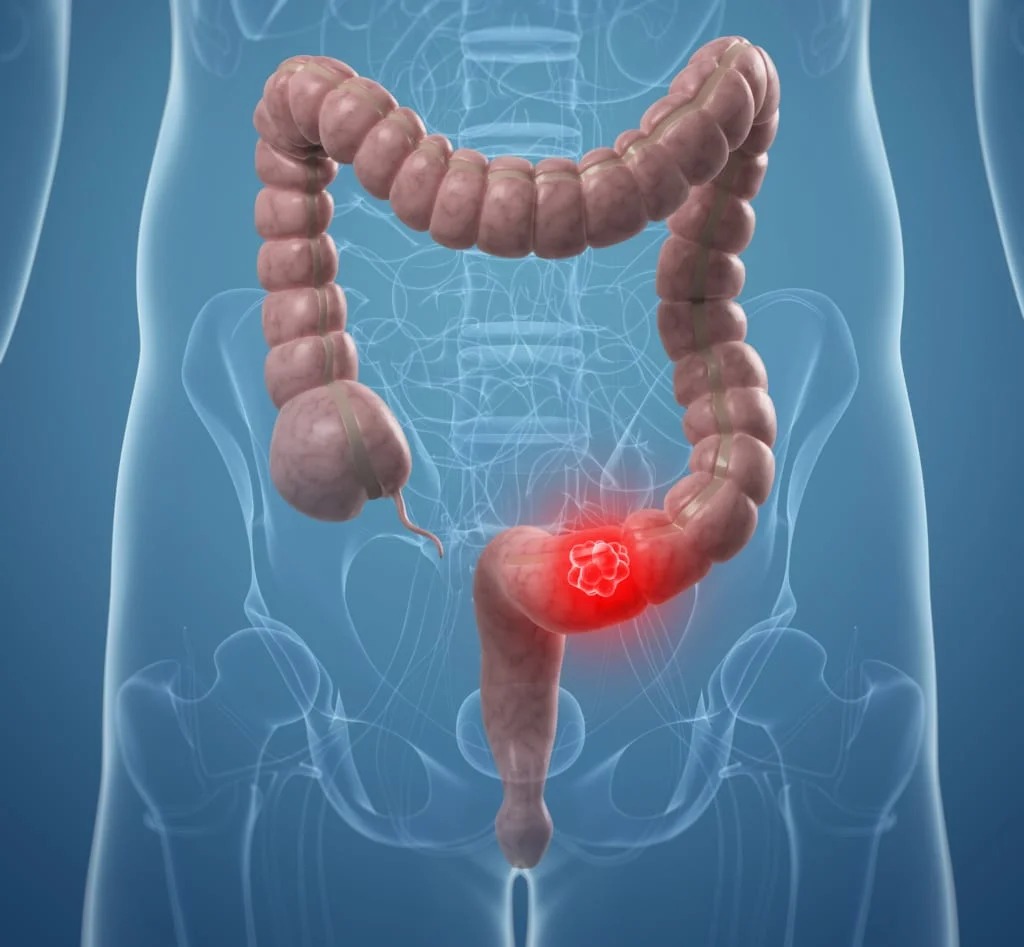
Рак кишечника
Алая кровь, появляющаяся после дефекации без болевых ощущений, чаще всего указывает на наличие онкологических заболеваний. Злокачественные опухоли в толстой и прямой кишке могут долгое время не проявлять себя. Симптоматика может включать частые вздутия, периодические боли в области живота, общую слабость, потерю веса и затруднения с прохождением кала через кишечник. На ранних стадиях рака толстой кишки часто наблюдаются отрыжка, тошнота и чувство тяжести в желудке, так как пища движется по желудочно-кишечному тракту медленнее. При дефекации в кале могут появляться слизь, гной и кровь. Если начинается кровотечение, это может привести к проявлению признаков анемии.
Дивертикулы
Являются выпячиванием на толстой или тонкой кишке. Это заболевание может быть как врожденным, так и приобретенным. Обе формы патологии имеют общую причину – слабость соединительных тканей. В случае врожденной формы чаще наблюдаются множественные образования не только в кишечнике, но и в других органах. Приобретенная форма может развиваться под воздействием таких факторов, как нехватка витаминов, хронические запоры, малоподвижный образ жизни, избыточный вес и нарушения моторики кишечника.
Обычно данная патология не проявляет себя никакими симптомами и обнаруживается случайно во время обследований по другим причинам. Однако, если заболевание прогрессирует, могут возникнуть осложнения, такие как повышение давления внутри кишечника и застой его содержимого. В результате застойных процессов начинается активное размножение условно-патогенной флоры, которая обычно присутствует в кишечнике. Эти изменения могут привести к появлению крови в кале при дефекации как у мужчин, так и у женщин, что связано с повреждением сосудистых стенок образований. Если патология затрагивает верхние отделы, в кале могут быть видны прожилки и сгустки крови. В случае поражения нижних отделов возможно выделение алых кровяных выделений.
Паразитарные заболевания
Большинство паразитов, проникающих в организм, развиваются в кишечнике, откуда они могут распространяться в другие органы. Наиболее распространенными в кишечнике являются аскариды, власоглав, солитер, бычий и свиной цепень, а также острицы. Основным признаком их наличия являются периодические боли в животе, вздутие и расстройства пищеварения. Если гельминты проникают в слизистую оболочку кишечника, поврежденный участок может начать кровоточить.
При значительном количестве гельминтов может развиться хроническая анемия. Если поражаются верхние отделы кишечника, кровь в процессе продвижения окисляется и смешивается с содержимым кишечника, что делает ее практически незаметной при дефекации. В случае повреждения оболочки в нижних отделах, кал может приобретать темный цвет или содержать сгустки крови.

Кишечная инфекция
Симптомы кишечной инфекции варьируются в зависимости от типа возбудителя. Наиболее часто такие инфекции вызываются стафилококками, дифтерийной палочкой и сальмонеллами. Эти микроорганизмы проникают в организм при несоблюдении гигиенических норм, а также через употребление зараженных продуктов и воды. Признаки заболевания также зависят от того, какая часть кишечника поражена. К общим симптомам относятся: повышенное газообразование, неясные боли в животе, тошнота и, в некоторых случаях, рвота. При инфекциях может наблюдаться повышение температуры и диарея. Кровянистые выделения при дефекации могут возникать, если сосуды повреждаются из-за частой диареи.
Важно!
При наличии образований в кишечнике или паразитов цвет крови в кале зависит от степени повреждения слизистой оболочки. Чем выше расположено кровоточащее место, тем темнее будет кал.
В каком случае нужно обратиться к врачу
Даже незначительное выделение крови после посещения туалета, независимо от наличия боли, является серьезным поводом для обращения к врачу, так как самостоятельно определить причину этого явления невозможно. Существуют ситуации, когда требуется немедленно вызвать скорую помощь:
- Кровотечение любой степени тяжести сопровождается повышением температуры и сильной болью в животе.
- На фоне выделения крови наблюдается ухудшение общего состояния: головокружение, резкая слабость, предобморочное состояние.
- Кроме крови после дефекации, возникают носовые кровотечения и гематомы на разных участках тела, не связанные с травмами или ударами.
- В дополнение к крови в кале появляется выраженная тошнота и обильная рвота, особенно опасна рвота с примесями крови.
- Длительное и интенсивное кровотечение или обильное выделение сгустков.
Эти симптомы могут представлять угрозу для жизни, поэтому необходимо срочное медицинское обследование и лечение.

Диагностика
При наличии жалоб на кровь в стуле, диагностику и лечение осуществляют гастроэнтерологи, проктологи, инфекционисты или онкологи, в зависимости от причины данного симптома. Чаще всего пациенты обращаются к проктологам или терапевтам. Проктологи в первую очередь проводят пальцевое обследование прямой кишки, чтобы выявить увеличенные геморроидальные узлы или образования в области сфинктера. Во время осмотра промежности и заднего прохода можно без дополнительных исследований обнаружить трещины. Основные методы для определения причин кровотечений включают:
- Аноскопия – это метод обследования внутренней поверхности прямой кишки на глубину до 12 см с использованием аноскопа.
- Ректороманоскопия – исследование прямой и части сигмовидной кишки с помощью ректоскопа, который оснащен лампой и механизмом подачи воздуха.
- Колоноскопия – эндоскопический метод, позволяющий оценить состояние слизистой оболочки толстого кишечника. Для этого используется фиброколоноскоп, который вводится в прямую кишку и продвигается для осмотра стенок кишечника. На конце прибора находится камера, передающая изображение на экран. Во время колоноскопии можно делать фотографии и брать образцы ткани для гистологического анализа.
- Ирригоскопия – рентгеноконтрастный метод, предназначенный для выявления причин кровотечения в кишечнике, таких как опухоли, полипы, дивертикулы и свищи.
Также могут потребоваться дополнительные исследования: фиброгастродуоденоскопия, УЗИ органов брюшной полости, анализ на кишечные инфекции и тест на скрытую кровь.
Важно!
Если есть подозрения или обнаружены образования в кишечнике, может потребоваться анализ на онкомаркеры.
Лечение
Выбор метода терапии определяется основным заболеванием. Если кровотечение не прекращается самостоятельно, применяются препараты, способствующие остановке крови. В случае анемии назначаются средства для повышения уровня гемоглобина. При наличии опухолей рекомендуется хирургическое вмешательство, при этом объем резекции кишечника зависит от размеров и типа опухоли. Для лечения анальных трещин используются обезболивающие и препараты, снижающие тонус сфинктера.
Методы лечения трещин зависят от их размеров. Консервативная терапия включает местные ванночки с раствором марганца, а также различные мази и гели. Оперативное вмешательство необходимо при наличии глубоких и долго заживающих дефектов. Геморрой на 2 и 3 стадиях можно лечить консервативными методами, используя мази, свечи, гели и препараты, улучшающие венозный кровоток.
Причины появления крови в кале и методы лечения. По внешнему виду фекалий можно оценить состояние желудочно-кишечного тракта. Одним из настораживающих признаков…
На 2 и 3 стадиях часто применяют латексные кольца для перевязки расширенных узлов и склеротерапию. При этом методе в узел вводится специальный препарат, который вызывает асептическое воспаление и склеивание стенок узла. На последних стадиях заболевания показано хирургическое удаление расширенных узлов (геморроидэктомия). В случае полипов и дивертикулеза единственным эффективным методом лечения является операция.
Если вы заметили кровь после дефекации на нижнем белье или туалетной бумаге, необходимо обратиться к врачу, так как многие заболевания могут протекать скрыто и не проявляться другими симптомами. Наиболее частыми причинами появления алой крови при дефекации у мужчин и женщин являются трещины сфинктера и геморрой, которые можно успешно лечить консервативными методами на ранних стадиях без осложнений.
Воспалительные заболевания кишечника
Представляют собой группу хронических заболеваний, которые характеризуются воспалением слизистой оболочки кишечника. К наиболее распространённым формам относятся болезнь Крона и язвенный колит. Эти заболевания могут вызывать различные симптомы, включая диарею, боль в животе, потерю веса и, что особенно важно в контексте данной статьи, появление крови в стуле.
Причины появления крови после дефекации связаны с повреждением слизистой оболочки кишечника. В результате воспалительного процесса могут образовываться язвы, которые при дефекации могут кровоточить. В зависимости от локализации воспаления, кровь может быть ярко-красной (при поражении нижних отделов кишечника) или тёмной и дегтеобразной (при поражении верхних отделов). Важно отметить, что наличие крови в стуле является тревожным симптомом и требует незамедлительного обращения к врачу.
Диагностика включает в себя несколько этапов. Врач может назначить анализы крови, которые помогут выявить признаки воспаления, а также эндоскопические исследования, такие как колоноскопия, для визуализации состояния слизистой оболочки кишечника и взятия биопсии. Биопсия позволяет подтвердить диагноз и исключить другие заболевания, такие как рак кишечника.
Лечение направлено на уменьшение воспаления, облегчение симптомов и достижение ремиссии. Основные методы лечения включают:
- Медикаментозная терапия: Используются противовоспалительные препараты, такие как аминосалицилаты, кортикостероиды и иммунодепрессанты. В некоторых случаях могут быть назначены биологические препараты, которые нацелены на специфические молекулы, участвующие в воспалительном процессе.
- Диетотерапия: Специальные диеты могут помочь уменьшить симптомы и предотвратить обострения. Рекомендуется избегать продуктов, которые могут раздражать кишечник, таких как острые, жирные и высококлетчатые продукты.
- Хирургическое вмешательство: В некоторых случаях, когда консервативное лечение не приносит результатов, может потребоваться операция для удаления поражённых участков кишечника.
Важно помнить, что лечение должно быть индивидуализированным и проводиться под контролем врача. Регулярные обследования и мониторинг состояния пациента являются ключевыми для успешного управления заболеванием и предотвращения осложнений, таких как кишечные кровотечения или перфорация кишечника.
Нарушения свертываемости крови
Нарушения свертываемости крови могут стать одной из причин появления крови после дефекации. Эти состояния могут быть вызваны различными факторами, включая наследственные заболевания, такие как гемофилия, или приобретенные расстройства, например, дефицит витамина К или использование антикоагулянтных препаратов.
Гемофилия — это наследственное заболевание, при котором нарушается процесс свертывания крови из-за недостатка определенных факторов свертывания. У людей с гемофилией даже незначительные травмы могут привести к обильным кровотечениям, включая кровотечения из прямой кишки. При этом важно отметить, что у таких пациентов может наблюдаться не только кровь в стуле, но и длительное кровотечение после хирургических вмешательств или травм.
Дефицит витамина К также может привести к нарушениям свертываемости крови. Витамин К необходим для синтеза нескольких факторов свертывания, и его недостаток может быть вызван неправильным питанием, заболеваниями печени или нарушениями всасывания в кишечнике. У пациентов с дефицитом витамина К может наблюдаться повышенная склонность к кровотечениям, включая появление крови после дефекации.
Антикоагулянтные препараты, такие как варфарин или новые оральные антикоагулянты, также могут вызывать проблемы со свертываемостью крови. Эти препараты используются для профилактики тромбообразования, но их применение требует тщательного контроля, так как они могут привести к избыточному разжижению крови и, как следствие, к кровотечениям. Пациенты, принимающие такие препараты, должны быть особенно внимательны к любым изменениям в своем состоянии, включая появление крови в стуле.
Лечение нарушений свертываемости крови зависит от их причины. В случае наследственных заболеваний, таких как гемофилия, может потребоваться заместительная терапия, при которой вводятся недостающие факторы свертывания. При дефиците витамина К лечение может включать добавление витамина в рацион или его введение инъекционно. Если причиной являются антикоагулянтные препараты, врач может скорректировать дозировку или предложить альтернативные методы лечения.
Важно помнить, что появление крови после дефекации — это симптом, который требует внимательного обследования и диагностики. При наличии таких симптомов необходимо обратиться к врачу для определения причины и назначения соответствующего лечения.
Психосоматические причины
Причины появления крови после дефекации могут быть связаны с эмоциональным состоянием человека и его психологическим здоровьем. В последние годы все больше исследований подтверждают связь между психическим состоянием и физическим здоровьем, включая заболевания желудочно-кишечного тракта.
Стресс, тревога и депрессия могут оказывать значительное влияние на функционирование кишечника. В условиях постоянного стресса может происходить спазм гладкой мускулатуры кишечника, что приводит к нарушению его работы. Это может вызвать запоры, которые, в свою очередь, могут стать причиной появления трещин в анальной области и, как следствие, крови после дефекации.
Кроме того, расстройства могут приводить к изменению привычек питания и образа жизни. Например, человек, испытывающий стресс, может начать употреблять больше пищи, богатой жирами и углеводами, что негативно сказывается на работе пищеварительной системы. Неправильное питание может привести к образованию геморроидальных узлов, которые также могут кровоточить во время дефекации.
Важно отметить, что причины не всегда легко диагностировать. Часто пациенты обращаются к врачу с физическими симптомами, не подозревая о том, что их состояние может быть связано с эмоциональными проблемами. Поэтому для эффективного лечения необходимо комплексное обследование, включающее как физические, так и психологические аспекты здоровья.
Методы лечения, направленные на устранение причин, могут включать психотерапию, релаксационные техники, а также изменение образа жизни. Психотерапия может помочь пациенту разобраться в своих эмоциях и научиться справляться со стрессом, что, в свою очередь, может положительно сказаться на состоянии его кишечника. Релаксационные техники, такие как медитация и йога, могут помочь снизить уровень стресса и улучшить общее самочувствие.
В заключение, важно помнить, что причины появления крови после дефекации требуют внимательного подхода и комплексного лечения. Обращение к специалистам в области психического здоровья может стать важным шагом на пути к восстановлению здоровья и улучшению качества жизни.