Некроз кишечника — серьезное состояние, связанное с омертвением тканей кишечника, чаще всего из-за нарушения кровоснабжения или кишечной непроходимости. Понимание причин, симптомов и методов лечения некроза критично для своевременной диагностики и помощи. В статье рассмотрим развитие некроза, факторы, способствующие его возникновению, а также подходы к лечению и прогноз после операции. Эта информация будет полезна медицинским работникам и широкой аудитории, желающей повысить осведомленность о заболевании.
Причины некроза толстого, тонкого кишечника
Факторы, способствующие некрозу кишечника, можно классифицировать на три основные группы:
-
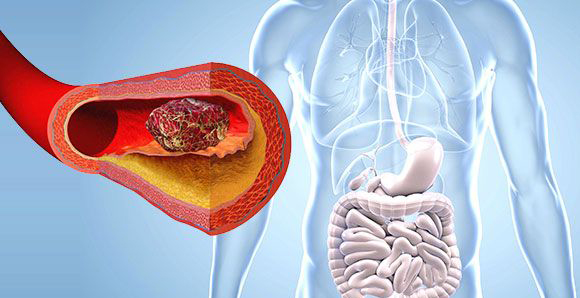
Тромботические. Омертвение тканей возникает из-за закупорки мезентериальных сосудов, которые обеспечивают кровоснабжение различных участков кишечника. Чаще всего тромбы блокируют просвет артерий в области устья брыжеечной артерии. Причинами тромбирования сосудов могут быть нарушения свертываемости крови, тяжелые формы панкреатита, сердечная недостаточность, травмы брюшной полости и опухолевые образования.
-
Эмболические. Эта группа причин также связана с закупоркой сосудов, но в данном случае тромбы перемещаются по сосудистой системе из более proximal участков. Основные факторы: аневризма аорты, пристеночные тромбы, возникающие при инфаркте миокарда, и мерцательная аритмия.
-
Неокклюзионные. Причины некроза не связаны с тромбозом, а обусловлены уменьшением объема крови, поступающей к кишечнику. Снижение кровотока может происходить из-за спазма брыжеечных сосудов, сепсиса, шокового состояния, аритмии или уменьшения сердечного выброса.
Некроз кишечника часто развивается на фоне кишечной непроходимости, вызванной инвагинацией или заворотом кишечника. Это приводит к сжатию сосудов, повышению внутрибрюшного давления и напряжению стенок брюшной полости.
Инфекционные поражения кишечника также могут стать причиной некроза. Наиболее опасными возбудителями считаются клостридии, так как они вызывают быстрое отмирание клеток, развитие гангрены и перитонита. Омертвение тканей может произойти в результате токсического воздействия на кишечник при отравлении ядовитыми или наркотическими веществами, а также при передозировке некоторых медикаментов.
Важно!
Нарушение регуляции работы кишечника со стороны центральной нервной системы может привести к изменению тонуса и моторики кишечника, а также к дистрофическим и, в конечном итоге, некротическим изменениям в тканях.
Некроз кишечника представляет собой серьезное состояние, при котором происходит отмирание тканей кишечника, что может привести к опасным осложнениям. Врачи отмечают, что данное заболевание чаще всего возникает в результате недостаточного кровоснабжения, инфекций или механических повреждений. Симптомы могут включать сильные abdominal боли, рвоту и изменения в стуле. Лечение некроза кишечника требует немедленного вмешательства. Врачи подчеркивают важность ранней диагностики, которая может включать визуализационные методы, такие как УЗИ или КТ. В зависимости от степени поражения, может потребоваться хирургическое вмешательство для удаления некротизированных участков. Важно также проводить поддерживающую терапию, включая антибиотики и восстановление водно-электролитного баланса. Профилактика заключается в своевременном лечении заболеваний, способствующих нарушению кровообращения в кишечнике.
Классификация
Некроз кишечника классифицируется в зависимости от причинного фактора на несколько типов:
- Ишемический. Этот тип связан с блокировкой сосуда, который обеспечивает кровоснабжение определенного участка кишечника.
- Трофоневротический. Возникает из-за нарушения кровотока к кишечнику и другим органам, вызванного сбоями в работе центральной нервной системы.
- Токсигенный. Некроз возникает в результате попадания в кишечник патогенных микроорганизмов, таких как ротавирусы, клостридии, коронавирусы и другие.
По клинико-морфологическим характеристикам некроз подразделяется на четыре вида:
- Влажный или колликвационный. Этот тип некроза сопровождается присоединением бактериальной инфекции.
- Сухой или коагуляционный. Омертвение тканей происходит из-за потери жидкости и свертывания белков.
- Странгуляционный. Омертвение тканей возникает из-за кишечной непроходимости, которая может быть вызвана закупоркой просвета кишки калом, образованиями или внешним сжатием.
- Гангрена. Это наиболее тяжелая форма некроза, при которой мертвые участки инфицируются патогенной флорой, что приводит к выраженному воспалению и образованию гноя.
По степени распространенности некроз может быть тотальным или локальным. В первом случае омертвение клеток затрагивает практически весь кишечник, во втором — лишь его часть. При нарушении кровообращения заболевание может протекать с компенсацией, декомпенсацией или субкомпенсацией. При компенсации активируются дополнительные (коллатеральные) сосуды, которые обеспечивают кровоснабжение участка кишки, вместо заблокированного сосуда. Субкомпенсация представляет собой временное (частичное) восстановление кровоснабжения. При декомпенсированной форме либо отсутствуют дополнительные сосуды, либо они не могут обеспечить кровоток в пораженный участок.
Некроз при нарушении кровообращения проходит три стадии: ишемия, инфаркт и перитонит. На стадии ишемии изменения в тканях обратимы, и восстановление кровотока может предотвратить отмирание клеток. На стадии инфаркта происходит необратимое отмирание тканей и деструктивные процессы, которые не поддаются восстановлению даже после восстановления кровотока. Стенки кишечника ослабевают, местный иммунитет снижается, и может присоединиться инфекция, что приводит к третьей стадии. При перитоните мертвые ткани распадаются, а жидкость из кишечной полости проникает в брюшную полость. В случае разрыва кишки ее содержимое попадает в полость живота.
https://youtube.com/watch?v=JAYyEeApvW0
| Аспект | Описание | Лечение |
|---|---|---|
| Определение | Некроз кишечника (инфаркт кишечника) — это необратимое повреждение и гибель тканей части или всего кишечника, вызванное нарушением кровоснабжения. | Зависит от причины и степени некроза. |
| Причины | 1. Ишемические: тромбоз или эмболия мезентериальных артерий/вен, атеросклероз, васкулиты, гиповолемический шок, сердечная недостаточность. 2. Неишемические: ущемление кишки (грыжи, спайки), заворот кишок, инвагинация, обструкция просвета кишки опухолью или инородным телом. |
Устранение основной причины нарушения кровотока. |
| Симптомы | Ранние: сильная, внезапная, схваткообразная боль в животе, тошнота, рвота, диарея (часто с кровью), вздутие живота. Поздние (при развитии перитонита): постоянная, разлитая боль, напряжение мышц живота, лихорадка, тахикардия, гипотония, признаки шока. |
Симптоматическая терапия (обезболивание, противорвотные средства, инфузионная терапия). |
| Диагностика | Физикальный осмотр, анализы крови (лейкоцитоз, повышение лактата), рентгенография брюшной полости (признаки пневматоза кишечника, свободный газ), УЗИ, КТ-ангиография (золотой стандарт), лапароскопия. | Быстрая и точная диагностика критически важна для спасения жизни. |
| Лечение | 1. Консервативное (на ранних стадиях и при частичной ишемии): антикоагулянты, спазмолитики, антибиотики, инфузионная терапия, вазодилататоры. 2. Хирургическое (при подтвержденном некрозе): резекция некротизированного участка кишки, восстановление кровотока (при возможности), санация брюшной полости. |
Экстренное хирургическое вмешательство является основным методом лечения при развившемся некрозе. |
| Осложнения | Перитонит, сепсис, полиорганная недостаточность, кишечная непроходимость, синдром короткой кишки (после обширной резекции), летальный исход. | Интенсивная терапия, антибиотикотерапия широкого спектра действия. |
| Прогноз | Зависит от объема поражения, скорости диагностики и начала лечения, наличия сопутствующих заболеваний. При обширном некрозе и развитии сепсиса прогноз неблагоприятный. | Раннее обращение за медицинской помощью значительно улучшает прогноз. |
Симптомы некроза кишечника
На первой стадии заболевания, связанного с ишемией, пациенты испытывают интенсивные схваткообразные боли в области живота, которые не имеют четкой локализации. Со временем болевой синдром становится постоянным, а его локализация зависит от того, какая часть кишечника страдает от недостатка кровоснабжения. Например, если ишемии подвергается слепая или восходящая кишка, боль может ощущаться в правой части живота. В случае поражения поперечно-ободочной, нисходящей или подвздошной кишки, дискомфорт будет ощущаться в левой части. Также боли в области пупка могут возникать при ишемии тонкой кишки.
На начальном этапе пациент ощущает сильные боли, которые не соответствуют объективным данным: живот остается мягким, и лишь в некоторых местах при нажатии может отмечаться легкая болезненность. Кроме болевого синдрома могут наблюдаться тошнота и рвота. На стадии омертвения тканей состояние пациента ухудшается, что проявляется следующими симптомами:
- повышение температуры тела;
- головокружение;
- снижение артериального давления;
- тошнота;
- бледность кожи;
- нарастающая слабость;
- вздутие живота;
- отсутствие стула или диарея с примесью крови;
- рвота.
Признаки некроза могут варьироваться в зависимости от причины. Если некроз вызван сосудистыми поражениями, то боль будет выраженной, постоянной и острой. При непроходимости кишечника, помимо боли, могут возникать тошнота и рвота, которая иногда содержит примеси крови или имеет запах кала, так как содержимое кишечника не может продвигаться из-за нарушенной моторики или наличия препятствий. Также наблюдается значительное вздутие живота, задержка стула и асимметрия живота.
Если в результате некроза происходит разрыв кишки, ее содержимое попадает в брюшную полость, что приводит к развитию перитонита. Характерные признаки перитонита включают тошноту и рвоту с желудочным содержимым. На начальном этапе эти симптомы могут возникать рефлекторно. По мере прогрессирования перитонита в рвотных массах могут появляться желчь и содержимое кишечника. Даже на ранних стадиях перитонит проявляется ярко выраженными симптомами:
- холодный, обильный пот;
- страдальческое выражение лица;
- выраженная бледность кожи;
- поверхностное дыхание;
- снижение артериального давления;
- тахикардия.
При перитоните пациент занимает вынужденное положение — лежит на боку с поджатыми к животу ногами. На последней стадии заболевания могут наблюдаться состояние эйфории, спутанность сознания или его потеря, а также бледные (желтушные или цианотичные) кожные покровы и сухой язык. Живот может быть малоболезненным, а кишечные шумы не прослушиваются.
Важно!
Смертность при тяжелой форме перитонита превышает 50%.
https://youtube.com/watch?v=rlQri3WAkYw
Диагностика
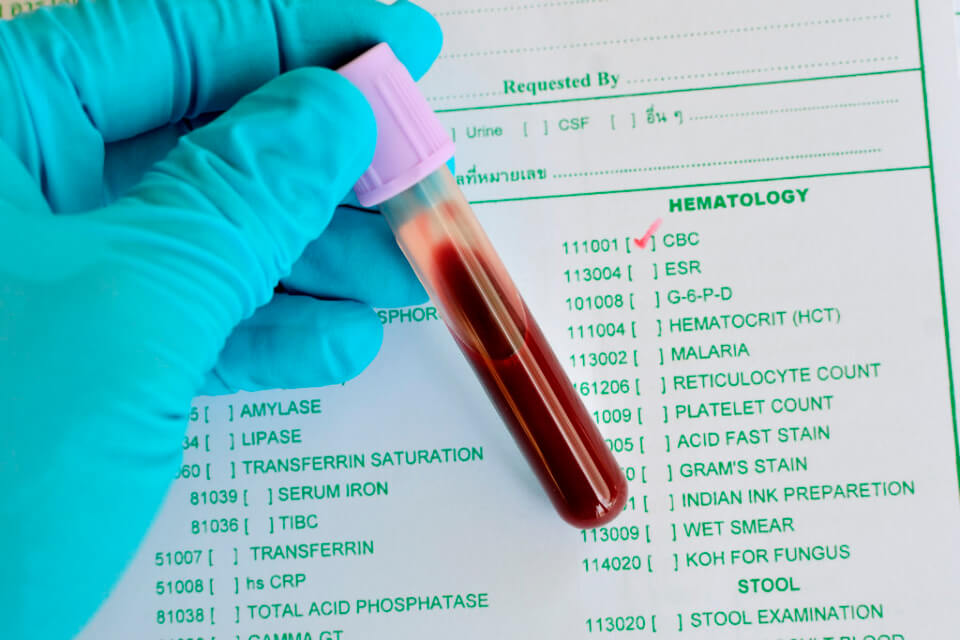
Лабораторная диагностика включает в себя:
- общий анализ крови, который может показать увеличение уровня лейкоцитов и скорости оседания эритроцитов (СОЭ) в случае наличия некротических изменений;
- биохимический анализ крови – возможен рост уровня С-реактивного белка и общего белка;
- коагулограмма – при нарушении кровоснабжения стенок кишечника может наблюдаться повышение уровня Д-димера.
Инструментальные методы исследования:
- Рентгенография органов брюшной полости – эффективна на ранних стадиях некроза.
- Радиоизотопное сканирование – позволяет выявить омертвевшие участки тканей и оценить степень поражения.
- Допплерография – используется при подозрении на проблемы с кровоснабжением кишечника.
- Ангиография – назначается для выявления тромбированных сосудов.
- Колоноскопия – проводится для оценки состояния стенок толстого кишечника.
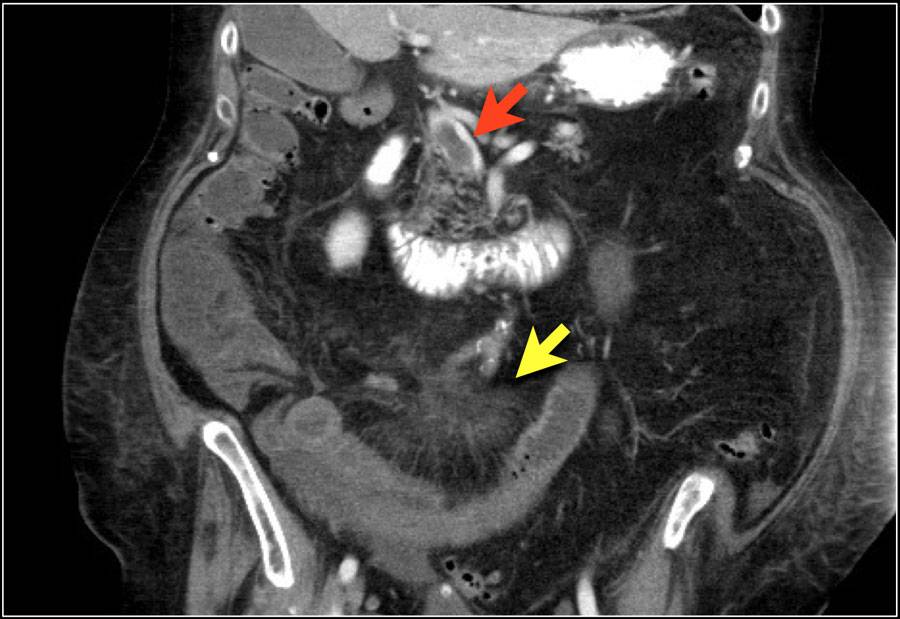
Если невозможно точно определить область поражения и причину некроза, выполняется диагностическая лапароскопия. Этот метод позволяет визуально оценить состояние кишечных петель, степень поражения и выяснить причину некроза. При необходимости диагностическую лапароскопию можно преобразовать в лечебную процедуру.
Лечение
Консервативное лечение возможно лишь на ранних стадиях заболевания, в течение первых часов после остановки кровотока. Пациентов помещают в хирургическое отделение, где назначают антибиотики, белковые и электролитные растворы, а также антикоагулянты. В случае тромбоза мезентериальных сосудов рекомендуется фибринолитическая терапия. Кристаллоидные и коллоидные растворы применяются для восстановления утраченного объема жидкости и улучшения кровоснабжения участков кишечника, которые остались без крови. Спазмолитики помогают снять спазмы сосудов и улучшить висцеральный кровоток.
Консервативная терапия показывает свою эффективность только при отсутствии признаков перитонита; в противном случае это может стать потерей времени, в течение которого перитонит будет прогрессировать. Оперативное вмешательство необходимо при ухудшении состояния, связанного с некрозом или перитонитом. Операцию можно проводить как открытым, так и лапароскопическим методом. Основная цель хирургического лечения заключается в удалении некротизированных участков кишечника, тромбов из сосудов и санации брюшной полости в случае перитонита.
При лапароскопической операции выполняются несколько небольших разрезов, через которые вводятся специальные инструменты. Поврежденные участки резецируются под контролем видеокамеры. Этот метод лечения применяется в течение первых 24 часов после локального омертвления тканей. Открытая операция (лапаротомия) проводится при тотальном некрозе или перитоните. В ходе лапаротомии осуществляется ревизия брюшной полости и оценка жизнеспособности кишечника на всем его протяжении.
Важно!
После значительной резекции кишечника некоторым пациентам может потребоваться пожизненное частичное или полное парентеральное питание.

Восстановительный период после операции
В первые 1-2 дня после операции назначается парентеральное питание. Затем пациента переводят на щадящий рацион, где все блюда подаются исключительно в жидком виде. Постепенно меню расширяется, добавляются продукты с высоким содержанием растительных и молочных белков. До полного восстановления функции кишечника следует избегать жареных, соленых и острых блюд, а также алкоголя и газированных напитков. Питание должно быть дробным, до 8 раз в сутки.
Для предотвращения образования спаек пациентам рекомендуется выполнять дыхательную гимнастику и активно двигаться как можно раньше. После лапаротомии обязательно назначается ношение бандажа. Также могут быть рекомендованы физиотерапевтические процедуры. В послеоперационный период продолжается медикаментозная терапия, которая включает в себя прием обезболивающих, антибактериальных и дезинтоксикационных средств.
Что такое мезентериальный тромбоз: причины, симптомы, методы лечения. Мезентериальный тромбоз сосудов брыжейки – это заболевание, возникающее в результате полной или частичной окклюзии артерий и вен…

Отзывы
Степан, 44 года, г. Москва:
Два года назад я перенес операцию из-за некроза участка тонкой кишки, который возник в результате серьезной травмы живота. Сразу после удара я не обратился к врачу, и лишь через два дня у меня начались резкие боли в животе, слабость и тошнота. Я вызвал скорую помощь, и в больнице после обследования выяснили, что у меня поврежден сосуд, в котором образовался тромб, из-за чего небольшой участок кишки остался без кровоснабжения. Во время операции этот некротизированный участок был удален, и я провел в отделении 14 дней. После выписки мне назначили диету, рекомендовали носить бандаж на животе при ходьбе и запретили физические нагрузки на две недели, а также выписали препараты для дальнейшего лечения.
Светлана, 32 года, г. Санкт-Петербург:
У моей тети была проведена открытая операция из-за кишечной непроходимости. Это заболевание возникло в результате паралича кишечника после тяжелого пищевого отравления. Врачи объяснили, что лапароскопическую операцию провести не удалось, так как имелись множественные участки некроза. После операции тете потребовалось много времени на восстановление: во-первых, организм не успел восстановиться после отравления, а во-вторых, операция была достаточно серьезной. Она провела в больнице почти три недели. Дома она почти месяц придерживалась диеты и принимала назначенные лекарства. Постепенно начала вводить в рацион новые продукты, и через три месяца работа кишечника полностью нормализовалась.
Прогноз после операции по поводу некроза кишечника во многом зависит от того, насколько быстро была оказана медицинская помощь, распространенности процесса и наличия осложнений. Если заболевание диагностируется на поздних стадиях и сопровождается перитонитом, прогноз становится неблагоприятным, так как вероятность летального исхода составляет 80-90%, несмотря на проведенные лечебные мероприятия.
Профилактика некроза кишечника
Профилактика некроза кишечника является важным аспектом в снижении риска развития этого серьезного состояния. Некроз кишечника, или его омертвение, может быть вызван различными факторами, включая недостаточное кровоснабжение, инфекции, воспалительные заболевания и механические повреждения. Поэтому профилактические меры должны быть направлены на устранение этих факторов и поддержание здоровья кишечника.
Одним из ключевых аспектов профилактики является поддержание здорового образа жизни. Это включает в себя правильное питание, регулярные физические нагрузки и отказ от вредных привычек, таких как курение и злоупотребление алкоголем. Рацион, богатый клетчаткой, витаминами и минералами, способствует нормализации работы кишечника и улучшению его кровоснабжения.
Важно также следить за состоянием сердечно-сосудистой системы, так как заболевания сердца и сосудов могут привести к недостаточному кровоснабжению кишечника. Регулярные медицинские осмотры, контроль артериального давления и уровня холестерина помогут выявить и предотвратить возможные проблемы на ранних стадиях.
Людям с хроническими заболеваниями, такими как диабет или заболевания сосудов, следует особенно внимательно относиться к своему здоровью. Они должны регулярно консультироваться с врачом и следовать его рекомендациям по лечению и профилактике осложнений.
Кроме того, важно избегать травм и механических повреждений кишечника. Это может включать в себя осторожность при занятиях спортом, а также соблюдение правил безопасности при выполнении различных работ, связанных с риском травм.
Профилактика инфекционных заболеваний, таких как кишечные инфекции, также играет важную роль. Соблюдение правил личной гигиены, тщательное мытье рук и продуктов питания, а также своевременная вакцинация помогут снизить риск инфекционных заболеваний, которые могут привести к некрозу кишечника.
Наконец, важно обращать внимание на любые изменения в работе кишечника, такие как боли в животе, изменения стула или другие симптомы. Раннее обращение к врачу при появлении таких симптомов может помочь в своевременной диагностике и лечении, что в свою очередь снизит риск развития некроза кишечника.
Осложнения и последствия некроза кишечника
Некроз кишечника, представляющий собой омертвение тканей кишечной стенки, может привести к серьезным осложнениям и последствиям, которые требуют немедленного медицинского вмешательства. Одним из наиболее опасных последствий некроза является перфорация кишечника, при которой образуется отверстие в стенке кишки. Это может привести к выходу содержимого кишечника в брюшную полость, что вызывает перитонит — воспаление брюшины, требующее экстренной хирургической операции.
Еще одним осложнением является развитие сепсиса, состояния, при котором инфекция распространяется по всему организму через кровь. Сепсис может возникнуть в результате попадания бактерий из некротизированной области кишечника в кровоток. Это состояние требует интенсивной терапии и может быть смертельно опасным, если не будет своевременно диагностировано и лечено.
Некроз кишечника также может привести к образованию свищей — аномальных соединений между кишечником и другими органами или кожей. Свищи могут возникать в результате воспалительных процессов или хирургического вмешательства и требуют дальнейшего хирургического лечения для их устранения.
Кроме того, некроз кишечника может вызвать кишечную непроходимость, что приводит к накоплению содержимого в кишечнике и его расширению. Это состояние может вызвать сильную боль, рвоту и другие симптомы, требующие неотложной медицинской помощи.
Долгосрочные последствия некроза кишечника могут включать в себя нарушения пищеварения, недостаток питательных веществ и даже необходимость в частичной или полной резекции кишечника. Пациенты, перенесшие некроз, могут столкнуться с хроническими проблемами, такими как синдром короткой кишки, что требует специальной диеты и постоянного медицинского наблюдения.
Важно отметить, что ранняя диагностика и лечение некроза кишечника могут значительно снизить риск развития осложнений. Поэтому при появлении симптомов, таких как сильная abdominal боль, рвота, изменение стула или лихорадка, необходимо незамедлительно обратиться за медицинской помощью.
Советы по питанию при восстановлении после некроза
Восстановление после некроза кишечника требует особого внимания к питанию, так как правильный рацион может значительно ускорить процесс заживления и улучшить общее состояние пациента. Важно учитывать, что после перенесенного некроза кишечника может наблюдаться снижение функции пищеварительной системы, поэтому необходимо подходить к выбору продуктов с осторожностью.
Первоначально, в период острого восстановления, рекомендуется придерживаться диеты с низким содержанием клетчатки. Это поможет снизить нагрузку на кишечник и предотвратить возможные осложнения. В первые дни после операции или обострения состояния следует ограничить потребление твердых продуктов и сосредоточиться на жидкой или полужидкой пище. Подходящими вариантами могут быть:
- Бульоны (куриный, овощной), которые обеспечивают организм необходимыми жидкостями и электролитами;
- Пюре из вареных овощей (картофель, морковь) без добавления масла;
- Каши на воде (рисовая, овсяная), которые легко усваиваются;
- Йогурты и кисломолочные продукты без добавления сахара, которые способствуют восстановлению микрофлоры кишечника.
По мере улучшения состояния и восстановления функций кишечника, можно постепенно вводить в рацион более разнообразные продукты. Однако стоит избегать тяжелой, жирной и острой пищи, которая может вызвать раздражение и ухудшение состояния. Рекомендуется:
- Употреблять нежирные сорта мяса (курица, индейка, кролик) и рыбы, которые легко усваиваются;
- Добавлять в рацион вареные или запеченные овощи, такие как кабачки, цветная капуста и брокколи;
- Включать в меню фрукты, но только в виде пюре или запеченными, чтобы избежать нагрузки на кишечник;
- Постепенно вводить цельнозерновые продукты, такие как хлеб из муки грубого помола, но в ограниченных количествах.
Важно также следить за режимом питания. Рекомендуется принимать пищу небольшими порциями, но часто — 5-6 раз в день. Это поможет избежать перегрузки пищеварительной системы и улучшит усвоение питательных веществ.
Необходимо помнить о важности гидратации. Употребление достаточного количества жидкости (вода, травяные чаи, компоты) способствует поддержанию водного баланса и улучшает работу кишечника. Однако следует избегать газированных и сладких напитков, так как они могут вызвать метеоризм и дискомфорт.
Восстановление после некроза кишечника — это длительный процесс, и важно следовать рекомендациям врача и диетолога. Индивидуальный подход к питанию, основанный на состоянии здоровья пациента, поможет достичь наилучших результатов и предотвратить возможные рецидивы заболевания.