Липопротеины низкой плотности (ЛПНП) важны для обмена липидов и здоровья сердечно-сосудистой системы. Повышенный уровень ЛПНП является значительным фактором риска атеросклероза и сердечно-сосудистых заболеваний. В статье рассмотрим причины повышения ЛПНП и факторы, способствующие этому. Обсудим методы диагностики, позволяющие выявить нарушения липидного обмена, и предложим стратегии оздоровления, включая медикаментозное лечение и рекомендации по диете. Понимание этих аспектов поможет читателям принимать обоснованные решения для улучшения здоровья.
Липопротеины плазмы крови
Сердечно-сосудистые заболевания занимают лидирующие позиции по уровню инвалидности и смертности во всем мире. Эти недуги часто возникают из-за повышенного уровня холестерина (ОХС), который в основном вырабатывается печенью человека, хотя небольшая его доля поступает и с пищей. В крови холестерол связывается с белками, образуя липопротеины. Существует пять основных типов этих веществ:
- Хиломикроны. Это самые крупные и легкие липопротеиновые частицы, которые формируются в кишечнике. Они отвечают за транспортировку жиров, поступающих с пищей, таких как триглицериды (ТГ) и ОХС, к различным тканям организма.
- Липопротеины очень низкой плотности. Эти частицы по своему составу и структуре напоминают хиломикроны, но синтезируются в печени. Они представляют собой самые крупные жировые компоненты, содержащие ТГ, уровень которых возрастает сразу после еды. Крупные ЛПОНП представляют собой серьезную угрозу и могут способствовать развитию острого панкреатита и сердечно-сосудистых заболеваний.
- Липопротеины промежуточной плотности. Эти липопротеины содержат эфиры холестерина.
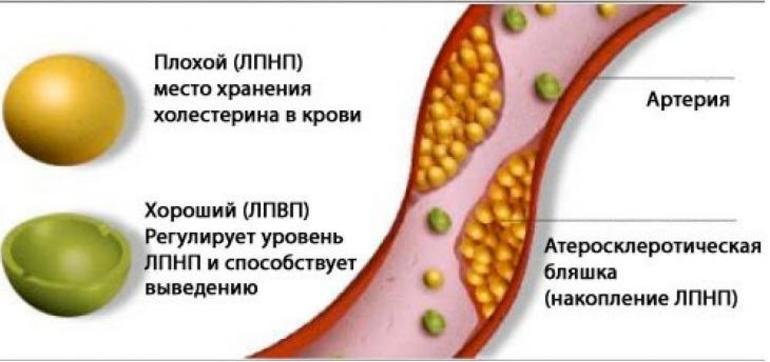
- Липопротеины низкой плотности. Состоящие из холестерина и белка, они могут накапливаться в стенках сосудов, что приводит к атеросклерозу. Поэтому ЛПНП часто называют «плохим» холестерином, и его уровень в организме желательно держать на низком уровне. Существует множество различных обозначений для этого типа, таких как ХЛПНП, ЛНП, ЛПНП, ХЛНП, ХС ЛПНП, LDL и ldl, но все они обозначают одно и то же.
- Липопротеины высокой плотности. Эти липопротеины переносят липиды из макрофагов и стенок сосудов в печень, откуда они выводятся с желчными кислотами. Именно поэтому ЛПВП считаются «хорошими», а их пониженный уровень может негативно сказаться на здоровье.
ЛПНП проникают в стенки артерий, что приводит к образованию бляшек. В процессе биохимических реакций в организме они окисляются, становясь еще более опасными. Поэтому крайне важно поддерживать их уровень в пределах нормы.
https://youtube.com/watch?v=bj6KZUAsJ7M
Врачи отмечают, что повышение уровня липопротеинов низкой плотности (ЛПНП) связано с несколькими ключевыми факторами. Во-первых, неправильное питание, богатое насыщенными жирами и трансжирами, способствует увеличению концентрации ЛПНП в крови. Во-вторых, недостаток физической активности также играет значительную роль, так как регулярные упражнения помогают поддерживать нормальный уровень холестерина. Кроме того, генетическая предрасположенность может влиять на метаболизм липидов, что делает некоторых людей более уязвимыми к повышению ЛПНП. Врачи также подчеркивают важность контроля за уровнем стресса и соблюдения режима сна, так как эти факторы могут негативно сказываться на обмене веществ. Своевременное обращение к специалистам и регулярные обследования помогут выявить и скорректировать возможные нарушения, что в конечном итоге снизит риск сердечно-сосудистых заболеваний.
Допустимые показатели
В организме холестерин и уровень липопротеинов низкой плотности (ЛПНП) измеряются в миллимолях на литр крови, сокращенно ммоль/л. В России верхняя граница нормы общего холестерина (ОХС) составляет 6.2. Оценка уровня липидов осуществляется с целью предотвращения атеросклероза и его последствий. Рекомендуется, чтобы уровень этих веществ в крови не превышал: ОХС — 5.0, ЛПНП — 3.0, ЛПВП — 1.0−1.89, триглицериды (ТГ) — 1.7. С возрастом нормы для ЛПНП могут увеличиваться. Анализы следует проводить ежегодно для профилактики атеросклероза и его осложнений. Проверка уровня холестерина в организме рекомендуется в следующих случаях:
- Наличие заболеваний сердца, периферических сосудов или перенесенного инсульта.
- Возраст пациента старше 40 лет.
- Семейная история ранних сердечно-сосудистых заболеваний. Например, если у отца или брата была сердечная недостаточность или инсульт до 55 лет, а у матери или сестры — до 65 лет.
- У близкого родственника диагностирована наследственная гиперхолестеринемия.
- Наличие заболеваний, таких как ожирение, диабет, патологии печени и почек, избыточный вес, гипертония, недостаточность щитовидной железы.
Уровень холестерина и его фракций (липидограмма) определяется с помощью биохимического анализа крови из вены, в ходе которого измеряются липопротеиды низкой плотности, ЛПВП и триглицериды. Последний прием пищи должен быть за 10−12 часов до теста, чтобы обеспечить полное переваривание пищи и избежать влияния на результаты. Кровь берется натощак утром. Расшифровка анализа занимает не более двух суток.
Существует также альтернативный метод расчета показателей липидов с использованием математической формулы: ЛПНП = ОХ — (ЛПВП + ТГ/2.2). Если уровень триглицеридов превышает 4.5 ммоль/л, «плохой» холестерин рассчитывается по формуле Фридвальда: ЛПНП = ОХ — ЛПВП — 0.45 х ТГ. После проведения анализа пациенту объясняются результаты, оценивается риск сердечно-сосудистых заболеваний и инсульта на ближайшие десять лет, а также предоставляются рекомендации.

| Категория причин | Причина повышения ЛПНП | Дополнительная информация |
|---|---|---|
| Генетические факторы | Семейная гиперхолестеринемия | Наследственное заболевание, характеризующееся очень высоким уровнем ЛПНП с рождения, что значительно увеличивает риск раннего развития сердечно-сосудистых заболеваний. |
| Полигенная гиперхолестеринемия | Сочетание нескольких генетических вариаций, каждая из которых вносит небольшой вклад в повышение уровня ЛПНП, но в совокупности они могут приводить к значительному повышению. | |
| Образ жизни и диета | Потребление насыщенных и трансжиров | Насыщенные жиры (красное мясо, жирные молочные продукты) и трансжиры (фастфуд, выпечка) повышают выработку холестерина в печени и снижают эффективность его выведения. |
| Избыточное потребление холестерина с пищей | Хотя влияние диетического холестерина менее значительно, чем насыщенных жиров, его избыток может способствовать повышению ЛПНП у некоторых людей. | |
| Недостаток клетчатки в рационе | Растворимая клетчатка (овес, бобовые, фрукты) помогает связывать холестерин в кишечнике и выводить его из организма, тем самым снижая уровень ЛПНП. | |
| Малоподвижный образ жизни | Отсутствие физической активности может снижать уровень «хорошего» холестерина (ЛПВП) и способствовать повышению ЛПНП. | |
| Ожирение | Избыточный вес, особенно абдоминальное ожирение, часто ассоциируется с дислипидемией, включая повышение ЛПНП. | |
| Медицинские состояния и заболевания | Гипотиреоз | Недостаточная функция щитовидной железы замедляет метаболизм холестерина, что приводит к его накоплению и повышению ЛПНП. |
| Сахарный диабет 2 типа | Часто сопровождается дислипидемией, включая повышение ЛПНП и триглицеридов, а также снижение ЛПВП. | |
| Заболевания почек (хроническая почечная недостаточность) | Могут нарушать метаболизм липидов, приводя к повышению ЛПНП. | |
| Заболевания печени (холестаз) | Нарушение оттока желчи может приводить к накоплению холестерина и повышению ЛПНП. | |
| Нефротический синдром | Заболевание почек, при котором происходит потеря белка с мочой, часто сопровождается гиперлипидемией. | |
| Прием некоторых лекарственных препаратов | Тиазидные диуретики | Могут незначительно повышать уровень ЛПНП у некоторых пациентов. |
| Бета-блокаторы (некоторые) | Могут оказывать влияние на липидный профиль, включая повышение ЛПНП. | |
| Глюкокортикостероиды | Длительный прием может приводить к изменениям в липидном обмене. | |
| Некоторые противозачаточные средства | Могут влиять на уровень липидов в крови. | |
| Другие факторы | Возраст | С возрастом уровень ЛПНП имеет тенденцию к повышению, особенно у женщин после менопаузы. |
| Пол | У мужчин уровень ЛПНП обычно выше, чем у женщин до менопаузы. | |
| Курение | Повреждает стенки сосудов и способствует окислению ЛПНП, делая их более атерогенными. | |
| Стресс | Хронический стресс может влиять на гормональный фон и метаболизм липидов. |
Повышенный уровень
Крайне важно, чтобы пациенты проходили обследование как можно раньше и получали необходимое лечение. Повышенный уровень холестерина ЛПНП может привести к следующим последствиям:
- Атеросклероз. Это заболевание характеризуется образованием жировых бляшек в артериях.
- Инфаркт миокарда. Острая ситуация, возникающая из-за тромбообразования в коронарных сосудах сердца.
- Инсульт. Серьезное состояние, возникающее при прекращении кровоснабжения определенной части мозга.
- Транзиторная ишемическая атака или «мини-инсульт». Это состояние вызвано временным нарушением кровообращения в мозге.
Основной причиной заболеваний сосудов нижних конечностей является повышенный уровень холестерина, что приводит к образованию атеросклеротических бляшек. Облитерирующий атеросклероз — это распространенное заболевание, при котором жировые отложения в артериях ног ограничивают кровоток.

Факторы риска
Существует множество причин, способствующих повышению общего уровня холестерина и его фракций. Основными из них являются особенности питания и вредные привычки. К факторам риска, способствующим увеличению «плохих» липидов, относятся:
- Неправильное питание. Продукты, такие как печень, яйца и почки, содержат диетический холестерин, который в небольших количествах не оказывает значительного влияния на организм. Однако более опасным является потребление насыщенных жиров, к которым относятся жирные сорта мяса, сало, сливочное масло и другие аналогичные продукты.
- Низкий уровень физической активности.
- Ожирение и метаболический синдром. При избыточном весе часто наблюдаются повышенные уровни триглицеридов и «плохого» холестерина.
- Чрезмерное употребление алкоголя. Регулярное потребление спиртных напитков может привести к увеличению атерогенных липидов.
- Курение. В сигаретах содержится акролеин, который негативно влияет на функцию «хорошего» холестерина, способствуя накоплению жира и сужению артерий.
- Наличие сердечно-сосудистых заболеваний или инсульта в семейном анамнезе.
- Определённые заболевания: диабет, гипертония, болезни почек и печени, недостаточность щитовидной железы, нервная анорексия, синдром поликистозных яичников.
- Приём некоторых медикаментов: гормонов, мочегонных средств, прогестеронов, оральных контрацептивов, андрогенов.
Существуют также «фиксированные» факторы риска, которые невозможно изменить. К ним относятся:
- Семейная предрасположенность к инсультам и ишемической болезни сердца. Если близкие родственники мужского пола страдали от этих заболеваний до 55 лет, а женского — до 65 лет.
- Наследственная гиперхолестеринемия.
- Возраст. У пожилых людей вероятность повышения уровня ЛПНП значительно выше.
- Половые различия. Женщины реже страдают от атеросклероза.
- Этническая принадлежность. Люди из Южной Азии, включая Бангладеш, Индию, Шри-Ланку и Пакистан, находятся в группе повышенного риска по развитию ИБС.
Если у вас есть несколько фиксированных факторов риска, важно придерживаться здорового образа жизни, контролировать артериальное давление и уровень глюкозы в крови. Рекомендуется ежегодно проходить липидограмму в профилактических целях.

Немедикаментозные методы лечения
Пациентам, страдающим от повышенного уровня холестерина и липопротеинов низкой плотности, рекомендуется внести изменения в свой рацион и увеличить физическую активность. Если через несколько месяцев уровень липидов не нормализуется, следует повторить предложенные меры, усилив контроль за питанием. В случае отсутствия положительных изменений взрослым могут быть назначены медикаменты.
Лечение гиперхолестеринемии, принимая во внимание значимость питания в её развитии, должно начинаться с диеты, направленной на снижение общего холестерина и других липидов, при этом важно сохранить полноценность рациона. Сбалансированное и здоровое питание с ограничением животных жиров может снизить уровень «плохого» холестерина на 15%. Рекомендуется сократить потребление следующих продуктов:
- жирного мяса, колбасных изделий, сосисок, мясных пирогов, сала, яичных желтков;
- топлёного и сливочного масел, твёрдых сыров, сливок, сметаны, мороженого;
- рыбной икры, кальмаров, креветок;
- тортов, печенья, шоколада;
- кокосового и пальмового масел.
Медицинские рекомендации предполагают, что доля жиров в суточном калораже не должна превышать 11% — это составляет 30 граммов жира в день для мужчин и 20 граммов для женщин. Жиры, содержащиеся в авокадо и жирной рыбе, такой как скумбрия, лосось и тунец, очень полезны для здоровья. Также желательно ежедневно включать в рацион одну чайную ложку оливкового масла.
Омега-3 жирные кислоты могут помочь снизить уровень триглицеридов. Однако важно помнить, что их избыток может привести к ожирению. Людям с высоким уровнем триглицеридов рекомендуется употреблять 2 порции жирной рыбы в неделю. В то же время нет убедительных доказательств, что добавки Омега-3 обладают теми же преимуществами. Согласно данным рандомизированных исследований, они эффективны для вторичной профилактики осложнений атеросклероза и сердечной недостаточности, таких как нарушения ритма и фибрилляция предсердий.

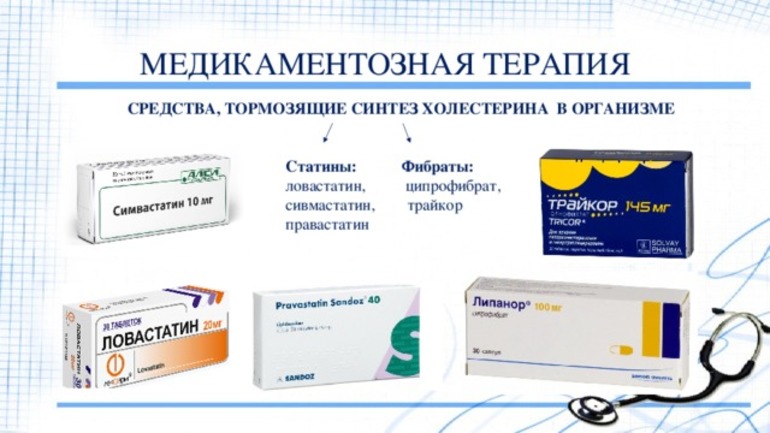
Лекарственные средства
Среди медикаментов, которые чаще всего назначаются, можно выделить статины, фибраты, никотиновую кислоту, желчегонные препараты, антиоксиданты и секвестранты желчных кислот. Однако в России использование последних в настоящее время запрещено. Если применение одного препарата не позволяет достичь целевого уровня ЛПНП, врач может рекомендовать комбинированную терапию, которая обеспечивает более эффективные результаты с меньшими побочными эффектами. Например, это может быть сочетание статинов с никотиновой кислотой.
В случаях, когда диета и медикаменты оказываются неэффективными, прибегают к экстракорпоральным методам для снижения повышенного уровня липидов. К таким методам относятся плазмаферез и аферез ЛНП, которые позволяют избирательно удалять ЛПНП и другие атерогенные частицы из плазмы крови. Этот подход используется по всему миру уже на протяжении тридцати лет и продолжает оставаться актуальным.
Профилактические мероприятия
Профилактика высокого уровня холестерина в организме основывается на соблюдении принципов здорового образа жизни. Важным шагом является замена насыщенных жиров на ненасыщенные, которые способствуют увеличению «хорошего» холестерина. Этот тип холестерина помогает выводить ЛПНП из организма, что, в свою очередь, снижает риск образования атеросклеротических бляшек в артериях. К продуктам, богатым «хорошими» жирами, относятся:
- жирная рыба: скумбрия, лосось, сардины;
- авокадо;
- семена и орехи;
- оливковое, рапсовое и подсолнечное масла.
Рекомендуется употреблять много клетчатки, а также цельнозерновые продукты, такие как рис, хлеб и макароны. Важно включать в рацион овощи и фрукты, богатые витаминами и минералами, и стараться съедать не менее пяти порций по 80 грамм в день.
Также необходимо отказаться от курения, так как это является одним из основных факторов риска развития гиперхолестеринемии, сердечно-сосудистых заболеваний и инсульта. Не менее важна и физическая активность. У людей, регулярно занимающихся спортом, наблюдается увеличение уровня ЛПВП, которые защищают организм от повышенного холестерина и сердечных заболеваний. Кроме того, физическая нагрузка помогает поддерживать нормальный вес и снижать артериальное давление. Рекомендуется уделять 150 минут в неделю физическим упражнениям средней интенсивности. Отличными вариантами могут быть плавание, велосипедные прогулки и пешие прогулки.
Атеросклероз — это распространенное сердечно-сосудистое заболевание, которое может привести к инфаркту миокарда, сердечной недостаточности, заболеваниям периферических сосудов и инсульту. Начальным этапом атерогенеза является повышенное содержание липопротеинов низкой плотности в стенках артерий. Здоровое сбалансированное питание, регулярные физические упражнения, а также отказ от алкоголя и курения могут значительно улучшить состояние артерий и защитить от атеросклероза.

Генетические факторы
Генетические факторы играют ключевую роль в определении уровня липопротеинов низкой плотности (ЛПНП) в организме. ЛПНП, часто называемые «плохим» холестерином, являются важным маркером сердечно-сосудистых заболеваний. Наследственность может влиять на уровень ЛПНП через различные механизмы, включая генетические мутации, полиморфизмы и наследственные синдромы.
Одним из наиболее известных генов, связанных с уровнем ЛПНП, является ген LDLR, который кодирует рецептор липопротеинов низкой плотности. Мутации в этом гене могут привести к снижению способности организма утилизировать ЛПНП, что, в свою очередь, приводит к их накоплению в крови. Люди с наследственной гиперхолестеринемией, вызванной мутациями в гене LDLR, могут иметь значительно повышенные уровни ЛПНП, что увеличивает риск сердечно-сосудистых заболеваний.
Другие гены, такие как APOB и PCSK9, также играют важную роль в метаболизме ЛПНП. Ген APOB кодирует белок, который является основным компонентом ЛПНП, и мутации в этом гене могут привести к изменению структуры и функции ЛПНП, что также может способствовать их повышению в крови. Ген PCSK9, в свою очередь, кодирует фермент, который регулирует уровень рецепторов ЛПНП на поверхности клеток. Повышенная активность PCSK9 может привести к снижению количества рецепторов LDL, что также способствует повышению уровня ЛПНП.
Кроме того, полиморфизмы в других генах, таких как APOE, могут влиять на уровень ЛПНП. Ген APOE кодирует белок, который участвует в метаболизме липидов и может влиять на уровень холестерина в крови. Разные аллели этого гена могут приводить к различным уровням ЛПНП, что подчеркивает важность генетической предрасположенности к повышению холестерина.
Важно отметить, что генетические факторы не действуют изолированно. Они могут взаимодействовать с окружающей средой, образом жизни и другими факторами, такими как диета и физическая активность. Например, даже у людей с генетической предрасположенностью к высокому уровню ЛПНП, здоровый образ жизни может помочь снизить риск развития сердечно-сосудистых заболеваний. Таким образом, понимание генетических факторов, влияющих на уровень ЛПНП, может помочь в разработке индивидуализированных стратегий профилактики и лечения.
Влияние диеты
Диета играет ключевую роль в формировании уровня липопротеинов низкой плотности (ЛПНП) в организме. ЛПНП, часто называемые «плохим» холестерином, могут накапливаться в стенках артерий, что приводит к атеросклерозу и повышает риск сердечно-сосудистых заболеваний. Понимание влияния различных компонентов питания на уровень ЛПНП может помочь в разработке эффективных стратегий для их снижения.
Одним из основных факторов, способствующих повышению ЛПНП, является потребление насыщенных жиров. Эти жиры, которые в основном содержатся в продуктах животного происхождения, таких как мясо, молочные продукты и некоторые растительные масла (например, кокосовое и пальмовое), могут повышать уровень ЛПНП в крови. Исследования показывают, что замена насыщенных жиров на ненасыщенные, содержащиеся в оливковом масле, авокадо и орехах, может способствовать снижению уровня ЛПНП.
Кроме того, трансжиры, которые часто встречаются в обработанных и жареных продуктах, также оказывают негативное влияние на уровень ЛПНП. Эти жиры не только повышают уровень ЛПНП, но и снижают уровень липопротеинов высокой плотности (ЛПВП), которые считаются «хорошим» холестерином. Поэтому ограничение потребления трансжиров является важным шагом в контроле уровня холестерина.
Углеводы, особенно простые сахара и рафинированные углеводы, также могут способствовать повышению ЛПНП. Избыточное потребление сахара приводит к увеличению уровня триглицеридов, что, в свою очередь, может способствовать повышению ЛПНП. Исследования показывают, что диеты с высоким содержанием сахара могут быть связаны с повышенным риском сердечно-сосудистых заболеваний.
На уровне диеты также важно учитывать потребление клетчатки. Растворимая клетчатка, содержащаяся в овсе, бобовых, яблоках и цитрусовых, может помочь снизить уровень ЛПНП. Она связывается с холестерином в кишечнике и способствует его выведению из организма. Увеличение потребления клетчатки может быть полезным для поддержания здорового уровня холестерина.
Не менее важным аспектом является общее количество калорий, потребляемых в течение дня. Избыточное потребление калорий может привести к увеличению массы тела и, как следствие, к повышению уровня ЛПНП. Поддержание здорового веса через сбалансированное питание и физическую активность является важным фактором в контроле уровня холестерина.
Таким образом, диета является одним из основных факторов, влияющих на уровень липопротеинов низкой плотности. Снижение потребления насыщенных и трансжиров, ограничение простых углеводов и увеличение потребления клетчатки могут значительно помочь в поддержании здорового уровня ЛПНП и снижении риска сердечно-сосудистых заболеваний.
Сопутствующие заболевания
Повышение уровня липопротеинов низкой плотности (ЛПНП) может быть связано с рядом сопутствующих заболеваний, которые оказывают значительное влияние на метаболизм липидов в организме. Эти заболевания могут способствовать как прямому увеличению синтеза ЛПНП, так и снижению их выведения из организма, что в конечном итоге приводит к повышенному риску сердечно-сосудистых заболеваний.
Одним из наиболее распространенных заболеваний, связанных с повышением ЛПНП, является диабет 2 типа. У пациентов с этим заболеванием наблюдается инсулинорезистентность, что приводит к нарушению обмена липидов. Инсулин играет важную роль в регуляции липидного обмена, и его недостаток может способствовать увеличению синтеза ЛПНП в печени. Кроме того, у диабетиков часто наблюдается дислипидемия, характеризующаяся повышением уровня триглицеридов и снижением уровня липопротеинов высокой плотности (ЛПВП), что также способствует повышению ЛПНП.
Еще одной группой заболеваний, способствующих повышению уровня ЛПНП, являются заболевания печени, такие как неалкогольная жировая болезнь печени (НАЖБП) и цирроз. При НАЖБП происходит накопление жира в клетках печени, что может нарушать нормальный метаболизм липидов и приводить к повышению синтеза ЛПНП. Цирроз, в свою очередь, может снижать способность печени к выведению ЛПНП из организма, что также приводит к их накоплению в крови.
Заболевания щитовидной железы, такие как гипотиреоз, также могут способствовать повышению уровня ЛПНП. Гипотиреоз приводит к снижению уровня тиреоидных гормонов, которые играют ключевую роль в регуляции обмена липидов. При недостатке этих гормонов наблюдается увеличение уровня ЛПНП, что связано с нарушением их метаболизма и выведения.
Кроме того, хронические воспалительные заболевания, такие как ревматоидный артрит и системная красная волчанка, могут также способствовать повышению уровня ЛПНП. Воспаление может изменять липидный обмен, приводя к увеличению синтеза ЛПНП и снижению их выведения. Это связано с тем, что воспалительные цитокины могут влиять на функции печени и жировой ткани, нарушая нормальный метаболизм липидов.
Таким образом, сопутствующие заболевания играют важную роль в патогенезе повышения уровня ЛПНП. Понимание этих взаимосвязей позволяет более эффективно подходить к диагностике и лечению пациентов с повышенным уровнем ЛПНП, а также разрабатывать стратегии профилактики сердечно-сосудистых заболеваний.