Сердечные отеки — это серьезная проблема, указывающая на заболевания сердечно-сосудистой системы. Понимание их механизма, симптомов и методов лечения важно для диагностики и терапии. В статье рассмотрим, что такое сердечные отеки, как они возникают, какие признаки их указывают, а также какие медицинские препараты и народные средства могут помочь в лечении. Эта информация будет полезна пациентам и специалистам, стремящимся улучшить качество жизни людей с этой патологией.
Что собой представляют сердечные отеки, механизм развития
Отечность представляет собой накопление жидкости в межклеточном пространстве. При заболеваниях сердечно-сосудистой системы сердце функционирует на пределе своих возможностей, не справляясь с объемом крови, который необходимо распределить по организму. В результате застойных процессов изменяется качество крови.
На ее состав влияют следующие компоненты:
- белки-альбумины и глобулины, которые удерживают жидкость внутри сосудов и поддерживают онкотическое давление;
- глюкоза и натрий — вещества с осмотическими свойствами, способствующие вытягиванию жидкости;
- гормоны (ренин, альдостерон, ангиотензин и другие) — регулируют проницаемость сосудистых стенок и их просвет.
Изменение баланса этих веществ на фоне колебаний артериального давления (АД) приводит к «выдавливанию» жидкости из сосудов, что вызывает ее накопление в мягких тканях, особенно в тех частях тела, которые находятся ниже. В течение дня отеки при сердечных заболеваниях чаще всего образуются на внешних сторонах стоп, а ночью — в области поясницы и ягодиц.
Врачи отмечают, что сердечные отеки возникают в результате нарушения кровообращения, связанного с недостаточной функцией сердца. При этом происходит задержка жидкости в тканях, что приводит к отекам, особенно в нижних конечностях. Основными механизмами развития данного состояния являются сердечная недостаточность, повышенное давление в венах и нарушение лимфооттока.
Для лечения сердечных отеков специалисты рекомендуют комплексный подход. В первую очередь, необходимо выявить и устранить основное заболевание, вызывающее отеки. Это может включать назначение диуретиков для уменьшения задержки жидкости, а также препаратов, улучшающих сердечную функцию. Важно также контролировать уровень соли в рационе и следить за физической активностью. Врачи подчеркивают, что своевременное обращение за медицинской помощью и соблюдение рекомендаций могут значительно улучшить качество жизни пациентов и предотвратить осложнения.

Механизм развития
Система кровообращения млекопитающих, включая человека, состоит из двух основных кругов — это сложные сети, включающие артерии, вены, капилляры и лимфатические сосуды. Большой круг кровообращения отвечает за доставку кислорода к периферийным тканям и удаление углекислого газа. Он начинается в левом желудочке сердца и завершается в правом предсердии.
Малый круг, известный как легочный, начинается в правом предсердии, откуда венозная кровь поступает в легочный ствол. Этот ствол делится на две ветви, каждая из которых направляется к одной из долей легких (парного органа). В легких кровь насыщается кислородом и возвращается обратно к сердцу, откуда уже поступает в большой круг кровообращения. Оба круга кровообращения соединяются в сердце.
Сердечная недостаточность (СН) развивается постепенно. На начальных стадиях миокард не справляется с перекачиванием всего объема крови, что приводит к ее застою в крупных сосудах большого круга. Стенки этих сосудов растягиваются, повышается давление, и межклеточная жидкость выдавливается из сдавленных тканей. В результате органы и ткани начинают испытывать нехватку кислорода, что приводит к гипоксии. Уровень гормона вазопрессина возрастает, что вызывает сужение сосудов. Это затрудняет работу почек: хотя объем свободной жидкости остается прежним, количество выделяемой мочи уменьшается. Из-за кислородного голодания активируется выработка веществ, которые увеличивают проницаемость стенок сосудов.
Внимание!
Нарушения в работе сердца могут стать причиной развития почечной, печеночной или полиорганной недостаточности.
| Механизм развития отеков | Причина | Методы лечения |
|---|---|---|
| Повышение гидростатического давления | Сердечная недостаточность (снижение насосной функции сердца, застой крови в венах), клапанные пороки сердца, гиперволемия (избыток жидкости в организме). | Диуретики (для выведения избыточной жидкости), ингибиторы АПФ/БРА (для снижения пред- и постнагрузки на сердце), бета-блокаторы (для улучшения функции сердца), ограничение потребления соли и жидкости. |
| Снижение онкотического давления плазмы | Тяжелая белковая недостаточность (кахексия, заболевания печени, нефротический синдром), потеря белка через почки. | Лечение основного заболевания, коррекция белкового обмена (белковая диета, инфузии альбумина при необходимости). |
| Повышение проницаемости капилляров | Воспалительные процессы (миокардит, перикардит), ишемия миокарда, аллергические реакции, сепсис. | Лечение основного заболевания (противовоспалительные препараты, антибиотики при инфекции), стабилизация состояния. |
| Нарушение лимфатического оттока | Сдавление лимфатических сосудов (опухоли), врожденные аномалии лимфатической системы, последствия операций. | Компрессионная терапия, лимфодренажный массаж, хирургическое лечение при необходимости. |
| Активация ренин-ангиотензин-альдостероновой системы (РААС) | Снижение перфузии почек при сердечной недостаточности, что приводит к задержке натрия и воды. | Ингибиторы АПФ, блокаторы рецепторов ангиотензина II (БРА), антагонисты альдостерона (спиронолактон, эплеренон). |
| Повышение венозного давления | Правожелудочковая сердечная недостаточность, тромбоз глубоких вен, констриктивный перикардит. | Диуретики, лечение основного заболевания, антикоагулянты при тромбозе. |
Причины
Кардиальные отеки не всегда обусловлены проблемами с сердцем или сосудами. Тем не менее, основными причинами, способствующими развитию сердечных отеков, являются:
- снижение онкотического давления;
- гипертония, возникающая из-за сужения сосудов;
- недостаточность миокарда, связанная с кардиомиопатией, врожденными аномалиями сердца или перикардитом;
- различные аритмии, включая тахикардию, брадикардию и стенокардию;
- воспалительные процессы в сердечных структурах инфекционного происхождения;
- инфаркт миокарда;
- ишемическая болезнь сердца.
Сердечные отеки могут также возникать при варикозном расширении вен, которое связано с воспалением внутренних стенок сосудов, а также при заболеваниях почек, нарушающих отток мочи, и печеночной недостаточности, приводящей к хронической интоксикации организма. Нарушения обменных процессов могут быть вызваны аллергическими реакциями — как острыми, так и хроническими, эндокринными расстройствами и лимфостазом. Поэтому лечение сердечных отеков должно проводиться только после точного определения их причины. Симптоматическая терапия может дать временное облегчение, но как только курс лечения завершается, отечность, как правило, возвращается.
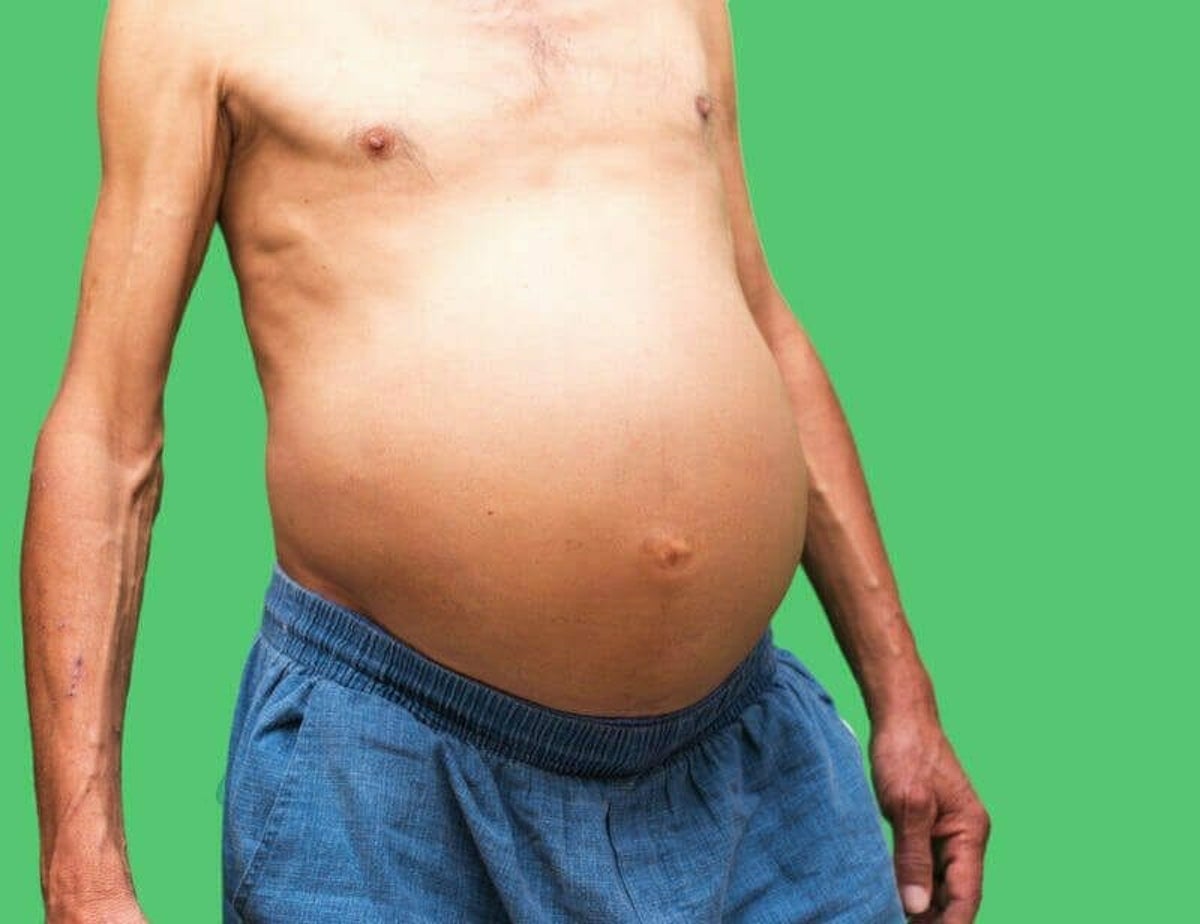
Характерные признаки отеков, вызванные нарушением работы сердечно-сосудистой системы
В отличие от отеков, возникающих в мягких тканях из-за нарушений в работе почек, сердечные отеки проявляются не утром, а вечером. Обычно они симметричны и начинаются с задней части стопы, постепенно поднимаясь к лодыжкам. Если не начать лечение вовремя, отеки могут распространиться на бедра и ягодицы. В самых тяжелых случаях жидкость может накапливаться в брюшной полости (асцит наблюдается в 5% случаев сердечной недостаточности).
Важно!
Неравномерная опухлость нижних конечностей при сердечных заболеваниях может быть связана с развитием варикозного расширения вен. Эти состояния часто возникают одновременно.
Сердечные отеки, как правило, усиливаются к вечеру. В течение дня, находясь в горизонтальном положении, межклеточная жидкость под действием силы тяжести скапливается в нижних частях тела. Сердце не справляется с перекачиванием всего объема крови, что приводит к застою в крупных венах, расширению сосудов и ухудшению общего состояния.
Основным признаком сердечных отеков является снижение температуры в области припухлостей. Застойные процессы нарушают обмен веществ в тканях, что приводит к уменьшению поступления кислорода и замедлению окислительных процессов. В результате ноги начинают мерзнуть, а на них могут появляться «мурашки».
Интересно!
Отеки, вызванные воспалительными процессами, на ощупь горячие, в то время как почечные отеки имеют такую же температуру, как и окружающие ткани.
Из-за вышеописанных изменений — нарушений обмена веществ и гипоксии — меняется цвет кожи. Сначала она становится бледной, затем приобретает голубоватый оттенок, а позже — синюшно-фиолетовый. Еще одним характерным признаком является плотность кожи. Она натянута, и если надавить на пораженную область, остается ямка, которая долго не исчезает. При этом пациент не испытывает боли, так как чувствительность снижается из-за атрофии нервных окончаний.
«Сердечный отек» развивается постепенно, и его появление сопровождается медленным нарастанием. Сначала небольшие объемы венозной крови застаиваются, под действием силы тяжести «стекают» в нижние конечности, расширяя сосуды и выдавливая межклеточную жидкость. Избавиться от отеков бывает сложно — мочегонные средства, растирания, компрессы и припарки часто не приносят результата, а иногда даже усугубляют ситуацию. Отеки уменьшаются только при восстановлении насосной функции сердца.
Застой межклеточной жидкости — это не единственный симптом сердечной недостаточности. На патологию сердечных мышц указывают и другие органические изменения:
- Одышка — сбой дыхательного ритма, усиливающийся при физических нагрузках. При замедлении кровотока в большом круге кровообращения замедляется и его прохождение по малому. Пациенты жалуются на невозможность сделать глубокий вдох и нехватку воздуха.
- Слабость и головокружение — возникают из-за гипоксии. При замедлении кровотока в мышцы и головной мозг поступает недостаточно кислорода. Нарастает слабость, становится сложно сосредоточиться, нарушаются функции памяти и координации. Эти симптомы могут проявляться раньше, чем отеки.
- Цианоз — кожа сначала бледнеет, а затем становится голубоватой. Это происходит из-за недостатка кислорода в артериальной крови, особенно страдают капилляры. Если они расположены близко к поверхности кожи, лицо может выглядеть «прозрачным».
- Сердечные боли обычно локализуются с левой стороны грудной клетки (наиболее выражены при ишемической болезни). Затем они могут иррадиировать в левое плечо и правое подреберье. Если правый желудочек сердца не справляется с нагрузкой, возникает застой крови в воротной вене, что приводит к накоплению крови и растяжению капсулы печени, которая давит на окружающие ткани.
Еще одним признаком сердечной недостаточности являются «барабанные пальцы» или «пальцы Гиппократа». При хронической дыхательной недостаточности и сердечной недостаточности форма ногтевых фаланг пальцев меняется — они утолщаются и становятся тусклыми. Обычно страдают обе верхние конечности одновременно. Если начать лечение сердечных отеков на ранних стадиях, можно предотвратить развитие более серьезных симптомов.
https://youtube.com/watch?v=tr-zlGeOTh0
Диагностика
Даже после того, как пациент выразил свои жалобы, определить причину отечности на основе клинической картины бывает сложно. Диагностика начинается с проведения стандартных обследований: контроля артериального давления, анализа крови — общего, на уровень холестерина и тиреоидные гормоны, а также анализа мочи. В ходе осмотра врач выполняет физикальное обследование, используя фонендоскоп для прослушивания сердечных ритмов и легочных тонов. Ранее для определения границ органов применяли перкуссию, но сейчас пациентов чаще направляют на ультразвуковое исследование.
Специфические обследования при первичном обращении включают:
- Ультразвуковое исследование — для исключения патологий почек и печени;
- Электрокардиографию — для выявления нарушений ритма и гипертрофии сердечных желудочков;
- Анализ крови на предсердный натрийуретический гормон — маркер сердечной недостаточности;
- Рентгенографию — для пациентов с выраженными отеками.
Комплекс диагностических процедур подбирается индивидуально для каждого пациента. Для исключения дисфункции почек или печени назначается биохимический анализ, в ходе которого определяются показатели: билирубин, АЛаТ, АСаТ, протромбиновый индекс, мочевина и креатинин. Возможно, потребуется направление на МРТ или КТ.
Интересно!
Иногда проводится специфическое диагностическое исследование — эксперимент Кауфмана. Этот метод позволяет определить, с какой дисфункцией органа связано появление отечности. Процедура остается популярной среди врачей, работающих в учреждениях, не имеющих дорогостоящего оборудования.
Пациенту предлагают выпить 400-500 мл воды каждый час в течение трех часов. Затем его укладывают, подложив под ноги валик, чтобы они находились выше уровня сердца. После этого необходимо ходить или стоять еще два часа. Периодически берут анализ мочи. Динамику кровообращения при сердечной недостаточности оценивают по плотности образца. Если в первом образце плотность нормальная, во втором — низкая после лежания, а в третьем — высокая после активности, диагноз сердечной недостаточности подтверждается. При декомпенсированной сердечной недостаточности метод Кауфмана использовать опасно.
Признаки и лечение дилатации камер сердца. Дилатация — это расширение или растяжение любого полого органа, при этом утолщение стенок не должно наблюдаться.
Лечение
При установленном диагнозе и наличии накопления внеклеточной жидкости в мягких тканях, вызванного сердечной дисфункцией, требуется комплексный подход к лечению. Если процесс прогрессирует быстро и стал следствием инфекционных заболеваний, пациенту может быть рекомендована госпитализация. Лечение в домашних условиях возможно при рецидивах хронической сердечной недостаточности или у пациентов с умеренными отеками. Основное внимание в терапии уделяется устранению или достижению ремиссии основного заболевания. Для уменьшения отеков может понадобиться симптоматическая терапия. Кроме того, пациенту следует долгое время соблюдать специальную диету.
Основное лечение
Терапевтические подходы и дополнительные меры зависят от стадии заболевания. На первой стадии достаточно раз в полгода поддерживать здоровье с помощью медикаментов, как уточняет кардиолог. Корректировать режим дня не требуется, так как симптомы проявляются лишь при значительной физической нагрузке.
На второй стадии А (II-A), когда наблюдаются нарушения кровообращения в малом круге, кожа начинает бледнеть, а губы синеют. В этом случае рекомендуется проходить стационарное лечение хотя бы раз в год. Специальная диета становится обязательной, а физическую активность следует ограничить. На стадии Б (II-B), когда нарушается кровообращение как в большом, так и в малом круге, пациенты начинают испытывать боли в груди. Им требуется корректировка режима дня, переход на специальное питание и ограничение физической нагрузки. В некоторых случаях их могут признать нетрудоспособными.
На третьей стадии пациентам присваивают инвалидность. К основному заболеванию часто добавляются почечная и печеночная недостаточность, цирроз печени и диффузный пневмосклероз. Остановить конечную стадию с помощью консервативной терапии невозможно. Стабилизация состояния возможна только через хирургическое вмешательство, если патологические изменения внутренних органов не достигли терминальной стадии.
Из-за быстрого ухудшения состояния лечение сердечной недостаточности необходимо начинать на ранних этапах. Для достижения ремиссии могут быть назначены:
- Ингибиторы АПФ, такие как Лизиноприл, Рамиприл, Каптоприл и Эналаприл. Эти препараты помогают предотвратить деградацию структуры миокарда.
- Бета-блокаторы — Атенолол, Бисопролол, Анаприлин. Они устраняют тахикардию и снижают потребность миокарда в кислороде.
- Сердечные гликозиды, чаще всего Дигоксин. Эти препараты увеличивают выброс крови, усиливая сократительную способность сердца.
- Диуретики — Гипотиазид, Фуросемид, Лазикс. Они помогают устранить отеки.
- Препараты, содержащие калий и магний — Аспаркам, Панангин, Кудесан. Восполнение запасов этих минералов, которые теряются с межклеточной жидкостью, необходимо для стабилизации сердечного ритма.
- Статины — Аторвастатин, Ливазо, Крестор, Розувастатин. Они необходимы при ишемической болезни.
- Непрямые антикоагулянты — Гепарин, Венолайф, Варфарин. Эти препараты снижают свертываемость крови и предотвращают образование тромбов.
Для симптоматической терапии применяются периферические вазодилататоры (Празозин, Натрия нитропруссид) для снятия ангинозной боли, а также негликозидные инотропные стимуляторы (Адреналин, Добутамин) при гипотонии. Возможно назначение и других лекарств в зависимости от клинической картины.
Внимание!
Лечение должно проводиться под наблюдением врача. Может потребоваться корректировка дозировок или изменение терапевтической схемы.
Народная медицина
Перед использованием рецептов на основе лекарственных растений обязательно проконсультируйтесь с врачом. Травяные отвары и настои могут не сочетаться с медикаментозными средствами.
Наиболее распространенные средства:
- Ягоды калины способствуют увеличению мочеотделения. Свежие или сушеные плоды в количестве 1 ч. л. заливают 1 стаканом кипятка и кипятят в течение 10 минут. Полученный настой можно подсластить медом. В день рекомендуется выпивать до 3 стаканов.
- Полынь помогает при тахикардии, одышке и стенокардии. Рекомендуется принимать 45 мл в день, разделив на равные порции за 30 минут до еды. Для отвара 2 ст. л. заливают 0,5 л воды, кипятят 15 минут, настаивают, процеживают и доводят до первоначального объема.
- Двудомная крапива способствует нормализации кровообращения. Для настоя высушенное сырье заваривают, как крепкий чай, из расчета 1 ст. л. на стакан кипятка. Пить вместо чая утром и вечером.
- Витаминный чай для восполнения запасов витаминов и минералов. Смешивают равные части ягод шиповника и красной рябины. Лучше всего заваривать в термосе, употребляют как компот или морс. Подслащивать рекомендуется акациевым или гречишным медом.
- Семена петрушки обладают выраженным мочегонным эффектом. Их настаивают не менее 10 часов в термосе, заливая 1 ч. л. семян стаканом холодной воды. В течение дня следует выпить все равными порциями.
- Спаржа способствует улучшению обменных процессов в миокарде. Растение высушивают целиком и готовят настой в термосе — 3 ст. л. на 250 мл кипятка. Через 2 часа процеживают. Принимают по 1 ст. л. каждый час в течение 3-5 дней.
- Мочегонный сбор состоит из 1 части хвоща, 2 частей спорыша и 3 частей цветков боярышника. Заваривают горячей водой: 1 ст. л. на 1 стакан. Выпивать нужно до 13:00, принимая небольшими глотками.
- Ландыш содержит сердечные гликозиды и является ядовитым растением, поэтому перед его использованием необходимо проконсультироваться с кардиологом. Настой готовят из расчета: 1 ч. л. на 200 мл кипятка. Принимают по половине столовой ложки 3 раза в день.
- Успокаивающий сбор снижает нагрузку на сердце. Смешивают 3 части корней валерианы, 3 части мяты перечной и 4 части мелиссы. Заваривают, как чай, и принимают по половине стакана утром и перед сном.
- Мята обладает успокаивающим эффектом. Заваривают с утра и пьют по половине стакана.
- Для стимуляции кровообращения в ногах рекомендуется делать ножные ванночки. Свежую крапиву измельчают и настаивают 2-3 горсти в 1,5 л кипятка в течение 15 минут. Остужают до 45-50°С и опускают ноги на 10 минут.
В народных рецептах часто встречается рекомендация: «заварить, как чай». Это означает, что нужно залить 1 ст. л. растительного сырья 250 мл кипятка и настаивать под крышкой 15-20 минут.
Важно!
Продолжительность курса лечения настоями и отварами не должна превышать 1,5-2 месяцев, если нет других указаний. Ванночки можно делать 1 раз в 2 дня на протяжении 7-8 месяцев.
Питание
Рекомендуется следовать диете номер 10 по Певзнеру. Необходимо минимизировать потребление соли, добавляя ее только в готовые блюда. Уменьшение калорийности достигается за счет снижения содержания углеводов и жиров. Рекомендуемые методы приготовления пищи: тушение, отваривание, запекание в фольге и паровая обработка. Суточная калорийность должна составлять около 2500 ккал.
Следует ограничить употребление: кофе, крепкого чая, масел (как сливочного, так и растительного), зеленого горошка, белокочанной капусты, редьки, газированных напитков, а также резких овощей, таких как лук и чеснок. Разрешается употребление сельди, но предварительно ее нужно вымочить в молоке. Запрещены: копчености, консервы, шоколад, субпродукты, крепкие бульоны, грибы и рыба.
Разрешенные продукты:
- Хлеб — без добавления сахара;
- Выпечка — с отрубями;
- Супы — на ненасыщенных бульонах или молочные;
- Нежирное мясо и рыба;
- Яйца — не более 3 штук в неделю;
- Овощи — картофель, помидоры, огурцы, свекла, кабачки, морковь;
- Крупы и макароны;
- Молоко и кисломолочные продукты;
- Сладкие фрукты — персики, груши, сливы;
- Десерты — предпочтительно ягодные: варенье, муссы, зефир, мармелад;
- Напитки — чаи (слабый черный или фруктовый), компоты, морсы, соки.
Питаться следует небольшими порциями, 5-6 раз в день, не забывая о продуктах, богатых калием, таких как печеный картофель, бананы, изюм и гречневая каша. При использовании диуретиков в рацион можно добавить орехи, семечки и виноград. Соль лучше заменить соевым соусом или лимонным соком.
Примерное меню на день при отеках:
- Завтрак — манная каша, хлеб с сливочным сыром, чай с молоком.
- Перекус — горсть сухофруктов.
- Обед — суп-пюре из картофеля и цветной капусты со сметаной, паровая рыба с картофелем, компот из фруктов.
- Полдник — галетное печенье с отваром шиповника.
- Ужин — тушеная рыба с морковным пюре или сладкий плов, чай с молоком.
- На ночь — кефир или йогурт.
При тяжелой сердечной недостаточности и выраженных отеках рекомендуется придерживаться диеты Кареля. Суточный рацион делится на 8-10 приемов пищи. В течение трех дней ограничивают потребление 800 мл теплого молока и 100 мл отвара шиповника, распределяя их на равные порции. В следующие три дня в меню добавляют 200 г манки на молоке и 50 г хлеба с маслом.
Следующий трехдневный цикл включает 700 г молока, 150 г несдобного хлеба, 200 г пюре из разрешенных овощей, 50 г масла и 2 яйца. Затем можно перейти на диету по Певзнеру. Такая разгрузка при ухудшении состояния помогает быстро избавиться от отеков.
Возможные осложнения
Отеки, которые возникают время от времени после интенсивных физических нагрузок, стрессов или тяжелых заболеваний, а также как следствие осложнений, обычно не представляют опасности. Однако, если они продолжаются более двух недель, возникают периодически и сопровождаются одышкой и общей слабостью, это является поводом для обращения к врачу.
Такой симптом может указывать на проблемы с кровообращением, что в дальнейшем может не только усугубить сердечную недостаточность, но и привести к развитию заболеваний печени и почек. Само наличие отеков также оказывает негативное воздействие. Застой крови в нижних конечностях приводит к выдавливанию межклеточной жидкости и нарушает обменные процессы в эпителиальных тканях.
Игнорирование своего здоровья может привести к следующим осложнениям:
- лимфаденомы (отеки нижних конечностей) — способствуют образованию трофических язв, возникают участки, лишенные питательных веществ, появляются флегмоны и зоны некроза;
- гидроторакс — накопление жидкости в плевральной полости;
- асцит — скопление межклеточной жидкости в брюшной полости;
- гидроперикард — транссудат скапливается в околосердечной сумке, что называется сердечной водянкой.
Хирургическое вмешательство при сердечной недостаточности может быть затруднено. Прогноз на восстановление зависит от основного заболевания, которое стало причиной отеков. Если сердечные заболевания начинают лечить на ранних стадиях, отечность может быстро исчезнуть. Однако нельзя судить о победе над болезнью только по исчезновению отеков, так как это не влияет на окончательный прогноз.
Профилактика
При возникновении отеков сердечного характера важно предпринять шаги для предотвращения прогрессирования основного заболевания.
- Снизьте потребление соли в своем рационе, исключите острые и пряные блюда.
- Увеличьте количество свежих овощей и фруктов, а также полезных напитков, избегая алкоголя, сладких газировок и крепкого кофе.
- Повышайте физическую активность, делайте массаж ног и принимайте ванночки, включая контрастные. Не забывайте выделять время для пеших прогулок.
- Соблюдайте сбалансированное питание и следите за своим весом.
- Откажитесь от курения и употребления алкоголя.
Декомпенсированная сердечная недостаточность: что это такое, причины и методы лечения. Сердечная недостаточность представляет собой патологическое состояние, при котором наблюдаются нарушения…
Чтобы избавиться от сердечных отеков, необходимо пить больше воды (с учетом состояния почек). Если жидкость поступает в организм без ограничений, ему не нужно ее накапливать. При обострении хронических или соматических заболеваний следует обратиться к врачу и предотвратить образование инфекционных очагов в организме. В случае обострения патогенные микроорганизмы могут распространяться по кровотоку и вызывать воспаление сердечной мышцы — эндокардит. Эффективное лечение возможно только на ранних стадиях. Ухудшение состояния может привести к развитию полиорганной недостаточности.
https://youtube.com/watch?v=zRnIjQx_SAU
Роль физических упражнений в лечении сердечных отеков
Физические упражнения играют важную роль в лечении сердечных отеков, так как они способствуют улучшению кровообращения, укреплению сердечно-сосудистой системы и снижению уровня жидкости в организме. Сердечные отеки, как правило, возникают в результате недостаточной функции сердца, что приводит к задержке жидкости в тканях. Регулярная физическая активность может помочь в улучшении состояния пациентов, страдающих от этой проблемы.
Во-первых, физические упражнения способствуют улучшению работы сердца. Умеренная аэробная активность, такая как ходьба, плавание или велоспорт, помогает увеличить сердечный выброс и улучшить перфузию тканей. Это, в свою очередь, способствует уменьшению отеков, так как улучшение кровообращения помогает организму более эффективно выводить лишнюю жидкость.
Во-вторых, физическая активность способствует улучшению обмена веществ и снижению веса, что также является важным аспектом в лечении сердечных отеков. Избыточный вес создает дополнительную нагрузку на сердце, что может усугубить состояние пациента. Упражнения помогают сжигать калории и способствуют снижению массы тела, что может привести к уменьшению отеков.
Кроме того, физические упражнения помогают улучшить лимфатический дренаж. Лимфатическая система играет ключевую роль в удалении избыточной жидкости из тканей. Упражнения, особенно те, которые задействуют большие группы мышц, способствуют сокращению мышц, что помогает «прокачивать» лимфу и уменьшать отеки.
Важно отметить, что выбор типа и интенсивности физических упражнений должен быть индивидуализированным и согласованным с врачом. В некоторых случаях, особенно при наличии сопутствующих заболеваний, могут быть противопоказания к определенным видам активности. Например, пациентам с тяжелой сердечной недостаточностью могут быть рекомендованы более щадящие формы физической активности, такие как легкая ходьба или специальные дыхательные упражнения.
Кроме того, важно учитывать, что физические упражнения должны сочетаться с другими методами лечения, такими как медикаментозная терапия и соблюдение диеты с низким содержанием соли. Комплексный подход к лечению сердечных отеков, включающий физическую активность, может значительно улучшить качество жизни пациентов и снизить риск осложнений.
В заключение, физические упражнения являются важным компонентом в лечении сердечных отеков. Они помогают улучшить работу сердца, способствуют снижению веса и улучшают лимфатический дренаж. Однако перед началом любой программы упражнений необходимо проконсультироваться с врачом для определения наиболее подходящего и безопасного режима физической активности.
Психологические аспекты и влияние стресса на сердечные отеки
Психологические аспекты играют значительную роль в развитии сердечных отеков, так как эмоциональное состояние человека может оказывать влияние на множество физиологических процессов в организме. Стресс, тревога и депрессия могут приводить к активации симпатической нервной системы, что, в свою очередь, вызывает увеличение частоты сердечных сокращений и повышение артериального давления. Эти изменения могут усугубить уже существующие сердечно-сосудистые заболевания и способствовать развитию отеков.
Одним из механизмов, через который стресс влияет на сердечные отеки, является нарушение водно-электролитного баланса. При стрессе организм выделяет гормоны, такие как кортизол и адреналин, которые могут способствовать задержке натрия и воды. Это приводит к увеличению объема циркулирующей крови и, как следствие, к отекам, особенно в нижних конечностях и области живота.
Кроме того, хронический стресс может вызывать воспалительные процессы в организме, что также может способствовать развитию сердечных отеков. Воспаление приводит к повреждению сосудистой стенки, что увеличивает проницаемость капилляров и способствует выходу жидкости в окружающие ткани. Это состояние может усугубляться при наличии сопутствующих заболеваний, таких как сердечная недостаточность или заболевания почек.
Психологические факторы также могут влиять на поведение человека, что в свою очередь сказывается на его здоровье. Люди, испытывающие высокий уровень стресса, могут чаще прибегать к нездоровым привычкам, таким как курение, злоупотребление алкоголем или неправильное питание. Эти факторы могут усугубить состояние сердечно-сосудистой системы и способствовать развитию отеков.
Методы лечения, направленные на снижение уровня стресса, могут оказать положительное влияние на состояние пациентов с сердечными отеками. Психотерапия, медитация, йога и физическая активность могут помочь в управлении стрессом и улучшении общего состояния здоровья. Кроме того, важно учитывать необходимость комплексного подхода к лечению, который включает как медикаментозные, так и немедикаментозные методы.
Таким образом, понимание взаимосвязи между психологическими аспектами и развитием сердечных отеков является важным шагом в их профилактике и лечении. Устранение или минимизация стресса может значительно улучшить качество жизни пациентов и снизить риск развития серьезных осложнений.
Современные исследования и перспективы лечения сердечных отеков
Сердечные отеки, или отеки, вызванные сердечной недостаточностью, представляют собой серьезную медицинскую проблему, требующую комплексного подхода к диагностике и лечению. В последние годы исследования в этой области значительно продвинулись, открывая новые горизонты для терапии и улучшения качества жизни пациентов.
Одним из основных направлений современных исследований является изучение патофизиологических механизмов, приводящих к развитию сердечных отеков. Установлено, что основным фактором является нарушение гемодинамики, которое приводит к увеличению венозного давления и, как следствие, к транссудации жидкости в интерстициальное пространство. Это может быть вызвано различными состояниями, такими как ишемическая болезнь сердца, артериальная гипертензия и кардиомиопатии.
Современные методы визуализации, такие как эхокардиография и магнитно-резонансная томография, позволяют более точно оценить состояние сердечно-сосудистой системы и выявить причины отеков. Эти технологии помогают врачам не только диагностировать, но и мониторировать эффективность лечения, что является важным аспектом в управлении сердечной недостаточностью.
В последние годы активно исследуются новые фармакологические препараты, направленные на улучшение сердечной функции и уменьшение отеков. Например, антагонисты рецепторов ангиотензина II и ингибиторы фермента, превращающего ангиотензин, показали свою эффективность в снижении венозного давления и уменьшении отеков у пациентов с сердечной недостаточностью. Кроме того, диуретики остаются основным средством для контроля отеков, однако их применение должно быть тщательно сбалансировано, чтобы избежать электролитных нарушений и дегидратации.
Перспективы лечения сердечных отеков также связаны с использованием клеточной терапии и генетических методов. Исследования показывают, что стволовые клетки могут способствовать восстановлению поврежденной сердечной ткани и улучшению функции сердца. Генетические подходы, такие как генная терапия, направлены на коррекцию молекулярных нарушений, приводящих к сердечной недостаточности, и могут стать основой для новых методов лечения в будущем.
Кроме того, важным аспектом является комплексный подход к лечению, включающий изменения в образе жизни, такие как диетотерапия, физическая активность и контроль факторов риска. Образовательные программы для пациентов также играют ключевую роль в управлении заболеванием, позволяя им лучше понимать свое состояние и активно участвовать в процессе лечения.
Таким образом, современные исследования в области сердечных отеков открывают новые возможности для диагностики и лечения, что позволяет значительно улучшить прогноз и качество жизни пациентов. Однако для достижения максимальной эффективности необходимо продолжать исследования и внедрять новые методы в клиническую практику.