Повышенный уровень холестерина в крови — одна из основных причин сердечно-сосудистых заболеваний, что делает его контроль важным для здоровья. В статье рассмотрим медикаменты для лечения гиперхолестеринемии: статины, фибраты, секвестранты, ингибиторы всасывания холестерина и никотиновую кислоту. Понимание показаний и механизмов действия этих средств поможет читателям осознанно подходить к лечению и профилактике заболеваний, связанных с повышенным холестерином.
Показания к применению медикаментов
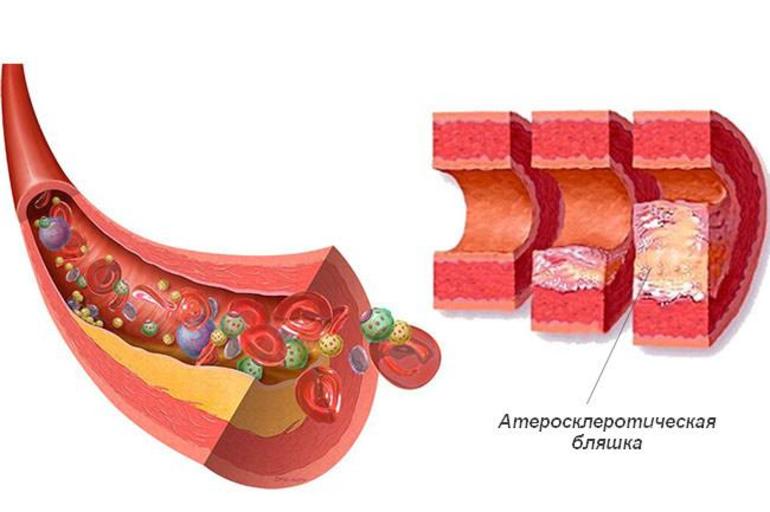
Повышенный уровень холестерина, также известного как холестерол, может привести к серьезным последствиям, таким как инфаркт, инсульт или сердечная недостаточность. Чтобы предотвратить эти опасные состояния, врачи часто назначают пациентам специальные медикаменты.
Показания для назначения гиполипидемических препаратов:
- Лекарственные средства рекомендуются при стабильном уровне холестерина в крови, превышающем 8 ммоль/л. В случае единичных колебаний уровень холестерина не требует медикаментозного вмешательства.
- Лечение необходимо тем пациентам, которые уже перенесли инфаркт миокарда или инсульт, даже при незначительном повышении уровня холестерина. Это связано с высоким риском возникновения осложнений, которые могут затронуть ослабленное сердце и мозг.
- Препараты могут быть назначены в профилактических целях во время реабилитации после сосудистых операций.
- Лечение также требуется при повышенном уровне С-реактивного белка.
Врач может рекомендовать медикаменты людям с незначительно повышенным уровнем холестерина и кальция в крови, а также при наличии кальцификации сосудов и атеросклероза. Эти заболевания могут развиваться быстро, поэтому важно принять срочные меры для контроля уровня холестерина.

Врачи отмечают, что для лечения повышенного холестерина существует несколько эффективных медикаментов, которые помогают снизить уровень липидов в крови и минимизировать риск сердечно-сосудистых заболеваний. Статины, такие как аторвастатин и симвастатин, являются наиболее распространенной группой препаратов, которые блокируют фермент, ответственный за синтез холестерина в печени. Кроме того, специалисты выделяют препараты из группы фибратов, которые помогают снизить уровень триглицеридов и повышают уровень HDL-холестерина. Врачи также рекомендуют использование ингибиторов PCSK9, которые показывают высокую эффективность у пациентов с генетической предрасположенностью к гиперхолестеринемии. Однако, несмотря на эффективность медикаментов, специалисты подчеркивают важность комплексного подхода к лечению, включая изменения в образе жизни, такие как правильное питание и физическая активность.
Использование статинов
В организме холестерин синтезируется печенью. При нарушении её функционирования происходит избыточное производство этого вещества, что может привести к гиперхолестеринемии. Одними из наиболее эффективных средств для снижения уровня холестерина являются статины. Эти медикаменты препятствуют выработке холестерина печенью и уменьшают его концентрацию в крови.
Статины обладают мощным гиполипидемическим эффектом. Пациенты принимают эти препараты на протяжении длительного времени. Дозировку и продолжительность лечения определяет врач.
Существует несколько групп статинов:
- 1 поколение. Эти таблетки отличаются доступной ценой и высокой эффективностью. Они основаны на симвастатине. Наиболее известные препараты — Вазилип, Зокор, Симвагексал, Симвастатин Алкалоид.
- 2 поколение. Эти медикаменты созданы на основе флувастатина. Лескол Форте считается одним из лучших в этой группе. Он действует мягко, что делает его популярным выбором для диабетиков. Однако его не следует использовать при заболеваниях желчных путей и аллергии на арахис.
- 3 поколение. Препараты этой группы основаны на аторвастатине. К числу лучших относятся Аторис, Новостат, Торвакард, Тулип. Хотя они имеют высокую стоимость, эффект от их применения становится заметным уже через две недели лечения.
- 4 поколение. Эти медикаменты довольно дорогие, но считаются самыми эффективными для снижения уровня холестерина. Лечение обычно начинается с минимальной дозы, которая постепенно увеличивается. Популярные препараты для снижения холестерина — Акорта, Крестор, Ливазо, Мертенил, Розарт.
Назначение этих средств должно осуществляться только врачом. Специалист подбирает препараты, основываясь на массе тела и уровне холестерина пациента.

| Класс препаратов | Примеры действующих веществ | Механизм действия |
|---|---|---|
| Статины | Аторвастатин, Розувастатин, Симвастатин | Снижают выработку холестерина в печени, увеличивают количество рецепторов ЛПНП |
| Фибраты | Фенофибрат, Гемфиброзил | Снижают уровень триглицеридов, повышают уровень ЛПВП |
| Ингибиторы абсорбции холестерина | Эзетимиб | Блокируют всасывание холестерина в кишечнике |
| Секвестранты желчных кислот | Холестирамин, Колесевелам | Связывают желчные кислоты в кишечнике, стимулируя печень использовать холестерин для их синтеза |
| Ингибиторы PCSK9 | Эволокумаб, Алирокумаб | Увеличивают количество рецепторов ЛПНП на поверхности печеночных клеток, что приводит к более эффективному удалению холестерина из крови |
| Омега-3 жирные кислоты | Эйкозапентаеновая кислота (ЭПК), Докозагексаеновая кислота (ДГК) | Снижают уровень триглицеридов, обладают противовоспалительным действием |
Описание фибратов
Фибраты помогают восстановить баланс холестерина, а также регулируют его выработку и общий обмен жиров в организме. Эти препараты могут быть назначены отдельно от статинов, однако их совместное применение допустимо только в сложных случаях, таких как наследственная гиперлипидемия.
Наиболее действенные фибраты:
- Безафибрат. Активный компонент этого препарата способствует снижению уровня холестерина и глюкозы в крови. Его назначают пациентам, страдающим от атеросклероза и сахарного диабета. К аналогам данного медикамента относятся Безалин и Оралипин.
- Гемфиброзил. Это малотоксичное средство эффективно снижает уровень холестерина низкой плотности и способствует его выведению с желчью. При необходимости его можно заменить на Гевилон, Иполипид, Нормолип или Регулип.
- Фенофибрат. Это производное фибриновой кислоты снижает уровень холестерина и триглицеридов. При длительном применении препарата образование бляшек на стенках сосудов останавливается. Кроме того, он снижает уровень мочевой кислоты и разжижает кровь. Аналогами этого средства являются Липантил и Грофибрат.
Фибраты часто назначаются пациентам с диабетом. Цены на эти препараты колеблются в диапазоне от 800 до 1400 рублей. В процессе лечения крайне важно регулярно контролировать уровень липидов в крови.

Действие секвестрантов
Секвестранты обычно применяются в комбинации с другими препаратами для снижения уровня холестерина. Эти лекарства редко назначаются как единственное средство. Секвестранты связывают желчные кислоты, которые образуются в процессе обмена жиров и холестерина, и способствуют их выведению из организма. Действие этих препаратов ограничивается кишечником, они не попадают в кровоток.
Врач может рекомендовать один из следующих препаратов:
- Колесевелам. Это средство считается наиболее эффективным среди секвестрантов и может быть безопасно использовано даже во время беременности.
- Колестипол. Данный препарат работает непосредственно в кишечнике, предотвращая всасывание холестерина из пищи.
- Холестирамин. Этот медикамент проникает в тонкий кишечник и образует комплексы с желчными кислотами, что препятствует всасыванию холестерина и других питательных веществ в кровь. Высокая эффективность Холестирамина объясняется его двойным механизмом действия.
Локальное воздействие этих препаратов минимизирует риск побочных эффектов. Очень редко у пациентов могут возникнуть негативные реакции со стороны желудочно-кишечного тракта, такие как потеря аппетита, вздутие или диарея. Применение секвестрантов является надежным и эффективным способом профилактики заболеваний сердечно-сосудистой системы.
https://youtube.com/watch?v=vWsndaZg_YM
Никотиновая кислота
Никотиновая кислота может быть использована в качестве средства для нормализации холестерина в организме. Это лекарство доступно в форме таблеток, что делает его эффективным и экономичным вариантом лечения. Эффект никотиновой кислоты проявляется при приёме высоких доз, превышающих суточную норму витамина.
Таблетки выпускаются с дозировкой 50 и 100 мг активного компонента. Максимальная суточная доза может достигать 5 г. Поскольку организм не способен сразу адаптироваться к высоким дозам, лечение начинают с небольших количеств, постепенно увеличивая дозу. В противном случае могут возникнуть аллергические реакции. Увеличение дозировки осуществляется в течение 1−2 месяцев, пока пациент не адаптируется к препарату.
Главное действие никотиновой кислоты в таблетках заключается в расширении кровеносных сосудов. Препарат способствует снижению артериального давления и улучшению кровообращения, которое может замедляться при атеросклерозе. Кроме того, средство помогает снизить уровень «плохого» холестерина и ускоряет его выведение из организма.

Ингибиторы всасывания холестерола в кишечнике
Эти медикаменты иногда ошибочно принимают за секвестранты, однако их механизм действия существенно отличается от этой категории препаратов. Они препятствуют печени повторно усваивать желчь, что приводит к недостатку желчных кислот в организме. В результате этого запускается аналогичный процесс: для синтеза новых порций желчных кислот используется значительное количество холестерина.
Вторичный механизм заключается в блокировке всасывания холестерина и продуктов, содержащих избыток желчи. Такое двойное воздействие делает эти лекарства безопасными и эффективными, так как они не попадают в кровоток.
Среди популярных ингибиторов всасывания органического соединения можно выделить Липобон, Эзетимиб и Эзетрол. Эти препараты производятся различными фармацевтическими компаниями, но все они содержат одно и то же активное вещество. Их назначают в сочетании со статинами в рамках комплексного лечения атеросклероза.
Препараты, предназначенные для снижения уровня холестерина в организме, не следует приобретать без назначения врача. Каждый из них имеет свои побочные эффекты и противопоказания. Только специалист может подобрать правильное лечение, которое поможет достичь полного выздоровления.

Побочные эффекты и противопоказания
Лечение повышенного уровня холестерина с помощью медикаментов может быть эффективным, однако важно учитывать возможные побочные эффекты и противопоказания, связанные с их применением. Каждый класс препаратов имеет свои особенности, и понимание этих аспектов поможет пациентам и врачам принимать более обоснованные решения.
Наиболее распространённые препараты для снижения уровня холестерина включают статины, фибраты, ингибиторы абсорбции холестерина и препараты на основе никотиновой кислоты. Рассмотрим побочные эффекты и противопоказания для каждого из этих классов.
Статины
Статины, такие как аторвастатин, симвастатин и розувастатин, являются наиболее часто назначаемыми средствами для снижения уровня LDL (плохого) холестерина. Однако их применение может сопровождаться рядом побочных эффектов:
- Мышечные боли и слабость: Одним из наиболее распространённых побочных эффектов является миопатия, которая может проявляться в виде болей в мышцах, слабости и даже рабдомиолиза в редких случаях.
- Проблемы с печенью: Статины могут вызывать повышение уровня печеночных ферментов, что требует регулярного мониторинга функции печени.
- Проблемы с пищеварением: Некоторые пациенты сообщают о диспепсии, запорах или диарее.
Противопоказания для применения статинов включают активные заболевания печени, беременность и лактацию, а также аллергические реакции на компоненты препарата.
Фибраты
Фибраты, такие как фенофибрат и гемфиброзил, используются для снижения уровня триглицеридов и повышения уровня HDL (хорошего) холестерина. Побочные эффекты могут включать:
- Мышечные расстройства: Как и статины, фибраты могут вызывать миопатию и рабдомиолиз, особенно при совместном применении со статинами.
- Проблемы с печенью: Увеличение уровня печеночных ферментов также может наблюдаться при применении фибратов.
- Проблемы с пищеварением: Возможны диспепсия, тошнота и диарея.
Фибраты противопоказаны при наличии заболеваний печени, почек, а также при беременности и лактации.
Ингибиторы абсорбции холестерина
Эти препараты, такие как эзетимиб, действуют, блокируя всасывание холестерина в кишечнике. Побочные эффекты могут быть менее выраженными, но всё же включают:
- Проблемы с пищеварением: Возможны боли в животе, диарея и метеоризм.
- Аллергические реакции: В редких случаях могут возникать аллергические реакции, включая сыпь и зуд.
Противопоказания включают аллергические реакции на эзетимиб и беременность.
Препараты на основе никотиновой кислоты
Никотиновая кислота (ниацин) может помочь повысить уровень HDL и снизить уровень LDL и триглицеридов. Однако её применение может сопровождаться:
- Покраснением кожи: Часто наблюдается покраснение и зуд кожи, особенно в начале лечения.
- Проблемы с печенью: Высокие дозы могут вызывать повреждение печени.
- Проблемы с пищеварением: Возможны диспепсия и тошнота.
Противопоказания для применения никотиновой кислоты включают активные заболевания печени, подагру и язвенную болезнь желудка.
Важно, чтобы пациенты обсуждали все возможные побочные эффекты и противопоказания с врачом перед началом лечения. Регулярный мониторинг состояния здоровья и корректировка терапии помогут минимизировать риски и достичь оптимальных результатов в лечении повышенного холестерина.
Комбинированная терапия
При лечении повышенного холестерина представляется собой стратегию, которая включает использование нескольких медикаментов с целью достижения более эффективного контроля уровня липидов в крови. Эта методика может быть особенно полезна для пациентов, у которых уровень холестерина не удается нормализовать с помощью монотерапии, а также для тех, кто имеет сопутствующие заболевания, такие как диабет или сердечно-сосудистые заболевания.
Основными классами препаратов, которые часто используются, являются статины, фибраты, ингибиторы абсорбции холестерина и ниацин. Каждый из этих классов обладает уникальным механизмом действия, что позволяет комбинировать их для достижения синергетического эффекта.
Статины являются наиболее распространенной группой препаратов для снижения уровня LDL (липопротеинов низкой плотности) холестерина. Они действуют путем ингибирования фермента ГМГ-КоА редуктазы, что приводит к снижению синтеза холестерина в печени. В комбинации со статинами можно использовать фибраты, которые снижают уровень триглицеридов и повышают уровень HDL (липопротеинов высокой плотности) холестерина. Это может быть особенно полезно для пациентов с дислипидемией, когда необходимо одновременно снизить уровень LDL и повысить уровень HDL.
Другим вариантом является использование ингибиторов абсорбции холестерина, таких как эзетимиб. Эти препараты действуют на уровне кишечника, уменьшая абсорбцию холестерина из пищи. В сочетании со статинами они могут значительно улучшить липидный профиль пациента, обеспечивая более выраженное снижение уровня общего холестерина и LDL.
Также стоит отметить ниацин, который может быть использован в комбинации с другими препаратами для повышения уровня HDL и снижения уровня триглицеридов. Однако его применение может быть ограничено из-за побочных эффектов, таких как покраснение кожи и дискомфорт в желудочно-кишечном тракте.
При назначении важно учитывать индивидуальные особенности пациента, включая его возраст, пол, наличие сопутствующих заболеваний и переносимость препаратов. Врач должен тщательно подбирать дозировки и следить за возможными взаимодействиями между препаратами, чтобы минимизировать риск побочных эффектов и повысить эффективность лечения.
Кроме того, терапия должна сопровождаться изменениями в образе жизни, такими как соблюдение диеты с низким содержанием насыщенных жиров, регулярные физические нагрузки и отказ от курения. Эти меры помогут усилить эффект медикаментозного лечения и способствовать улучшению общего состояния здоровья пациента.
Рекомендации по образу жизни при лечении холестерина
Лечение повышенного уровня холестерина в крови требует комплексного подхода, который включает не только медикаментозную терапию, но и изменения в образе жизни. Правильные привычки могут значительно улучшить состояние пациента и снизить риск сердечно-сосудистых заболеваний.
Одним из ключевых аспектов является диета. Рекомендуется ограничить потребление насыщенных жиров, которые содержатся в красном мясе, сливочном масле и молочных продуктах. Вместо этого следует увеличить долю ненасыщенных жиров, которые можно найти в оливковом масле, авокадо и орехах. Также важно включать в рацион больше клетчатки, которая помогает снизить уровень холестерина. Овощи, фрукты, цельнозерновые продукты и бобовые являются отличными источниками клетчатки.
Кроме того, физическая активность играет важную роль в контроле уровня холестерина. Регулярные физические нагрузки способствуют повышению уровня HDL (липопротеинов высокой плотности), которые помогают выводить LDL (липопротеины низкой плотности) из организма. Рекомендуется заниматься аэробными упражнениями, такими как ходьба, бег, плавание или велоспорт, не менее 150 минут в неделю.
Также стоит обратить внимание на поддержание здорового веса. Избыточный вес и ожирение могут способствовать повышению уровня холестерина. Снижение веса даже на 5-10% может значительно улучшить липидный профиль. Для достижения этой цели важно контролировать калорийность потребляемой пищи и увеличить физическую активность.
Не менее важным является отказ от курения и умеренное потребление алкоголя. Курение негативно влияет на уровень холестерина и здоровье сердечно-сосудистой системы в целом. Умеренное потребление алкоголя может иметь некоторые положительные эффекты на уровень HDL, однако злоупотребление алкоголем может привести к повышению уровня триглицеридов и другим проблемам со здоровьем.
Наконец, управление стрессом также может оказать влияние на уровень холестерина. Хронический стресс может способствовать неправильному питанию и снижению физической активности, что в свою очередь может привести к повышению уровня холестерина. Практики релаксации, такие как медитация, йога и глубокое дыхание, могут помочь в снижении уровня стресса.
Таким образом, изменения в образе жизни являются важным дополнением к медикаментозной терапии при лечении повышенного холестерина. Следуя рекомендациям по диете, физической активности, контролю веса, отказу от курения и управлению стрессом, пациенты могут значительно улучшить свое здоровье и снизить риск сердечно-сосудистых заболеваний.