Полицитемия — заболевание, при котором повышается уровень эритроцитов в крови, что может вызвать тромбообразование и нарушения кровообращения. В статье рассмотрим причины истинной полицитемии, ее стадии и основные симптомы, а также методы лабораторной диагностики, включая анализ крови. Обсудим современные подходы к лечению, прогноз и профилактические меры. Эти аспекты помогут читателям лучше понять свое состояние и своевременно обратиться за медицинской помощью.
Этиология болезни
При полицитемии наблюдается увеличение числа красных кровяных клеток, или эритроцитов, в кровеносной системе. Эта патология чаще всего диагностируется у людей среднего и пожилого возраста. Мужчины более подвержены полицитемии, чем женщины. Заболевание возникает в результате мутационных изменений в стволовых клетках.
Наиболее распространенной является мутация гена тирозинкиназы JAK2. При этом заболевании можно выделить два типа клеток:
- автоматические;
- эритропоэтинзависимые.
Полицитемический синдром (ПС) развивается на фоне нарушений в процессе свертывания крови, что может привести к образованию тромбов.
Врачи отмечают, что истинная полицитемия, характеризующаяся повышением уровня эритроцитов, может проявляться различными симптомами. К основным из них относятся головные боли, головокружение, покраснение кожи, особенно лица, а также зуд, особенно после водных процедур. Эти проявления могут значительно ухудшать качество жизни пациента.
Для диагностики заболевания врачи рекомендуют проводить анализы крови, включая определение уровня гемоглобина и гематокрита. Лечение истинной полицитемии обычно включает флеботомию — процедуру, направленную на снижение количества эритроцитов в крови. Также могут назначаться препараты, снижающие вязкость крови и предотвращающие тромбообразование. Важно, чтобы пациенты находились под наблюдением специалистов, поскольку заболевание может приводить к серьезным осложнениям, таким как тромбозы и инсульты. Регулярные обследования и соблюдение рекомендаций врачей играют ключевую роль в управлении этим состоянием.
Критерии классификации
Патология может проявляться в двух формах: истинной и относительной. Эритремия, также известная как истинная полицитемия, делится на первичную и вторичную. Первичная форма рассматривается как самостоятельное заболевание, которое возникает из-за поражения миелоидного ростка, отвечающего за кроветворение.
Вторичная полицитемия возникает в результате повышенной активности эритропоэтина. Это состояние является компенсаторной реакцией на общую гипоксию, что часто наблюдается при раке надпочечников или «синем» пороке сердца.
Относительная полицитемия характеризуется нормальным уровнем эритроцитов при снижении объема плазмы. Это состояние также называют ложной или стрессовой полицитемией. Истинная полицитемия проходит через три стадии:
- Начальная или малосимптомная. Эта стадия может длиться до пяти лет и обычно протекает бессимптомно или с минимальными клиническими проявлениями. Патология сопровождается незначительным увеличением количества эритроцитов.
- Развернутая. В этой стадии наблюдается выраженный эритроцитоз и панцитоз. Продолжительность стадии может составлять около 20 лет.
- Терминальная. На этой стадии пациенты испытывают симптомы анемии и лейкопении. Полицитемия может трансформироваться в другие виды гемобластозов.
https://youtube.com/watch?v=7FqbQBODBdw
| Показатель анализа крови | Симптомы, связанные с изменением показателя | Лечение, направленное на нормализацию показателя |
|---|---|---|
| Гемоглобин (повышен) | Головные боли, головокружение, шум в ушах, покраснение кожи, одышка, утомляемость, зуд после душа, тромбозы. | Флеботомия (кровопускание), гидроксимочевина, интерферон альфа, руксолитиниб. |
| Гематокрит (повышен) | Аналогично симптомам повышенного гемоглобина, повышенный риск тромбозов и кровотечений. | Флеботомия, гидроксимочевина, интерферон альфа, руксолитиниб. |
| Эритроциты (повышены) | Аналогично симптомам повышенного гемоглобина, повышенная вязкость крови. | Флеботомия, гидроксимочевина, интерферон альфа, руксолитиниб. |
| Лейкоциты (повышены) | Увеличение селезенки, лихорадка, ночная потливость, потеря веса, повышенный риск инфекций. | Гидроксимочевина, интерферон альфа, руксолитиниб. |
| Тромбоциты (повышены) | Тромбозы (инфаркты, инсульты, тромбозы глубоких вен), кровотечения (носовые, десневые, желудочно-кишечные), эритромелалгия (жжение и покраснение конечностей). | Аспирин (низкие дозы), гидроксимочевина, анагрелид, руксолитиниб. |
| Мутация JAK2 V617F (присутствует) | Является ключевым диагностическим критерием, не вызывает специфических симптомов, но ассоциирована с развитием истинной полицитемии и ее осложнений. | Целенаправленная терапия ингибиторами JAK2 (руксолитиниб). |
| Эритропоэтин (понижен) | Не является прямым симптомом, но подтверждает диагноз истинной полицитемии (в отличие от вторичных эритроцитозов). | Лечение направлено на снижение эритроцитарной массы, что косвенно может влиять на уровень эритропоэтина. |
Признаки и осложнения
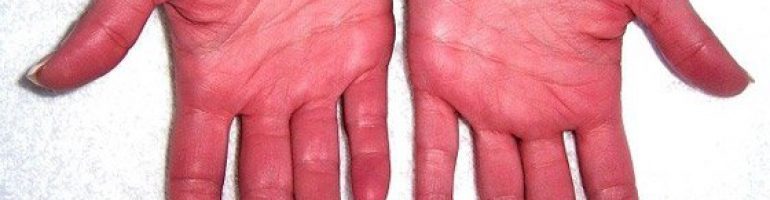
Патология развивается медленно и постепенно. Чаще всего ее обнаруживают случайно во время анализа крови. Ранние симптомы могут проявляться в виде головокружения, шума в ушах, холодных конечностей и нарушений сна. Для полицитемии характерен плеторический синдром, вызванный панцитозом.
Кожа приобретает вишнево-красный цвет. Ключевым диагностическим признаком считается симптом Купермана:
- нормальная окраска неба;
- появление застойного цианотического оттенка в области мягкого неба.
Дополнительно может беспокоить зуд кожи, который усиливается после принятия душа. К специфическим проявлениям болезни относятся жжение и боль в области пальцев. На развернутой стадии заболевания наблюдаются мигрени, боли в костях, кардиалгия и гипертензия. Умеренная или выраженная спленомегалия встречается в 80% случаев. Увеличение печени происходит редко.
Другие симптомы заболевания:
- повышенная кровоточивость десен;
- синяки на коже;
- высокий уровень мочевой кислоты;
- нарушения пуринового обмена;
- развитие диатеза.
Вторичные признаки могут привести к язве желудка. Частыми осложнениями болезни являются инфаркт и ишемия. Тромботические последствия могут стать причиной смерти пациентов. При истинной полицитемии могут возникать следующие осложнения:
- моча с резким запахом;
- образование камней в почках;
- хронические почечные колики.

Обследование и лечение
Гематологические изменения являются ключевыми диагностическими признаками различных патологий. В процессе анализа крови выявляются такие показатели, как эритроцитоз и тромбоцитоз. Также фиксируется увеличение уровня гемоглобина, при этом морфология эритроцитов остается в пределах нормы. В случае постоянных кровотечений может наблюдаться микроцитоз.
Для исследования костного мозга применяется метод трепанобиопсии. Оценка вероятности осложнений осуществляется с помощью следующих диагностических процедур:
- печеночные пробы;
- ультразвуковое исследование почек и вен конечностей;
- эхокардиография.
При наличии метаболических нарушений пациенту могут быть рекомендованы консультации у следующих специалистов: кардиолога, невролога, уролога и гастроэнтеролога. На основании результатов диагностики и симптомов полицитемии назначается комплексное лечение, которое подбирается индивидуально для каждого пациента.
Лечение первичной полицитемии направлено на предотвращение активности раковых процессов, влияя на новообразования в костном мозге. При вторичной форме заболевания необходимо устранить основное заболевание. В терапевтический план включаются мероприятия по реабилитации и профилактике. К основным методам лечения полицитемии относятся:
- Кровопускание, которое помогает нормализовать уровень эритроцитов в организме.
- Эритрофорез, при котором производится забор венозной крови с последующей фильтрацией.
- Диетотерапия.
- Химиотерапия, направленная на предотвращение развития лейкоза.
В сложных случаях может потребоваться пересадка костного мозга. При спленэктомии осуществляется удаление селезенки.
https://youtube.com/watch?v=CmQOekiK254
Медикаменты и кровопускание
В процесс лечения входят кортикостероиды и цитостатики. Симптоматическая терапия включает препараты, которые снижают вязкость крови, предотвращая образование тромбов и кровотечения. Для борьбы с тромбозом пациенту назначается Гепарин, а при выраженном кровотечении — Аминокапроновая кислота.
Другие препараты:
- нестероидные противовоспалительные средства для облегчения боли в пальцах (например, Вольтарен);
- антигистаминные препараты для устранения кожного зуда (например, Супрастин);
- оксигенотерапия при недостатке кислорода.
Кровопускание помогает уменьшить объем циркулирующей крови, снижая уровень гематокрита и устраняя зуд кожи. Суть процедуры заключается в введении Гепарина и удалении избыточного количества эритроцитов с помощью пиявок или венепункции. За одну сессию можно забрать до 500 мл крови.
Кровопускание выполняется каждые два дня. В результате терапии уровень гемоглобина снижается до 150 г/л, а гематокрит — до 45%. При проведении эритроцитофереза из крови удаляются лишние эритроциты, что способствует улучшению кроветворения и повышению усвоения железа костным мозгом. Этапы процедуры цитофереза:
- Создание замкнутой системы путем соединения вен обеих рук с использованием специального оборудования.
- Забор крови из одной вены.
- Пропускание крови через устройство с центрифугой, сепаратором и фильтрами.
- Возврат очищенной плазмы обратно пациенту.
Применение цитостатиков
При тяжелом течении полицитемии, когда кровопускание оказывается неэффективным, применяется лечение цитостатиками, которые подавляют образование и размножение клеток в костном мозге. В процессе терапии пациент регулярно проходит анализы крови для оценки эффективности лечения. Показания для назначения цитостатиков:
- наличие сопутствующих висцеральных или сосудистых осложнений;
- зуд кожи;
- повышенное количество лейкоцитов;
- увеличение числа тромбоцитов.
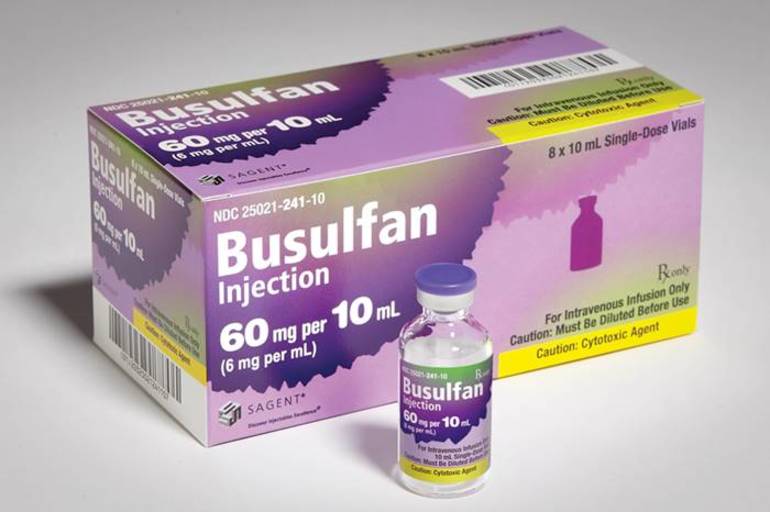
Применение цитостатиков противопоказано для детей. Взрослым пациентам могут быть назначены такие препараты, как Имифос, Алкеран и Бусульфан. Цитостатики помогают нормализовать агрегатное состояние крови. В дополнение к ним в терапию включаются средства, способствующие остановке кровотечений (Амбен, Викасол). Для стимуляции агрегации сосудов используется хлористый кальций, а для снижения проницаемости сосудистых стенок назначается Рутин.
Список антитромботических препаратов, которые могут быть частью лечения полицитемии:
- антикоагулянты (Гирудин, Фенилин);
- фибринолитики (Фибринолизин, Стрептолиаз);
- антиагреганты (Индуброфен, Дипиридамол);
- препараты для улучшения состояния эритроцитов (Реополиглюкин).
Медикаментозное лечение основывается на результатах лабораторных исследований. Дозировка и схема терапии подбираются врачом индивидуально для каждого пациента.

Прогноз и профилактика
Несвоевременное или неэффективное лечение может привести к повышенному уровню мочевой кислоты. Концентрированная урина с неприятным запахом часто сопровождает подагру. Другие осложнения полицитемии:
- нарушения кровообращения, что может вызвать трофическую язву на коже;
- образование тромбов;
- кровоизлияния в различных участках тела;
- инсульт или инфаркт.
Полицитемия связана с высоким риском геморрагических и тромбоэмболических осложнений. Переход заболевания в лейкоз наблюдается у 1% пациентов, не получающих химиотерапию, и у 15% тех, кто принимает цитостатики. Прогноз зависит от типа заболевания, своевременности диагностики и лечения, а также от причин и осложнений.
Первичная форма синдрома Вакеза имеет неблагоприятный прогноз. Продолжительность жизни в этом случае не превышает 2 лет. Это связано с трудностями в лечении и высоким риском инсульта, инфаркта и тромбоэмболических последствий. Для повышения выживаемости применяются следующие терапевтические методы:
- местное облучение селезенки с использованием радиоактивного фосфора;
- регулярное кровопускание на протяжении всей жизни;
- химиотерапия.
Вторичная форма полицитемии имеет более благоприятный прогноз. В этом случае заболевание может сопровождаться нефросклерозом и эритроцианозом. При своевременной химиотерапии пациенты могут жить до 15 лет. Важно, чтобы такие больные находились под наблюдением гематолога и проходили гемокоррекцию. В обязанности врача входит устранение факторов, способствующих развитию заболевания и его осложнений.
Большинство причин возникновения полицитемии невозможно предотвратить, однако существуют некоторые меры профилактики: отказ от вредных привычек, смена места работы или проживания, своевременное лечение заболеваний, провоцирующих синдром, а также регулярные профилактические осмотры у врачей.
https://youtube.com/watch?v=efTrIjA5Df8
Диагностические методы
Диагностика истинной полицитемии (ИП) включает в себя комплексный подход, который основывается на анализе клинических данных, лабораторных исследованиях и инструментальных методах. Основной задачей является подтверждение диагноза и исключение других заболеваний, которые могут вызывать увеличение количества клеток крови.
Первым шагом в диагностике ИП является сбор анамнеза и физикальное обследование пациента. Врач обращает внимание на наличие симптомов, таких как головные боли, головокружение, покраснение кожи, зуд после горячей ванны или душа, а также на наличие факторов риска, таких как курение или хронические заболевания легких.
Лабораторные исследования играют ключевую роль в диагностике. Основным анализом является общий анализ крови, который позволяет выявить увеличение уровня эритроцитов, гемоглобина и гематокрита. Важно отметить, что при истинной полицитемии наблюдается не только увеличение количества эритроцитов, но и повышение уровня тромбоцитов и лейкоцитов.
Для уточнения диагноза также проводятся дополнительные исследования, такие как:
- Определение уровня эритропоэтина: При истинной полицитемии уровень эритропоэтина обычно снижен, в то время как при вторичной полицитемии он может быть повышен.
- Генетическое тестирование: Поиск мутации в гене JAK2 (V617F) является важным диагностическим критерием. Примерно 95% пациентов с истинной полицитемией имеют эту мутацию.
- Исследование костного мозга: Пункция костного мозга может быть выполнена для оценки клеточного состава и выявления гиперплазии эритроидного ряда, что также поддерживает диагноз ИП.
- Определение уровня кислорода в крови: Это исследование помогает исключить вторичную полицитемию, связанную с гипоксией.
Инструментальные методы, такие как ультразвуковое исследование органов брюшной полости, могут быть использованы для оценки состояния селезенки и печени, так как увеличение этих органов может быть связано с полицитемией.
В заключение, диагностика истинной полицитемии требует комплексного подхода, включающего как лабораторные, так и инструментальные методы. Правильная интерпретация результатов анализов и тщательное обследование пациента позволяют установить точный диагноз и выбрать оптимальную стратегию лечения.
Роль генетических факторов
Истинная полицитемия (ИП) является миелопролиферативным заболеванием, характеризующимся избыточным образованием эритроцитов, а также увеличением уровня лейкоцитов и тромбоцитов. Генетические факторы играют ключевую роль в патогенезе этого заболевания, и их изучение помогает лучше понять механизмы, лежащие в основе ИП.
Основным генетическим фактором, связанным с истинной полицитемией, является мутация в гене JAK2 (Janus kinase 2). Эта мутация, известная как JAK2 V617F, обнаруживается у более чем 90% пациентов с ИП. Она приводит к активации сигнальных путей, отвечающих за пролиферацию клеток крови, что в свою очередь вызывает избыточное образование эритроцитов. Мутация JAK2 V617F приводит к постоянной активации JAK2, что делает клетки более чувствительными к факторам роста, таким как эритропоэтин.
Кроме JAK2, существуют и другие генетические изменения, которые могут быть связаны с истинной полицитемией, хотя они встречаются реже. Например, мутации в генах MPL и CALR также могут быть обнаружены у некоторых пациентов. Эти мутации могут влиять на регуляцию тромбоцитов и эритроцитов, однако их роль в патогенезе ИП менее изучена.
Генетические тесты на наличие мутаций JAK2, MPL и CALR являются важными инструментами для диагностики истинной полицитемии. Они помогают не только подтвердить диагноз, но и отличить ИП от других миелопролиферативных заболеваний, таких как эссенциальная тромбоцитемия и первичный миелофиброз.
Важно отметить, что наличие мутации JAK2 не всегда означает развитие истинной полицитемии. У некоторых людей эта мутация может быть обнаружена без клинических проявлений заболевания, что указывает на необходимость комплексного подхода к диагностике и оценке риска развития ИП.
В заключение, генетические факторы, особенно мутации в гене JAK2, играют центральную роль в патогенезе истинной полицитемии. Понимание этих механизмов не только способствует более точной диагностике, но и открывает новые горизонты для разработки целевых терапий, направленных на лечение этого заболевания.
Психосоциальные аспекты заболевания
Истинная полицитемия (ИП) — это заболевание, характеризующееся избыточным производством эритроцитов, что приводит к увеличению вязкости крови и повышенному риску тромбообразования. Однако помимо физиологических аспектов, истинная полицитемия также имеет значительные психосоциальные последствия для пациентов.
Психосоциальные аспекты заболевания могут включать в себя эмоциональные, социальные и психологические факторы, которые влияют на качество жизни пациента. Заболевание может вызывать у пациентов чувство тревоги и депрессии, так как они сталкиваются с хроническими симптомами и необходимостью постоянного медицинского наблюдения. Часто пациенты испытывают страх перед осложнениями, такими как инсульт или инфаркт, что может усугублять их психоэмоциональное состояние.
Социальная изоляция также является распространенной проблемой среди людей с истинной полицитемией. Ограничения в физической активности, вызванные симптомами заболевания, могут привести к снижению социальной активности и уменьшению взаимодействия с окружающими. Это может вызвать чувство одиночества и непонимания со стороны близких, что в свою очередь может усугубить депрессивные состояния.
Психологическая поддержка и психотерапия могут играть важную роль в лечении пациентов с истинной полицитемией. Группы поддержки и индивидуальные консультации могут помочь пациентам справиться с эмоциональными трудностями, связанными с заболеванием. Обсуждение своих переживаний с другими людьми, которые сталкиваются с аналогичными проблемами, может значительно улучшить общее психоэмоциональное состояние.
Важно также учитывать, что пациенты с истинной полицитемией могут испытывать трудности в адаптации к изменениям в образе жизни, связанным с лечением. Это может включать необходимость изменения диеты, режима физической активности и регулярного мониторинга состояния здоровья. Поддержка со стороны медицинских работников и семьи может помочь пациентам легче справляться с этими изменениями и повысить их приверженность к лечению.
Таким образом, психосоциальные аспекты истинной полицитемии являются важной частью общего подхода к лечению этого заболевания. Учитывая эмоциональные и социальные потребности пациентов, можно значительно улучшить качество их жизни и повысить эффективность медицинского вмешательства.