Лейкопения — состояние, при котором уровень лейкоцитов в крови снижен, что ослабляет иммунную систему и увеличивает риск инфекций. Важно понимать причины и симптомы этого заболевания для своевременной диагностики и лечения, особенно у взрослых, у которых лейкопения может быть связана с онкологическими заболеваниями и другими серьезными состояниями. В статье рассмотрим основные причины и симптомы лейкопении, виды заболеваний, а также методы диагностики и лечения, что поможет читателям лучше ориентироваться в этой проблеме и принимать обоснованные решения о здоровье.
Функции белых клеток
Для того чтобы понять, почему возникает лейкопения, важно изучить функции и структуру лейкоцитов. Эти белые клетки, обладающие разнообразной формой, быстро перемещаются по кровеносным сосудам. Их основная задача заключается в защите организма от чуждых клеток, которые могут вызвать инфекцию.
Существует несколько типов белых клеток. Гранулоциты с сегментированным ядром формируются в костном мозге. Макрофаги играют ключевую роль в уничтожении бактерий и укреплении иммунной системы человека. В нормальных условиях в одном литре крови содержится от 4 до 8,8 миллиарда лейкоцитов.
У взрослых людей количество лейкоцитов остается стабильным на протяжении жизни. У новорожденных нормальный уровень лейкоцитов составляет от 6,5 до 13,8. Когда иммунная система ребенка начинает эффективно справляться с инфекциями, уровень лейкоцитов приближается к норме, характерной для взрослых.
При значительном снижении числа белых клеток ставится диагноз лейкопения. Это состояние может быть вызвано инфекционными заболеваниями. В редких случаях лейкопения может выступать как самостоятельное заболевание.
https://youtube.com/watch?v=1zFMpZ8SwSc
Врачи отмечают, что лейкопения, снижение уровня лейкоцитов в крови, может возникать по различным причинам. Одной из основных является воздействие токсических веществ, включая некоторые лекарства, которые подавляют костный мозг. Инфекционные заболевания, такие как ВИЧ или гепатит, также могут приводить к снижению количества белых кровяных клеток. Кроме того, врачи указывают на возможность наследственных заболеваний, таких как апластическая анемия, которые влияют на производство лейкоцитов.
Симптомы лейкопении могут быть неявными, однако врачи подчеркивают, что пациенты могут испытывать частые инфекции, усталость и общую слабость. В некоторых случаях наблюдаются лихорадка и воспалительные процессы. Важно, чтобы пациенты обращались к специалистам при появлении этих симптомов, так как ранняя диагностика и лечение могут значительно улучшить прогноз и качество жизни.
Классификация болезни
Современные специалисты в области медицины рассматривают лейкопению как синдром, который является одной из ключевых составляющих серьезного заболевания кровеносной системы — агранулоцитоза, классифицируемого по МКБ под кодом D 70. Наиболее подвержены этому состоянию люди старше 60 лет. Причины возникновения синдрома остаются неясными, однако известно, что наблюдается снижение уровня гранулоцитов. Это приводит к развитию гранулоцитопении и снижению количества нейтрофилов, что, в свою очередь, ослабляет защитные функции организма.
Многие пациенты часто путают лейкопению с нейтропенией, иногда называя это состояние лейконейтропенией. На самом деле, нейтропения является одной из форм лейкопении и приводит к увеличению восприимчивости к инфекциям и грибковым заболеваниям. Симптомы и методы лечения обоих синдромов имеют много общего. Лейкопения и нейтропения могут стать предшественниками таких серьезных заболеваний, как онкология, вирусный гепатит и СПИД. Эти синдромы особенно опасны для детей, так как могут спровоцировать развитие лейкоза.
| Категория причин | Конкретные причины | Симптомы |
|---|---|---|
| Инфекции | Вирусные (грипп, ВИЧ, гепатит), бактериальные (сепсис, брюшной тиф), паразитарные (малярия) | Лихорадка, озноб, общая слабость, частые инфекции (ОРВИ, пневмония, фурункулы), увеличение лимфоузлов, боли в горле, кашель, диарея |
| Заболевания костного мозга | Апластическая анемия, миелодиспластический синдром, лейкозы, метастазы опухолей в костный мозг, миелофиброз | Бледность кожи, повышенная утомляемость, одышка, кровотечения (носовые, десневые), частые инфекции, увеличение селезенки и печени, боли в костях |
| Аутоиммунные заболевания | Системная красная волчанка, ревматоидный артрит, синдром Шегрена | Боли в суставах, мышечная слабость, кожные высыпания, сухость слизистых оболочек, лихорадка, общая слабость, частые инфекции |
| Прием лекарственных препаратов | Химиотерапевтические препараты, некоторые антибиотики (хлорамфеникол), противосудорожные средства, тиреостатики, НПВС | Повышенная утомляемость, частые инфекции, лихорадка, озноб, боли в горле, язвы во рту, кровотечения |
| Дефицит питательных веществ | Дефицит витамина B12, фолиевой кислоты, меди | Бледность кожи, слабость, одышка, онемение конечностей, нарушения пищеварения, частые инфекции |
| Воздействие токсинов и радиации | Ионизирующее излучение, бензол, пестициды, тяжелые металлы | Тошнота, рвота, диарея, выпадение волос, кровотечения, частые инфекции, общая слабость |
| Другие причины | Гиперспленизм (увеличение селезенки), тяжелые аллергические реакции, шоковые состояния, хронические заболевания печени и почек | Зависят от основного заболевания, но могут включать общую слабость, повышенную утомляемость, частые инфекции |
Причины и признаки патологии
К числу основных факторов, способствующих развитию заболевания, можно отнести: наследственные предрасположенности, острый дефицит витаминов, неправильное питание, опухоли с метастазами, повреждение костного мозга после радиационного воздействия, а также бесконтрольный прием цитостатиков. Типичные симптомы болезни отсутствуют, так как они схожи с признаками инфекционных заболеваний.
В зависимости от степени тяжести лейкопении инфекция может быть обнаружена в 25% случаев уже в течение первых семи дней. Первичная активность чаще всего наблюдается при грибковых инфекциях, вирусе герпеса и цитомегаловирусе. К основным симптомам заболевания относятся:
- высокая температура;
- лихорадка;
- озноб;
- общая слабость;
- учащенное сердцебиение.
Внешние проявления синдрома могут включать истощение, отек лимфатических узлов и увеличение миндалин. Особенность течения лейкопении заключается в возможности присоединения вторичной инфекции, что значительно увеличивает риск развития сепсиса. Данный процесс может сопровождаться пневмонией.
Для лейкопении, вызванной радиационным облучением и химиотерапией, характерны следующие признаки:
- отек слизистой оболочки рта;
- язвенно-некротические стоматиты;
- диарея.
https://youtube.com/watch?v=fs_GoTZ-Dyg
Виды и степени синдрома
Лейкопения может проявляться в двух формах: острой и хронической. Острая форма продолжается до трех месяцев, в то время как хроническая наблюдается более трех месяцев. Типы синдрома:
- Относительная. Данная форма характеризуется накоплением белых кровяных клеток в сосудах, что часто встречается при анафилактическом шоке.
- Иммунная. Эта форма развивается из-за бесконтрольного использования антибиотиков, противовоспалительных и антибактериальных препаратов. Если иммунная лейкопения является вторичной, это увеличивает вероятность серьезных заболеваний.
- Идиопатическая или невинная. Протекает бессимптомно и стабильно, без нарушений в костном мозге. Заболевание не вызывает изменений в составе крови.
Для постановки диагноза важно учитывать стадии заболевания. На первой стадии наблюдается нарушение синтеза нейтрофилов в костном мозге. Вторичная стадия связана с факторами, которые подавляют кроветворение.
Симптоматика лейкопении и методы лечения зависят от степени тяжести синдрома:
- Легкая. Протекает без осложнений.
- Средняя. Риск развития инфекционного процесса невысок.
- Тяжелая. Проявляются серьезные последствия синдрома.
Отдельно стоит упомянуть транзиторную лейкопению, которая чаще всего наблюдается у новорожденных. Причиной ее возникновения является воздействие антител матери, которые проникают в организм ребенка во время беременности. В большинстве случаев заболевание проходит самостоятельно.
https://youtube.com/watch?v=dQXdm8TORy4
Диагностика и лечение
Для диагностики лейкоцитопении любой степени и формы необходимо провести всестороннее обследование. Явная форма заболевания часто сопровождается тромбоцитопенией и анемией, поэтому для подтверждения синдрома назначаются различные лабораторные тесты. Для обнаружения незрелых бластных клеток выполняется анализ крови. Дополнительные методы:
- трепанобиопсия;
- пункция;
- биохимический анализ крови.
Для дифференциальной диагностики проводится пункция костного мозга. Чтобы выяснить механизм развития заболевания, также используется трепанобиопсия. В случае подтверждения диагноза пациент подлежит госпитализации. Все контакты с окружающими должны быть исключены, чтобы предотвратить возможное инфицирование.
Основная цель лечения заключается в нормализации уровня лейкоцитов и устранении текущих клинических проявлений. Методы лечения могут включать:
- Устранение факторов, негативно влияющих на уровень лейкоцитов. Если симптомы вызваны антибиотиками или противовирусными препаратами, их следует отменить.
- Использование медикаментов для профилактики инфекционных осложнений.
- Переливание лейкоцитарной массы.
- Применение глюкокортикостероидов.
- Медикаментозная стимуляция образования белых клеток.
- Выведение токсинов из организма.
- Соблюдение диеты.
Особое внимание следует уделить методам обработки продуктов питания. Не рекомендуется употреблять сырые овощи и фрукты. Если заболевание сопровождается стоматитом, пища должна быть приготовлена из протёртых ингредиентов. При некротических поражениях кишечника следует избегать продуктов, содержащих клетчатку.
Устранение симптомов
В случае, если пациент находится в критическом состоянии, питание осуществляется с помощью зонда, который вводится через нос. При наличии инфекционного процесса необходимо применять лекарства, которые не оказывают негативного влияния на костный мозг. Параллельно рекомендуется принимать витамины и препараты, способствующие укреплению иммунной системы.
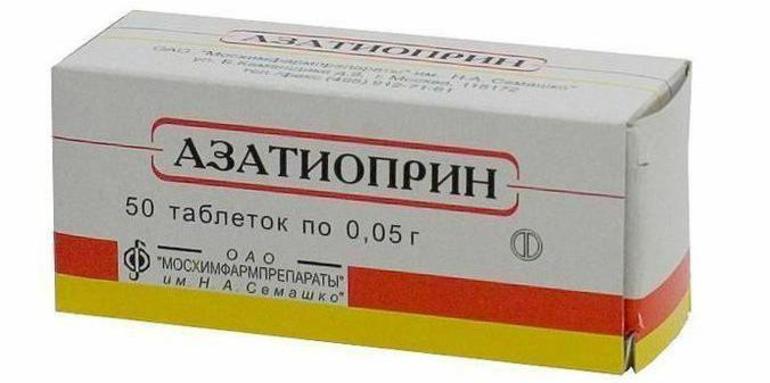
При нарушении функций селезёнки может потребоваться её хирургическое удаление. Если синдром сопровождается нежелательными реакциями иммунной системы, назначаются иммуносупрессивные препараты:
- Азатиоприн.
- Метотрексат.
- Циклоспорин.
- Лейковорин.
По рекомендации врача возможно использование мумие. Для приготовления отвара потребуется 0,2 г мумие и один литр воды. Курс лечения составляет 10 дней.

Осложнения и профилактика
Продолжительная лейкоцитопения увеличивает риск развития онкологических заболеваний и СПИДа. В этом случае может быть выявлена алейкия — стойкое поражение мозга, которое вызывает серьезные изменения в составе крови. На фоне лейкопении может развиться сепсис, что приводит к значительному ослаблению иммунной системы и тяжелому течению болезни.
Это, в свою очередь, повышает вероятность летального исхода. Прогноз в случае сепсиса часто оказывается неблагоприятным. Уровень смертности при осложнениях, возникающих в ходе лечения онкологических заболеваний, варьируется от 4 до 30%. Чтобы снизить риск развития этих заболеваний, рекомендуется придерживаться следующих профилактических мер:
- Избегать воздействия ионизирующей радиации.
- Не заниматься самолечением с использованием психотропных и гормональных препаратов, антибиотиков, а также не следовать строгим диетам.
- Соблюдать правила личной гигиены для предотвращения опасных инфекционных заболеваний.
Лейкопения представляет собой серьезную угрозу для жизни и здоровья, так как приводит к значительному снижению иммунной защиты и усугубляет течение сопутствующих заболеваний.

Факторы риска развития лейкопении
Лейкопения, характеризующаяся снижением уровня лейкоцитов в крови, может быть вызвана множеством факторов, которые могут варьироваться от генетических предрасположенностей до воздействия внешней среды. Понимание факторов риска, способствующих развитию этого состояния, имеет важное значение для его профилактики и своевременной диагностики.
Одним из основных факторов риска является применение определенных медикаментов. Некоторые лекарства, такие как химиотерапевтические препараты, антибиотики и противовоспалительные средства, могут негативно влиять на костный мозг, что приводит к снижению выработки лейкоцитов. Особенно это касается пациентов, проходящих курс лечения онкологических заболеваний, где химиотерапия может значительно уменьшить уровень белых кровяных клеток.
Инфекционные заболевания также играют важную роль в развитии лейкопении. Вирусные инфекции, такие как ВИЧ, гепатит, а также некоторые бактериальные инфекции могут вызывать подавление иммунной системы, что приводит к снижению количества лейкоцитов. Важно отметить, что некоторые инфекции могут вызывать лейкопению как следствие активной борьбы организма с патогенами.
Генетические факторы также могут способствовать развитию лейкопении. Некоторые наследственные заболевания, такие как синдром Костмана или апластическая анемия, могут приводить к недостаточной выработке лейкоцитов. Эти состояния часто требуют специализированного лечения и наблюдения со стороны медицинских специалистов.
Кроме того, воздействие токсичных веществ, таких как химикаты, радиация и тяжелые металлы, может негативно сказаться на состоянии костного мозга и привести к лейкопении. Работники определенных отраслей, таких как химическая промышленность или медицина, могут быть подвержены повышенному риску из-за постоянного контакта с потенциально опасными веществами.
Наконец, хронические заболевания, такие как заболевания печени, селезенки или аутоиммунные расстройства, могут также способствовать развитию лейкопении. Эти состояния могут влиять на нормальное функционирование иммунной системы и выработку лейкоцитов, что в свою очередь может привести к снижению их уровня в крови.
Таким образом, лейкопения может возникать по множеству причин, и понимание факторов риска является ключевым для ее предотвращения и своевременного выявления. Регулярные медицинские осмотры и анализы крови помогут контролировать уровень лейкоцитов и выявлять возможные отклонения на ранних стадиях.
Влияние лейкопении на иммунную систему
Лейкопения, характеризующаяся снижением уровня лейкоцитов в крови, оказывает значительное влияние на иммунную систему человека. Лейкоциты, или белые кровяные клетки, играют ключевую роль в защите организма от инфекций и болезней. Их недостаток может привести к различным нарушениям в иммунной функции, что делает человека более уязвимым к инфекциям и другим заболеваниям.
Одним из основных последствий лейкопении является снижение способности организма к борьбе с патогенами. Лейкоциты, включая нейтрофилы, лимфоциты и моноциты, отвечают за распознавание и уничтожение бактерий, вирусов и грибков. При недостаточном количестве этих клеток иммунный ответ становится менее эффективным, что может привести к частым и тяжелым инфекциям.
Кроме того, лейкопения может затруднить процесс воспаления, который является важной частью иммунного ответа. Воспаление помогает организму локализовать и устранить инфекцию, а также инициирует восстановление поврежденных тканей. При недостатке лейкоцитов воспалительная реакция может быть ослаблена, что замедляет заживление и увеличивает риск хронических инфекций.
Лейкопения также может влиять на другие компоненты иммунной системы. Например, снижение уровня лимфоцитов, которые отвечают за специфический иммунный ответ, может привести к ухудшению способности организма к формированию иммунной памяти. Это означает, что человек может не развить защиту против патогенов, с которыми он сталкивался ранее, что увеличивает риск повторных инфекций.
Важно отметить, что лейкопения может быть вызвана различными факторами, включая инфекции, аутоиммунные заболевания, воздействие токсинов, а также побочные эффекты некоторых лекарств. Поэтому для эффективного управления состоянием необходимо выявить и устранить основную причину лейкопении. Это может включать в себя изменение образа жизни, коррекцию питания, а также применение медикаментозной терапии.
В заключение, лейкопения представляет собой серьезную угрозу для иммунной системы, снижая ее способность защищать организм от инфекций и заболеваний. Понимание влияния этого состояния на иммунный ответ является важным шагом в диагностике и лечении пациентов с лейкопенией.
Прогноз и долгосрочные последствия заболевания
Прогноз при лейкопении зависит от причины, вызвавшей снижение уровня лейкоцитов, а также от своевременности и адекватности лечения. В большинстве случаев, если лейкопения является следствием временного состояния, например, вирусной инфекции или воздействия определенных медикаментов, то уровень лейкоцитов восстанавливается после устранения основного фактора. Однако в случаях, когда лейкопения вызвана более серьезными заболеваниями, такими как рак или аутоиммунные расстройства, прогноз может быть менее благоприятным.
Долгосрочные последствия лейкопении могут варьироваться в зависимости от ее тяжести и продолжительности. Одним из основных рисков является повышенная предрасположенность к инфекциям, так как лейкоциты играют ключевую роль в иммунной системе. Пациенты с хронической лейкопенией могут сталкиваться с частыми и тяжелыми инфекциями, которые могут привести к госпитализации и даже угрожать жизни.
Кроме того, длительная лейкопения может быть связана с развитием других осложнений, таких как сепсис, который возникает в результате системной инфекции. Сепсис требует немедленного медицинского вмешательства и может иметь серьезные последствия для здоровья пациента.
Важно отметить, что при наличии лейкопении необходимо регулярное медицинское наблюдение. Врач может рекомендовать периодические анализы крови для мониторинга уровня лейкоцитов и оценки состояния здоровья пациента. В некоторых случаях может потребоваться консультация гематолога для более глубокого анализа и определения дальнейшей тактики лечения.
Таким образом, прогноз и долгосрочные последствия лейкопении зависят от множества факторов, включая основное заболевание, степень снижения лейкоцитов и эффективность лечения. Своевременная диагностика и адекватная терапия могут значительно улучшить качество жизни пациента и снизить риск серьезных осложнений.