Тромбофлебит вен нижних конечностей — серьезное заболевание, способное вызвать осложнения при отсутствии своевременной диагностики и лечения. В статье рассмотрим основные причины тромбофлебита, его симптомы и методы лечения: медикаментозные, физиотерапевтические и хирургические. Понимание этих аспектов поможет читателям распознать опасные признаки и обратиться за медицинской помощью, что способствует предотвращению осложнений и улучшению качества жизни.
Причины возникновения заболевания
Специалисты с осторожностью относятся к тромбофлебиту нижних конечностей. Лечение этой болезни часто затягивается и проходит тяжело, а обострения случаются довольно часто. Существует множество причин, способствующих возникновению данной патологии, среди которых наиболее значимой является малоподвижный образ жизни.
При застое крови в венах ног могут развиваться различные воспалительные заболевания. Среди других предрасполагающих факторов можно выделить:
- частые травмы конечностей, которые являются одной из распространенных причин; они могут вызывать ушибы поверхностных вен, а при открытых травмах существует риск занесения инфекции в рану и последующего воспаления;
- инфекционные заболевания, которые способствуют образованию в крови веществ, влияющих на стенки сосудов;
- регулярное переохлаждение, которое снижает эластичность как глубоких, так и поверхностных вен, нарушает кровообращение и может привести к застою в большом и малом круге;
- профессиональная деятельность, связанная с длительным пребыванием в одном положении;
- продолжительный период восстановления после операций на внутренних органах;
- обезвоживание организма, которое может привести к сгущению крови;
- беременность, которая считается фактором риска, так как растущий плод сдавливает крупные вены в малом тазу, нарушая кровообращение в нижних конечностях;
- серьезные заболевания крови и злокачественные опухоли, которые увеличивают вероятность развития тромбофлебита вен нижних конечностей;
- медицинские процедуры, включающие введение катетеров или зондов в сосуды ног, которые могут инициировать воспалительный процесс;
- многолетнее курение или хронический алкоголизм;
- тяжелая форма ожирения, создающая дополнительную нагрузку на сосуды нижних конечностей;
- наследственная предрасположенность, значительно увеличивающая риск развития тромбофлебита;
- врожденные или приобретенные нарушения свертываемости крови;
- выраженное варикозное расширение вен;
- ношение тесной одежды, которая мешает нормальному кровотоку в сосудах ног.
В группе риска находятся женщины среднего возраста, а также такие профессии, как продавцы, хирурги и учителя, которые проводят много времени в одном положении. Застой крови становится основным предрасполагающим фактором и способствует развитию воспалительного процесса.

Тромбофлебит вен нижних конечностей является серьезным заболеванием, которое требует внимательного подхода со стороны медицинских специалистов. Врачи отмечают, что основными причинами его развития являются длительное пребывание в статическом положении, травмы, а также наличие хронических заболеваний, таких как варикозное расширение вен. Симптомы заболевания могут включать боль, отек, покраснение и повышение температуры в области пораженной вены. Важно, что при первых признаках тромбофлебита необходимо обратиться к врачу для диагностики и назначения лечения. Специалисты рекомендуют комплексный подход, включающий медикаментозную терапию, физиотерапию и, в некоторых случаях, хирургическое вмешательство. Профилактика также играет ключевую роль: регулярные физические нагрузки и ношение компрессионного белья могут значительно снизить риск развития заболевания.
Клиническая картина
В зависимости от типа заболевания различают тромбофлебит поверхностных и глубоких вен. Каждая из этих форм имеет свои уникальные характеристики. В зависимости от степени тяжести, заболевание может проявляться в острой, подострой или хронической форме.
Чаще всего симптомы тромбофлебита нижних конечностей возникают на фоне полного здоровья. Лечение подбирается в зависимости от выраженности клинических проявлений. Наиболее распространенные симптомы включают:
- Отеки ног к вечеру, возникающие из-за застоя крови в венах. Жидкая часть крови проникает через стенки сосудов и заполняет пространство между клетками. Это приводит к ощущению тяжести в конечностях и снижению работоспособности.
- Распирающие боли в ногах, которые появляются после длительной физической активности или нахождения в одной позе. Характерной чертой заболевания является усиление боли при движении в голеностопном суставе.
- Дискомфорт или резкая боль при нажатии на выступающие болезненные вены. Этот симптом характерен для запущенной стадии заболевания, так как на ранних этапах сосуды часто не заметны и их трудно прощупать.
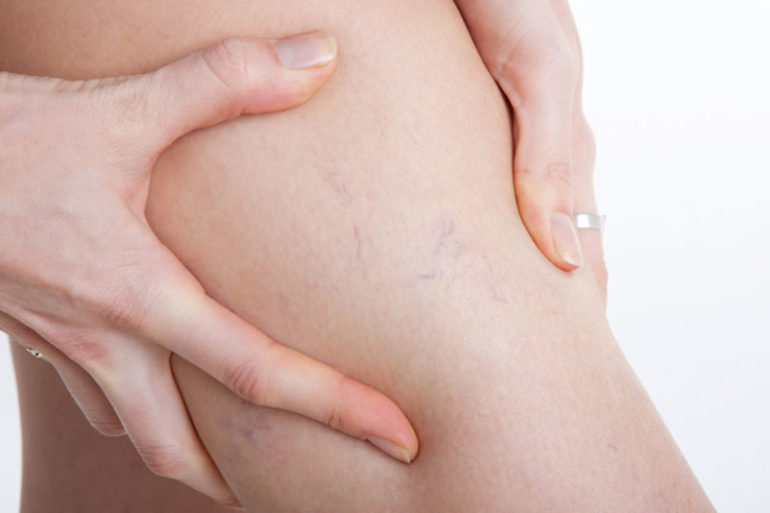
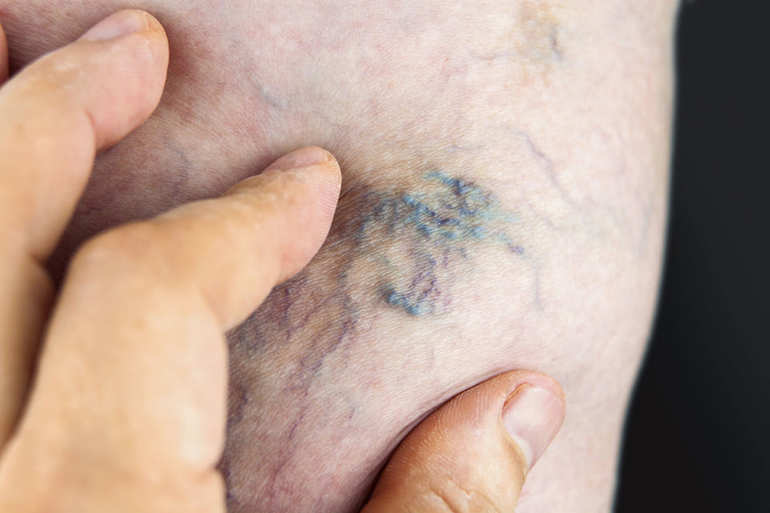
- Изменение цвета кожи в области воспаленного сосуда и на соседних участках. Синюшность может появиться при длительном течении болезни без необходимого лечения. Больная голень может выглядеть более объемной по сравнению со здоровой. При тромбозе её цвет становится темнее, могут появляться красные пятна.
- Местное повышение температуры наблюдается в активной фазе воспаления. При пальпации кожа в области выступающих вен ощущается горячей, а окружающий участок становится бледным и холодным.
- По мере прогрессирования заболевания вены становятся более заметными. При осмотре можно проследить направление сосуда. Вена часто покрыта мелкими бугорками по всей длине. При движении стопы можно заметить изменение цвета кожи непосредственно над сосудом.
К общим симптомам относятся повышение температуры тела, слабость, быстрая утомляемость, снижение аппетита и работоспособности, а также головные боли. Обычно пациент ощущает клинические проявления в периоды обострения заболевания. Во время ремиссии симптомы становятся менее выраженными.

| Причины | Симптомы | Лечение |
|---|---|---|
| Нарушение целостности венозной стенки: | Локальные: | Консервативное: |
| — Травмы (ушибы, переломы, операции) | — Боль по ходу вены (ноющая, тянущая, усиливающаяся при движении) | — Компрессионная терапия (эластичные бинты, компрессионный трикотаж) |
| — Инъекции, катетеризация вен | — Покраснение кожи над пораженной веной | — Местные средства (мази, гели с НПВС, гепарином) |
| — Воспалительные процессы (флебит) | — Уплотнение и болезненность вены при пальпации | — Системная медикаментозная терапия: |
| Замедление кровотока (венозный застой): | — Отечность конечности (особенно в области поражения) | — Нестероидные противовоспалительные препараты (НПВС) |
| — Длительное пребывание в неподвижном положении (постельный режим, длительные перелеты) | — Повышение местной температуры кожи | — Антикоагулянты (прямые и непрямые) |
| — Сердечная недостаточность | Общие: | — Флеботоники (для укрепления венозной стенки) |
| — Варикозное расширение вен | — Повышение температуры тела (субфебрильная, фебрильная) | — Антибиотики (при присоединении инфекции) |
| — Беременность и роды | — Общая слабость, недомогание | — Физиотерапия (УВЧ, магнитотерапия, лазеротерапия) |
| — Ожирение | — Озноб (при гнойном тромбофлебите) | — Режим: покой, возвышенное положение конечности |
| Повышенная свертываемость крови (гиперкоагуляция): | Возможные осложнения: | Хирургическое (при неэффективности консервативного или при угрозе осложнений): |
| — Наследственные тромбофилии | — Распространение тромбоза (восходящий тромбофлебит) | — Тромбэктомия (удаление тромба) |
| — Онкологические заболевания | — Отрыв тромба и тромбоэмболия легочной артерии (ТЭЛА) | — Перевязка или клипирование вены (для предотвращения распространения тромба) |
| — Прием некоторых лекарственных препаратов (гормональные контрацептивы) | — Хроническая венозная недостаточность | — Установка кава-фильтра (при высоком риске ТЭЛА) |
| — Обезвоживание | — Трофические язвы | — Склеротерапия (при варикозном тромбофлебите) |
| — Аутоиммунные заболевания | — Сепсис (при гнойном тромбофлебите) | — Флебэктомия (удаление пораженной вены) |
Способы диагностики
Лечение заболевания возможно только после выявления и устранения его первопричины, а также оценки степени тяжести поражения. Для этого необходимо провести диагностическое обследование. Первым шагом является опрос пациента и осмотр пораженной области. Врач может провести несколько тестов для уточнения диагноза.
Тест Хоманса выполняется в положении лежа. Пациента укладывают на кушетку, слегка сгибая ноги в коленях. Затем врач просит больного вращать стопой, не разгибая ногу. Если у пациента тромбофлебит, то при вращении возникает боль в голенях.
Тест Мозеса заключается в сжатии голени пациента спереди и сзади. Если у пациента имеются венозные патологии, он почувствует боль. При сжатии голени с боков дискомфорта не возникает, что указывает на поражение глубоких вен.
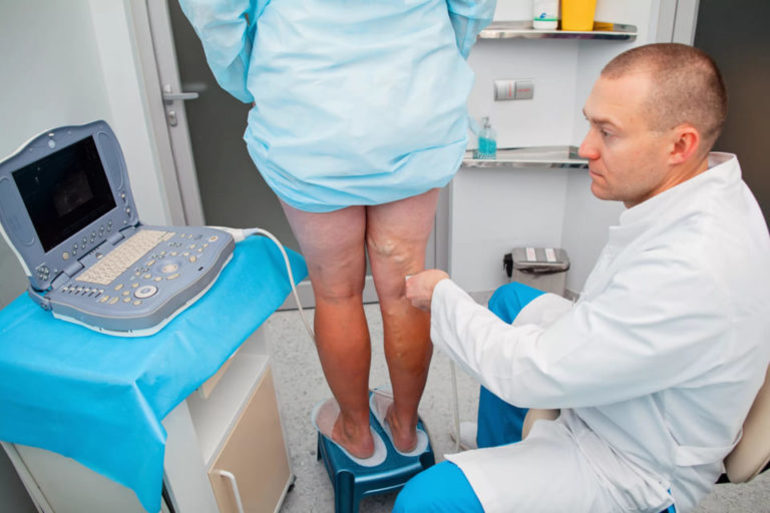
Кроме того, врач может назначить ультразвуковое исследование или допплерографию сосудов для точного определения местоположения воспалительного процесса. В ходе процедуры специалист выявляет участки сужения и наличие тромбов в сосудах.
В некоторых случаях пациента направляют на компьютерную томографию для диагностики заболеваний внутренних органов, которые могут ухудшить его состояние. На основе полученных результатов разрабатывается план лечения.
Медикаментозное лечение
Для лечения патологического состояния и предотвращения тромбофлебоза применяются различные медикаменты.
Стандартная схема терапии включает использование следующих препаратов:
- Специальные средства для разжижения крови и уменьшения воспалительных процессов назначаются для наружного применения. Наиболее эффективными считаются Троксевазин и Гепариновая мазь. Для достижения желаемого результата их следует наносить дважды в день в течение 4 недель. При необходимости курс лечения может быть продлен.
- Нестероидные противовоспалительные препараты (НПВП) помогают облегчить болевой синдром и снижают температуру тела при наличии лихорадки. Можно использовать любые лекарства, содержащие нимесулид или ибупрофен. Продолжительность приема не должна превышать 7 дней, особенно без консультации врача. Пациентам с острыми заболеваниями пищеварительной системы не рекомендуется принимать НПВП.
- При тяжелом течении заболевания с образованием крупных тромбов врач может назначить антикоагулянты для подкожного введения. Обычно достаточно Гепарина в виде раствора, дозировка которого определяется индивидуально. В некоторых случаях применяются Клексан или Фраксипарин, которые выпускаются в специальных шприцах с дозировкой. Раствор вводится в область живота или плеча. Длительность применения составляет от 3 до 7 дней.
- Сосудорасширяющие препараты показаны при серьезных нарушениях кровообращения. Они применяются в стационарных условиях и вводятся с помощью капельниц. Чаще всего используются Пентоксифиллин, Трентал и Латрен. Для достижения эффекта необходимо пройти не менее 10 процедур. Во время капельницы возможно резкое снижение артериального давления, поэтому процедура проводится под наблюдением медицинского персонала.
В некоторых случаях врачи могут рекомендовать витаминные комплексы или препараты, способствующие укреплению стенок сосудов. К таким средствам относится Аскорутин — доступное и эффективное средство для улучшения состояния вен.

Применение физиотерапии
Сочетание медикаментозной терапии с физиотерапевтическими процедурами позволяет достичь более эффективных результатов. Такие манипуляции проводятся в поликлиниках и требуют регулярного выполнения в рамках полного курса лечения.
УВЧ-терапия подразумевает использование токов ультравысокой частоты. Для достижения положительного эффекта необходимо пройти минимум 12 сеансов, каждый из которых длится около 10 минут. Воздействие токов на пораженные участки способствует рассасыванию воспалительных очагов, восстановлению тканей, снижению отечности и синюшности, а также делает менее заметными выступающие вены. Кроме того, данная процедура активизирует защитные функции организма, что сокращает время восстановления.
Лекарственный электрофорез является высокоэффективной методикой. В ходе процедуры специальные электрические волны с помощью накладок проникают в область воспаления. Эти накладки пропитаны такими веществами, как гепарин или ацетилсалициловая кислота. Для достижения желаемого результата потребуется от 10 до 15 сеансов. Однако при наличии гнойных процессов в организме данный метод противопоказан.
Магнитотерапия обладает противовоспалительным, противоотечным и обезболивающим эффектом. Во время процедуры на голени устанавливаются специальные датчики, которые излучают магнитное поле. Продолжительность воздействия составляет 20 минут. Процедуру следует повторять ежедневно в течение недели, при необходимости курс можно продлить до двух недель.
Парафинотерапия может проводиться только в период ремиссии, так как в острой фазе она может вызвать осложнения и привести к развитию гнойных процессов. Метод заключается в наложении теплого парафина на пораженные участки. Время воздействия составляет 15 минут, процедуры проводятся один раз в три дня, и для достижения эффекта необходимо пройти не менее 10 сеансов.
Гирудотерапия используется в остром периоде заболевания. Хотя сегодня она применяется реже, она может значительно облегчить состояние пациентов, имеющих аллергию на антикоагулянты. Для лечения используются специальные медицинские пиявки, которые разводят в контролируемых условиях. Пиявок располагают вдоль вен, от одной до пяти штук, и оставляют на 15 минут. В первом сеансе разрешается использовать не более трех пиявок, а затем их количество можно увеличивать. При возникновении негативной реакции лечение следует прекратить.

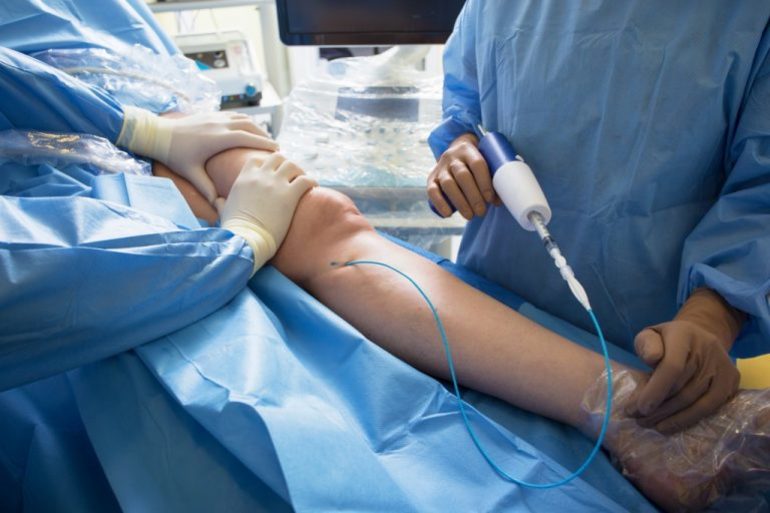
Хирургическое вмешательство
При неэффективности медикаментозного лечения и физиотерапевтических процедур врачи принимают решение о необходимости хирургического вмешательства, чтобы предотвратить развитие тромбоэмболии и попадание тромба в крупные сосуды.
Одним из распространенных методов является установка специального фильтра в нижнюю полую вену, который препятствует движению крупных тромбов по сосудистой системе. Операция выполняется в случае наличия значительного тромба и повышенного риска его отделения от стенки сосуда.
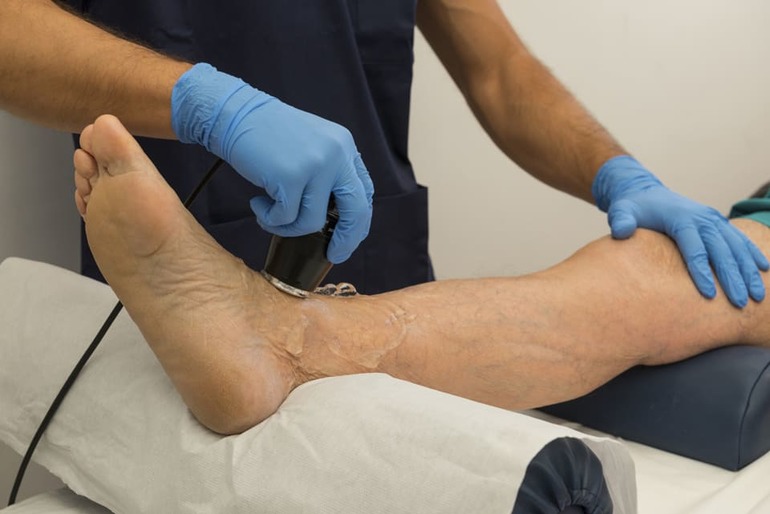
Эндоваскулярная тромбэктомия включает в себя введение катетера в вену для удаления тромбообразований. Эта процедура восстанавливает нормальный кровоток и устраняет воспалительные процессы.
Если установка металлического фильтра невозможна, пациенту может быть выполнена операция по прошиванию нижней полой вены. В этом случае вену перекрывают не полностью, оставляя небольшие отверстия для свободного прохождения крови.
Хирургические вмешательства проводятся только при наличии строгих показаний. Операции противопоказаны пациентам пожилого возраста, при тяжелых стадиях варикозного расширения вен, острых сердечно-сосудистых заболеваниях, рожистом воспалении и во время беременности.
После хирургического вмешательства начинается длительный процесс восстановления, который включает в себя ношение компрессионного белья и ограничение физической нагрузки на конечности.
Тромбофлебит — это серьезное заболевание, сопровождающееся воспалением вен нижних конечностей. Без надлежащего лечения оно может привести к серьезным осложнениям.

Профилактика тромбофлебита
Профилактика тромбофлебита вен нижних конечностей играет ключевую роль в снижении риска развития этого заболевания и его осложнений. Существует несколько методов, которые могут помочь предотвратить образование тромбов и улучшить состояние венозной системы.
1. Поддержание активного образа жизни: Регулярная физическая активность способствует улучшению кровообращения и укреплению венозной стенки. Упражнения, такие как ходьба, плавание и велосипед, особенно полезны для профилактики тромбофлебита. Рекомендуется уделять не менее 30 минут в день физической активности.
2. Контроль массы тела: Избыточный вес создает дополнительную нагрузку на вены нижних конечностей, что может способствовать развитию тромбофлебита. Поддержание нормального веса через сбалансированное питание и регулярные физические нагрузки помогает снизить риск заболевания.
3. Правильное питание: Рацион, богатый витаминами и минералами, особенно витаминами C и E, а также омега-3 жирными кислотами, способствует улучшению состояния сосудов. Употребление достаточного количества жидкости также важно для поддержания нормального уровня вязкости крови.
4. Избегание длительного сидения или стояния: Длительное пребывание в одном положении может привести к застою крови в венах. Рекомендуется делать перерывы для разминки, особенно если ваша работа связана с длительным сидением или стоянием. Простые упражнения, такие как подъем на носки или вращение стопами, могут помочь улучшить кровообращение.
5. Использование компрессионного белья: Специальные чулки или гольфы могут помочь поддерживать венозный тонус и предотвратить образование тромбов. Компрессионное белье особенно рекомендуется людям с предрасположенностью к венозным заболеваниям или тем, кто проводит много времени на ногах.
6. Отказ от вредных привычек: Курение и злоупотребление алкоголем негативно влияют на состояние сосудов и могут способствовать развитию тромбофлебита. Отказ от этих привычек не только улучшит общее состояние здоровья, но и снизит риск венозных заболеваний.
7. Регулярные медицинские осмотры: Периодические консультации с врачом помогут выявить предрасположенность к тромбофлебиту и другие венозные заболевания на ранних стадиях. При наличии факторов риска, таких как наследственность, беременность или операции, важно следить за состоянием вен и при необходимости проходить дополнительные обследования.
Соблюдение этих рекомендаций поможет значительно снизить риск развития тромбофлебита вен нижних конечностей и улучшить общее состояние здоровья. Важно помнить, что профилактика всегда проще и эффективнее, чем лечение уже возникшего заболевания.
Рекомендации по образу жизни
Для профилактики тромбофлебита вен нижних конечностей и улучшения состояния здоровья важно следовать определённым рекомендациям по образу жизни. Эти меры помогут снизить риск развития заболевания и улучшить качество жизни пациентов, уже страдающих от тромбофлебита.
1. Регулярная физическая активность: Умеренные физические нагрузки способствуют улучшению кровообращения и укреплению венозной стенки. Рекомендуется заниматься такими видами активности, как ходьба, плавание, йога или велоспорт. Важно избегать длительного сидения или стояния на месте, что может способствовать застою крови в венах.
2. Поддержание нормального веса: Избыточный вес создает дополнительную нагрузку на сосуды нижних конечностей, что может привести к ухудшению венозного оттока. Сбалансированное питание, богатое овощами, фруктами, цельнозерновыми продуктами и нежирными белками, поможет контролировать массу тела.
3. Правильное питание: Важно включать в рацион продукты, способствующие улучшению состояния сосудов. Это могут быть продукты, богатые витаминами C и E, а также омега-3 жирными кислотами. Избегайте избыточного потребления соли, сахара и насыщенных жиров, которые могут способствовать образованию тромбов.
4. Употребление достаточного количества жидкости: Поддержание водного баланса помогает предотвратить сгущение крови. Рекомендуется пить не менее 1,5-2 литров воды в день, если нет противопоказаний со стороны почек или сердечно-сосудистой системы.
5. Ношение компрессионного белья: Специальное компрессионное белье помогает поддерживать нормальное венозное давление и улучшает кровообращение. Оно особенно полезно для людей, которые проводят много времени на ногах или имеют предрасположенность к венозным заболеваниям.
6. Избегание вредных привычек: Курение и злоупотребление алкоголем негативно сказываются на состоянии сосудов и могут способствовать развитию тромбофлебита. Отказ от этих привычек поможет улучшить общее состояние здоровья и снизить риск заболеваний.
7. Регулярные медицинские осмотры: Важно проходить регулярные обследования у врача, особенно если есть предрасположенность к венозным заболеваниям. Это позволит своевременно выявить и устранить возможные проблемы, а также получить рекомендации по профилактике.
Следуя этим рекомендациям, можно значительно снизить риск развития тромбофлебита вен нижних конечностей и улучшить общее состояние здоровья. Однако при появлении первых симптомов заболевания необходимо обратиться к врачу для получения квалифицированной помощи и назначения адекватного лечения.
Влияние сопутствующих заболеваний
Сопутствующие заболевания играют значительную роль в развитии тромбофлебита вен нижних конечностей. Они могут как способствовать возникновению этого состояния, так и усугублять его течение. К числу таких заболеваний относятся сердечно-сосудистые патологии, эндокринные расстройства, а также различные инфекционные и воспалительные процессы.
Одним из наиболее распространенных сопутствующих заболеваний является варикозное расширение вен. Это состояние характеризуется нарушением венозного оттока и повышением венозного давления, что создает благоприятные условия для образования тромбов. При варикозной болезни стенки вен становятся более тонкими и подвержены повреждениям, что также увеличивает риск тромбообразования.
Сахарный диабет является еще одним важным фактором, способствующим развитию тромбофлебита. У пациентов с этим заболеванием наблюдаются нарушения микроциркуляции и изменения в составе крови, что может привести к повышенной свертываемости и образованию тромбов. Кроме того, диабет может вызывать повреждение нервов и сосудов, что ухудшает кровообращение в нижних конечностях.
Заболевания сердца, такие как сердечная недостаточность и аритмии, также могут способствовать развитию тромбофлебита. При сердечной недостаточности наблюдается застой крови в венах, что увеличивает риск тромбообразования. Аритмии могут приводить к нарушению нормального кровотока, что также создает условия для формирования тромбов.
Инфекционные заболевания, особенно те, которые сопровождаются длительной лихорадкой или обезвоживанием, могут способствовать развитию тромбофлебита. Воспалительные процессы в организме приводят к активации системы гемостаза, что увеличивает риск тромбообразования. Кроме того, некоторые инфекции могут непосредственно повреждать стенки сосудов, что также способствует развитию тромбофлебита.
Наконец, заболевания, связанные с нарушением обмена веществ, такие как ожирение, могут значительно увеличить риск тромбофлебита. Избыточный вес приводит к повышению венозного давления и ухудшению венозного оттока, что создает условия для образования тромбов. Ожирение также связано с изменениями в составе крови, что может способствовать повышенной свертываемости.
Таким образом, наличие сопутствующих заболеваний требует особого внимания при диагностике и лечении тромбофлебита вен нижних конечностей. Важно учитывать все факторы, способствующие развитию этого состояния, чтобы разработать эффективную стратегию лечения и профилактики.