Пароксизмальная тахикардия — состояние, проявляющееся внезапными и повторяющимися эпизодами учащенного сердечного ритма, что может привести к серьезным последствиям для здоровья. В статье рассмотрим основные причины, симптомы, клинические проявления, методы лечения и профилактики. Понимание этих аспектов поможет читателям распознать опасные признаки и обратиться за медицинской помощью, что важно для предотвращения осложнений и улучшения качества жизни.
Причины возникновения
Пароксизмальная тахикардия, также известная как тахиаритмия, представляет собой патологическое состояние, которое проявляется временным увеличением частоты сердечных сокращений или возникновением пароксизмов. В этом случае ритм сердца, как правило, остается стабильным, а сам эпизод может длиться от нескольких минут до нескольких часов, при этом частота сердечных сокращений может достигать 220 ударов в минуту. Существует множество факторов, способствующих развитию данного заболевания. К основным из них относятся:
- хронические миокардиты с признаками кардиосклероза;
- тяжелая артериальная гипертензия с частыми гипертоническими кризами;
- заболевания эндокринной системы, такие как гипертиреоз, который сопровождается повышенным выделением гормонов надпочечников в кровь;
- длительный прием высоких доз сердечных гликозидов;
- врожденные аномалии сердца, создающие дополнительные пути для передачи нервных импульсов;
- расстройства центральной нервной системы, проявляющиеся неврозами или нарушениями психоэмоционального состояния;
- злокачественные опухоли надпочечников, вызывающие постоянное выделение в кровь норадреналина и адреналина;
- заболевания органов пищеварения, такие как язвенная болезнь, колит, тяжелая печеночная недостаточность и патологии желчного пузыря;
- почечная недостаточность;
- врожденные пороки сердца;
- кардиомиопатии и дистрофия миокарда;
- ишемическая болезнь сердца и сердечная недостаточность.
Кроме того, в группе риска находятся пациенты с историей инфаркта миокарда, стенокардии и аритмии. Регулярное переутомление, несбалансированное питание, частые стрессы и избыточный вес могут усугубить состояние и стать триггером для развития тахикардии.
https://youtube.com/watch?v=81AONvohy1g
Пароксизмальная тахикардия представляет собой состояние, характеризующееся внезапными приступами учащенного сердцебиения. Врачи отмечают, что основными причинами этого расстройства могут быть нарушения в работе проводящей системы сердца, стресс, физическая нагрузка, а также некоторые заболевания, такие как гипертиреоз или ишемическая болезнь сердца. Симптомы включают учащенное сердцебиение, головокружение, одышку и иногда боль в груди. Важно, что при появлении таких признаков необходимо обратиться к специалисту для диагностики. Лечение может варьироваться от медикаментозной терапии, направленной на нормализацию сердечного ритма, до более серьезных вмешательств, таких как абляция. Врачи подчеркивают, что индивидуальный подход к каждому пациенту и своевременное обращение за медицинской помощью играют ключевую роль в успешном лечении данного состояния.
Разновидности патологии
В зависимости от частоты синусового ритма, проявлений болезни и особенностей электрокардиограммы, специалисты различают желудочковую и наджелудочковую формы заболевания. Первая форма связана с нарушениями, вызванными преждевременными сокращениями желудочков. Пациенты сразу ощущают изменения в состоянии, появляются ярко выраженные симптомы, и кровообращение нарушается.
Наджелудочковая форма считается менее серьезной. Она проявляется внезапным увеличением частоты сердечных сокращений (ЧСС) без одновременного поражения миокарда желудочков. Эта форма также подразделяется на несколько типов: предсердная, атриовентрикулярная и узловая атриовентрикулярная тахикардия.
Предсердная форма характеризуется внеочередными сокращениями предсердий и известна как трепетание предсердий. Она протекает тяжело, обычно с образованием нескольких патологических очагов в правом предсердии.
Атриовентрикулярная форма является наиболее распространенной, отмечается резким увеличением ЧСС до 250 ударов в минуту.
Узловая атриовентрикулярная тахикардия чаще всего развивается как самостоятельное заболевание и редко связана с другими сердечными нарушениями. Эта форма заболевания чаще затрагивает женщин.
https://youtube.com/watch?v=qeXZmXuZkfs
| Причины | Симптомы | Лечение |
|---|---|---|
| Ишемическая болезнь сердца | Внезапное учащенное сердцебиение (150-250 ударов в минуту) | Вагусные пробы (массаж каротидного синуса, проба Вальсальвы) |
| Кардиомиопатии | Ощущение «трепетания» или «перебоев» в груди | Антиаритмические препараты (бета-блокаторы, блокаторы кальциевых каналов) |
| Пороки сердца | Головокружение, слабость, предобморочное состояние | Электрическая кардиоверсия (при нестабильном состоянии) |
| Артериальная гипертензия | Одышка, чувство нехватки воздуха | Радиочастотная абляция (РЧА) |
| Заболевания щитовидной железы (гипертиреоз) | Боль или дискомфорт в груди | Имплантация кардиовертера-дефибриллятора (ИКД) |
| Электролитные нарушения (гипокалиемия, гипомагниемия) | Потливость, бледность кожных покровов | Лечение основного заболевания |
| Стресс, эмоциональное перенапряжение | Чувство тревоги, паники | Изменение образа жизни (отказ от кофеина, алкоголя) |
| Употребление стимуляторов (кофеин, никотин, наркотики) | Обмороки (в тяжелых случаях) | Седативные препараты (при тревоге) |
| Синдром Вольфа-Паркинсона-Уайта (WPW) | ||
| Дополнительные проводящие пути в сердце |
Клиническая картина
Основным признаком заболевания является внезапный приступ, сопровождающийся учащением сердечного ритма. Обычно такой приступ заканчивается так же неожиданно, и пациент ощущает слабость. Кроме того, больной может жаловаться на головокружение и резкие толчки в области сердца перед ухудшением самочувствия.
Через несколько минут после начала приступа пациент отмечает, что сердце замирает, что служит сигналом о завершении приступа. Несмотря на кратковременное ухудшение состояния, полное восстановление не происходит. У больного могут наблюдаться головные боли, повышенная утомляемость, сонливость или, наоборот, бессонница. У женщин часто развиваются неврозы и страх смерти. Даже после восстановления сердечного ритма пациенты продолжают испытывать навязчивый страх.
Работоспособность таких пациентов снижается, аппетит ухудшается, возникают проблемы с пищеварением. Недостаток полноценного ночного сна приводит к нервному и физическому истощению, что усугубляет течение болезни.
Во время приступа больной испытывает постоянные позывы к мочеиспусканию, а моча приобретает насыщенный желтый цвет. Кожа становится влажной и бледной, могут возникать тошнота и рвота. Эти симптомы чаще всего указывают на критическое повышение артериального давления.
У некоторых пациентов наблюдается снижение давления, появление мушек перед глазами и головокружение. При значительном учащении пульса возможен обморок. Обычно приступ длится не более 10 минут, однако в запущенных случаях симптомы могут сохраняться на протяжении нескольких часов.

Методы диагностики
Лечение пароксизмальной тахикардии начинается с всестороннего диагностического обследования. Во время приема врач проводит осмотр пациента, выполняет аускультацию сердца, измеряет артериальное давление, считает пульс и оценивает состояние кожи и слизистых оболочек. Затем специалист собирает анамнез, уточняя наличие хронических заболеваний, вредных привычек, особенности профессиональной деятельности и образа жизни.
Следующим шагом является выполнение электрокардиограммы (ЭКГ). Полученные данные помогут кардиологу определить тип патологии и степень ее запущенности. В некоторых случаях может потребоваться эхокардиография (ЭхоКГ), которая позволяет более детально изучить работу сердца. Ультразвуковое исследование также является эффективным методом диагностики, который помогает врачу получить более полное представление о заболевании.
В некоторых ситуациях может понадобиться магнитно-резонансная томография для выявления сопутствующих заболеваний. Обязательным этапом диагностики являются общий и биохимический анализы крови, которые позволяют оценить состояние системы кроветворения и риск образования тромбов. На основе полученных результатов врач разрабатывает план лечения.
Первая помощь
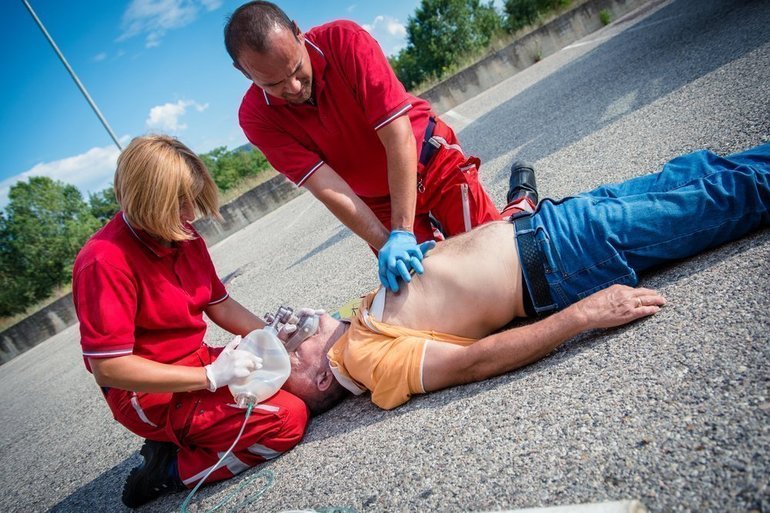
Специалисты напоминают, что при встрече на улице или в общественном месте с человеком, у которого произошел приступ, важно знать, как оказать первую помощь. Не стоит предлагать пострадавшему различные лекарства, так как это может быть неуместно.
У человека может наблюдаться как повышенное, так и пониженное давление, но определить это можно только с помощью тонометра, который не всегда оказывается под рукой. Рекомендуется расстегнуть одежду, которая сковывает движения, и обеспечить доступ свежего воздуха. Также стоит предложить пострадавшему принять удобное положение, чтобы ему стало легче.
Если есть возможность измерить давление, дальнейшие действия будут зависеть от полученных показателей. При низком давлении следует приподнять ноги пострадавшего, чтобы улучшить приток крови к мозгу, а при высоком — расположить голову выше уровня туловища.
Так как во время приступа человек часто испытывает тошноту, может быть полезно вызвать рвоту. Это может помочь облегчить состояние до прибытия скорой помощи. Не следует перемещать пострадавшего, чтобы не усугубить его состояние.
https://youtube.com/watch?v=V9YjjyeNkPA
Медикаментозное лечение
Симптомы пароксизмальной тахикардии требуют внимательного отношения, так как в запущенных случаях лечение может оказаться сложным. Основная цель терапии заключается в предотвращении приступов и улучшении состояния пациента. Наиболее действенными препаратами являются:
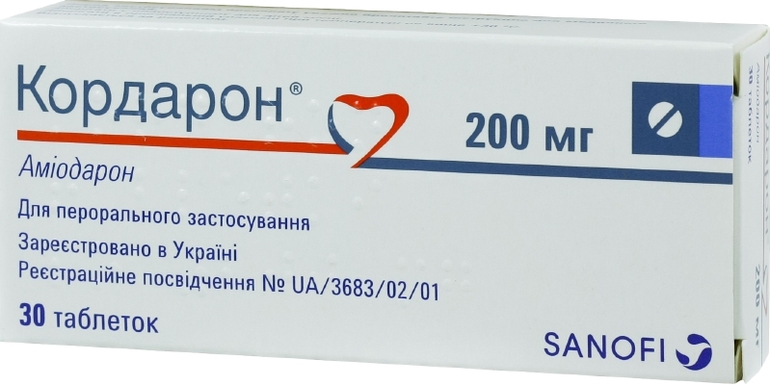
- Средства для стабилизации артериального давления и сердечного ритма: Кордарон, Дигоксин. В случае тяжелого течения заболевания применяются инъекционные формы, а при легком — таблетированные. При этом стационарное лечение предполагает внутривенное введение препаратов, а продолжительность курса обычно не превышает 5 дней.
- Антагонисты кальциевых каналов: Верапамил. Эти препараты помогают улучшить общее состояние, уменьшают потребность миокарда в кислороде и снижают частоту сердечных сокращений. Курс лечения составляет 10−14 дней.
- Мочегонные средства: Фуросемид, Торсид. Они способствуют снижению артериального давления и разжижению крови, что уменьшает нагрузку на сердце. При амбулаторном лечении назначаются таблетки, а в стационаре — растворы для внутримышечного введения. Обычно для устранения острых симптомов достаточно 3 дней, иногда врач рекомендует принимать препарат 1−2 раза в неделю для предотвращения повторных приступов.
- Гипертензивные препараты: Лизиноприл, Энап. Эти средства снижают артериальное давление и уменьшают нагрузку на сердце и сосуды головного мозга. При первом появлении симптомов пациент принимает лекарства по рекомендации врача, а при хронической гипертонии — на постоянной основе. В стационаре для быстрой нормализации показателей внутривенно вводится раствор сульфата магния.
- Бета-адреноблокаторы: Метопролол, Атенолол. Эти препараты используются для нормализации сердечного ритма и снижения потребности миокарда в кислороде. Курс лечения может быть длительным, иногда — постоянным. Дозировка подбирается индивидуально.
- Средства для разжижения крови: Аспирин, Кардиомагнил. Рекомендуются при наличии предрасположенности к тромбообразованию. После нескольких дней приема значительно снижается нагрузка на сердце, что положительно сказывается на течении заболевания.
В период восстановления пациентам назначаются витаминные комплексы, содержащие цинк, магний, калий и кальций. Эти вещества помогают укрепить миокард и снизить риск возникновения приступов и серьезных осложнений.
Народные средства
Для снижения частоты приступов и общего укрепления организма полезно применять рецепты народной медицины. Среди них наиболее безопасными и эффективными являются следующие:
-
Отвар из плодов боярышника — это универсальное средство для лечения различных заболеваний сердца. Он благоприятно воздействует на миокард и сосуды. Чтобы приготовить отвар, нужно взять 30 г плодов, измельчить их и поместить в кастрюлю. Затем добавить 1,5 литра воды и варить в течение 10 минут. После этого настоять отвар в термосе в течение 4 часов, процедить и принимать по 100 мл три раза в день на протяжении двух недель.
-
Смесь меда, лимона и чеснока — отличное средство для укрепления сердечной мышцы. Для этого потребуется 5 крупных лимонов, 5 головок чеснока и 500 мл качественного жидкого меда. Очищенный чеснок и лимоны с кожурой нужно измельчить, поместить в банку и залить медом. Настоять в течение недели. Полученную смесь рекомендуется принимать по столовой ложке утром и вечером до тех пор, пока она не закончится.
Не забывайте, что народные средства могут иметь противопоказания, поэтому перед началом их использования стоит проконсультироваться с врачом.

Меры профилактики
Эксперты настоятельно советуют людям, страдающим от подобных заболеваний, обратить внимание на свой образ жизни. Важно отказаться от вредных привычек и внести изменения в свой рацион. Следует исключить из питания жирное мясо, копчености, сладости, газированные напитки, маринады и консервы. Рекомендуется увеличить потребление овощей, ягод и фруктов, которые содержат необходимые вещества для поддержания здоровья сердечно-сосудистой системы.
Необходимо обеспечить организму регулярные, но умеренные физические нагрузки. Не стоит перегружать себя длительными тренировками или подъемом тяжестей. Достаточно совершать пешие или велосипедные прогулки, а также заниматься легким бегом в течение 30−40 минут. При выборе физической активности важно учитывать общее состояние здоровья и согласовать программу с кардиологом. Специалист сможет подсказать оптимальное время для тренировок, которое не только не навредит, но и поможет предотвратить ухудшение состояния.
Следование рекомендациям врачей поможет улучшить общее самочувствие и снизить риск возникновения серьезных осложнений.
Осложнения пароксизмальной тахикардии
Пароксизмальная тахикардия, характеризующаяся внезапными и часто повторяющимися эпизодами учащенного сердечного ритма, может привести к различным осложнениям, которые требуют внимательного мониторинга и своевременного вмешательства. Одним из наиболее серьезных последствий является риск развития сердечной недостаточности. При длительных эпизодах тахикардии сердце может не успевать полностью заполняться кровью, что приводит к снижению его насосной функции и, как следствие, к недостаточному кровоснабжению органов и тканей.
Еще одним потенциальным осложнением является тромбообразование. Увеличенная частота сердечных сокращений может способствовать образованию тромбов в предсердиях, особенно если у пациента имеются сопутствующие заболевания, такие как фибрилляция предсердий. Эти тромбы могут затем перемещаться в системный кровоток, что увеличивает риск инсульта или других эмболий.
Кроме того, пароксизмальная тахикардия может привести к ухудшению качества жизни пациента. Эпизоды учащенного сердцебиения могут сопровождаться выраженной слабостью, головокружением, одышкой и даже обмороками, что ограничивает физическую активность и повседневные дела. Психологические аспекты также не следует игнорировать: постоянный страх перед очередным приступом может вызывать тревожность и депрессию.
Наконец, длительное течение пароксизмальной тахикардии может привести к изменениям в структуре сердца, таким как гипертрофия миокарда. Это состояние, в свою очередь, может увеличить риск развития более серьезных аритмий, таких как желудочковая тахикардия или фибрилляция желудочков, которые могут угрожать жизни пациента.
Таким образом, важно своевременно диагностировать и лечить пароксизмальную тахикардию, чтобы минимизировать риск осложнений и улучшить качество жизни пациента. Регулярные обследования и контроль состояния сердечно-сосудистой системы помогут предотвратить развитие серьезных последствий и обеспечить адекватное лечение.
Роль образа жизни в управлении состоянием
Образ жизни играет ключевую роль в управлении состоянием пациентов с пароксизмальной тахикардией. Правильные привычки и изменения в повседневной деятельности могут значительно снизить частоту и интенсивность приступов, а также улучшить общее состояние здоровья.
Во-первых, важно обратить внимание на питание. Сбалансированная диета, богатая фруктами, овощами, цельнозерновыми продуктами и нежирными белками, может помочь поддерживать нормальный уровень электролитов и предотвратить нарушения сердечного ритма. Избегание продуктов, содержащих высокое количество сахара, насыщенных жиров и соли, также может снизить риск развития сердечно-сосудистых заболеваний, которые могут усугубить тахикардию.
Во-вторых, регулярная физическая активность является важным аспектом управления состоянием. Умеренные физические нагрузки, такие как прогулки, плавание или йога, могут укрепить сердечно-сосудистую систему и улучшить общее состояние здоровья. Однако важно избегать чрезмерных нагрузок, которые могут спровоцировать приступы тахикардии. Перед началом новой программы тренировок рекомендуется проконсультироваться с врачом.
Стресс и эмоциональное состояние также оказывают значительное влияние на сердечный ритм. Практики релаксации, такие как медитация, глубокое дыхание и занятия йогой, могут помочь снизить уровень стресса и, как следствие, уменьшить вероятность возникновения приступов. Умение управлять стрессом и эмоциональными переживаниями является важным навыком для пациентов с пароксизмальной тахикардией.
Отказ от вредных привычек, таких как курение и чрезмерное употребление алкоголя, также может значительно улучшить состояние. Никотин и алкоголь могут вызывать изменения в сердечном ритме и способствовать развитию тахикардии. Снижение или полное исключение этих веществ из жизни пациента может привести к улучшению общего состояния и снижению частоты приступов.
Наконец, регулярные медицинские осмотры и мониторинг состояния здоровья являются важными аспектами управления пароксизмальной тахикардией. Своевременное выявление и лечение сопутствующих заболеваний, таких как гипертония или диабет, могут значительно снизить риск возникновения приступов. Важно следовать рекомендациям врача и принимать назначенные препараты, если это необходимо.
Таким образом, изменения в образе жизни могут оказать значительное влияние на управление состоянием пациентов с пароксизмальной тахикардией. Сбалансированное питание, регулярная физическая активность, управление стрессом и отказ от вредных привычек — все это может помочь улучшить качество жизни и снизить частоту приступов.
Психологические аспекты и влияние стресса
Пароксизмальная тахикардия, как и многие другие сердечно-сосудистые расстройства, может быть значительно усугублена психологическими факторами. Стресс, тревога и эмоциональное напряжение играют важную роль в возникновении и обострении симптомов данного состояния. Психологические аспекты, связанные с пароксизмальной тахикардией, требуют внимательного изучения, так как они могут влиять не только на частоту сердечных сокращений, но и на общее состояние пациента.
Стресс является одним из основных триггеров для возникновения пароксизмальной тахикардии. В моменты сильного эмоционального напряжения, организм активирует симпатическую нервную систему, что приводит к выбросу адреналина и других гормонов стресса. Это, в свою очередь, может вызвать учащение сердечного ритма и спровоцировать приступ тахикардии. Люди, испытывающие хронический стресс, могут заметить, что их эпизоды тахикардии становятся более частыми и интенсивными.
Тревожные расстройства также могут оказывать значительное влияние на сердечную деятельность. Пациенты, страдающие от панических атак или генерализованного тревожного расстройства, могут испытывать симптомы, схожие с пароксизмальной тахикардией, такие как учащенное сердцебиение, потливость и одышка. В таких случаях важно различать, является ли тахикардия следствием психоэмоционального состояния или же она имеет органическую природу.
Кроме того, депрессия и другие психические расстройства могут ухудшать общее состояние здоровья и способствовать развитию сердечно-сосудистых заболеваний. Исследования показывают, что пациенты с депрессивными симптомами чаще сталкиваются с проблемами сердечного ритма, включая пароксизмальную тахикардию. Это может быть связано как с изменениями в гормональном фоне, так и с недостатком физической активности и неправильным образом жизни, которые часто сопровождают депрессию.
Важно отметить, что психотерапия и методы управления стрессом могут оказать положительное влияние на течение пароксизмальной тахикардии. Техники релаксации, такие как медитация, йога и дыхательные упражнения, могут помочь снизить уровень стресса и, как следствие, уменьшить частоту приступов тахикардии. Психотерапевтические подходы, такие как когнитивно-поведенческая терапия, могут помочь пациентам справиться с тревожными мыслями и эмоциями, что также может способствовать улучшению состояния.
В заключение, психологические аспекты и влияние стресса играют ключевую роль в развитии и обострении пароксизмальной тахикардии. Понимание этих факторов может помочь в разработке комплексного подхода к лечению, который будет включать как медицинские, так и психологические методы. Это позволит не только облегчить симптомы, но и улучшить качество жизни пациентов, страдающих от данного состояния.