Боль в сердце вызывает беспокойство, так как часто ассоциируется с серьезными заболеваниями. Причины болевых ощущений разнообразны и не всегда связаны с сердечно-сосудистыми проблемами. В статье рассмотрим основные причины боли в сердце, их симптомы и методы лечения, а также случаи, когда нужно обратиться к врачу. Эти знания помогут вам лучше ориентироваться в своем состоянии и своевременно заботиться о здоровье.
Опасность сердечных болей
Если у человека произошло остановка сердца, его дальнейшая судьба во многом зависит от скорости оказания медицинской помощи. В этом критическом случае время играет решающую роль. Возможность вернуть человека к полноценной жизни сохраняется, если помощь была предоставлена в течение первых 5 минут после остановки сердца. Если же реанимационные мероприятия начались через 6—7 минут, у пациента могут развиться последствия гипоксической энцефалопатии, такие как утрата памяти и снижение работоспособности. В таком случае он не сможет выполнять интеллектуальную деятельность и останется инвалидом с серьезными психическими нарушениями.
Если скорая помощь прибудет через 10 минут, это может спасти жизнь, но в коре головного мозга уже произойдут необратимые изменения. Такой пациент станет полностью зависимым от окружающих. Однако стоит отметить, что периодические легкие боли и даже дискомфорт в области сердца не всегда приводят к столь печальным последствиям для здоровья.

Врачи подчеркивают, что боль в сердце может быть вызвана различными факторами, включая ишемическую болезнь, аритмии и воспалительные процессы. Часто такие боли сигнализируют о серьезных заболеваниях, таких как инфаркт миокарда, что делает их потенциально опасными для жизни. Специалисты отмечают, что игнорирование симптомов может привести к тяжелым последствиям, поэтому важно своевременно обращаться за медицинской помощью. Лечение зависит от причины боли и может включать медикаментозную терапию, хирургические вмешательства или изменения в образе жизни. Регулярные обследования и контроль факторов риска, таких как высокое давление и уровень холестерина, играют ключевую роль в профилактике сердечно-сосудистых заболеваний. Врачи настоятельно рекомендуют не откладывать визит к специалисту при первых признаках дискомфорта в области сердца.
Характер болевых ощущений
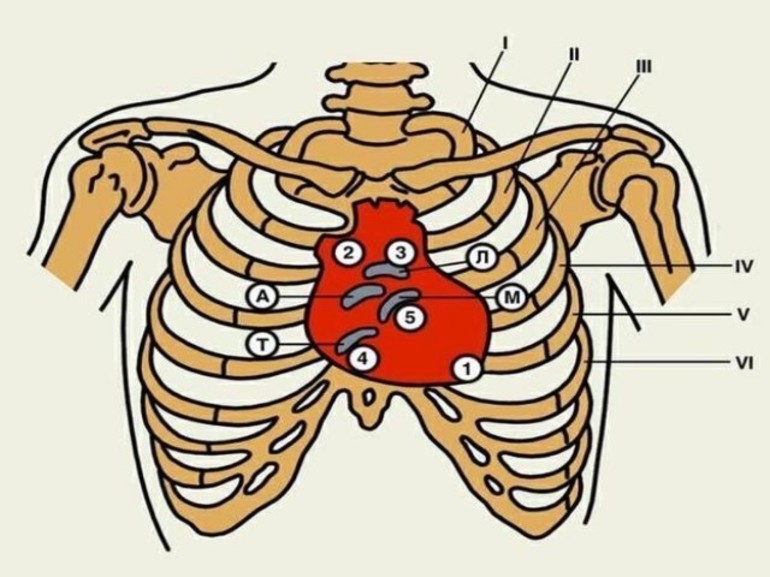
Чаще всего сердечная боль ощущается в области передней стенки грудной клетки, в районе пятого межреберья слева. Здесь находится верхушка сердца, которая соответствует области левого желудочка. В некоторых случаях дискомфорт может иррадиировать в другие части тела, вызывая болевые ощущения в челюсти или спине. При остром инфаркте миокарда может возникнуть интенсивная боль в животе, что иногда приводит к ошибочной интерпретации её как симптома язвы желудка.
Важно помнить, что вегетативная иннервация сердца отличается от иннервации кожи и мышц. Поэтому сердечная боль проявляется иначе — не так, как при ушибах, ожогах или открытых ранах. Если представить боль в животе и перенести её на область сердца, то именно так и будет ощущаться дискомфорт в сердечной мышце. Диагностика такой боли затруднена: она может быть рассеянной по телу и исходить из его глубинных слоёв.
Наиболее распространены ноющие ощущения, которые могут длиться от нескольких минут до нескольких дней, а иногда и месяцев. Такая боль может свидетельствовать о перикардите, эндокардите или других хронических заболеваниях. Часто сердце «ноет» из-за повышенного артериального давления или перегрузки сердечных камер кровью. Наиболее тревожные ощущения — колющие боли, которые не совпадают с ритмом сердца и возникают непредсказуемо. Они напоминают укол иглой в грудь, но на самом деле это один из самых безобидных симптомов.
У пожилых людей часто наблюдается сжимающая и тупая боль в области груди, где расположены крупные сосуды. Этот симптом может быть коварным и указывать на стенокардию, что является признаком ишемической болезни.
Разнообразие характера и локализации боли свидетельствует о множестве причин, которые могут её вызывать.

| Причина боли в сердце | Опасность | Лечение |
|---|---|---|
| Ишемическая болезнь сердца (ИБС) | Высокая. Может привести к инфаркту миокарда, сердечной недостаточности, внезапной сердечной смерти. | Медикаментозное (нитраты, бета-блокаторы, антиагреганты), стентирование, аортокоронарное шунтирование. Изменение образа жизни. |
| Инфаркт миокарда | Крайне высокая. Немедленная угроза жизни. | Неотложная медицинская помощь: тромболитическая терапия, ангиопластика со стентированием, обезболивание, кислородотерапия. |
| Стенокардия | Средняя. Предвестник инфаркта миокарда. | Медикаментозное (нитраты, бета-блокаторы, блокаторы кальциевых каналов), изменение образа жизни. |
| Миокардит | Средняя. Может привести к сердечной недостаточности, аритмиям. | Противовоспалительные препараты, антибиотики (при бактериальной этиологии), поддерживающая терапия. |
| Перикардит | Низкая-средняя. Может вызвать тампонаду сердца (редко). | Противовоспалительные препараты, обезболивающие. В некоторых случаях дренирование перикардиальной полости. |
| Расслоение аорты | Крайне высокая. Немедленная угроза жизни. | Неотложное хирургическое вмешательство. |
| Тромбоэмболия легочной артерии (ТЭЛА) | Высокая. Может привести к острой правожелудочковой недостаточности и смерти. | Антикоагулянты, тромболитическая терапия, хирургическое удаление тромба (в тяжелых случаях). |
| Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) | Низкая. Не угрожает жизни, но вызывает дискомфорт. | Антациды, ингибиторы протонной помпы, изменение диеты и образа жизни. |
| Межреберная невралгия | Низкая. Не угрожает жизни. | Обезболивающие, противовоспалительные препараты, физиотерапия. |
| Панические атаки | Низкая. Не угрожает жизни, но вызывает сильный страх и дискомфорт. | Психотерапия, антидепрессанты, анксиолитики. |
| Остеохондроз грудного отдела позвоночника | Низкая. Не угрожает жизни. | Обезболивающие, противовоспалительные препараты, физиотерапия, массаж, лечебная физкультура. |
| Плеврит | Низкая-средняя. Может быть симптомом более серьезного заболевания. | Лечение основного заболевания, обезболивающие, противовоспалительные препараты. |
Симптомы настоящей кардиалгии
Возьмите четырьмя пальцами левой руки запястье правой. Обратите внимание на частоту или характер пульса, определите наличие тахикардии, а также возможные «провалы» в области груди. При нарушениях сердечного ритма болезненные ощущения могут возникать именно по этим причинам. Эти симптомы часто наблюдаются у пожилых людей, принимающих диуретики.
Установите связь между болезненными ощущениями и физической активностью — будь то ходьба, подъем по лестнице или другая нагрузка. Частые сжимающие боли в груди после физической активности могут указывать на недостаточное кровообращение в сердце, особенно у молодых пациентов.
Далее оцените, как боль зависит от позы или движений. Если дискомфорт возникает при определенных движениях, это может свидетельствовать о межреберной невралгии или других проблемах с опорно-двигательным аппаратом. В таких случаях в области сердца может ощущаться щемящее или сжимающее чувство.
Если вам трудно дышать, лежа на спине, и появляется давящая боль в области сердца, которая усиливается с каждым днем, это может указывать на накопление жидкости в перикарде. Обычно при наклоне эта боль уменьшается.
При усиленном потоотделении, покраснении лица, головных болях после стресса или интенсивной физической нагрузки ноющая боль может свидетельствовать о повышении артериального давления или гипертоническом кризе. Этот симптом особенно характерен для людей с избыточным весом.
Если сердечные боли сопровождаются слабостью, холодным потом, обморочными состояниями, бледностью лица и нитевидным пульсом, это может указывать на развитие сосудистого коллапса. Это серьезный признак инфаркта миокарда. В таких случаях у человека может возникнуть панический страх смерти, синеют кончики пальцев, мочки ушей и нос, а лицо приобретает землистый оттенок, может ощущаться ломота по всему телу.
Перечисленные симптомы указывают на тканевую гипоксию. В такой ситуации необходимо незамедлительно вызвать «скорую помощь». Даже если коллапс не сопровождается выраженным дискомфортом, все равно следует обратиться за медицинской помощью. Такое состояние может быть вызвано внутренним кровотечением, поэтому не стоит медлить.
https://youtube.com/watch?v=ueGuTa4sy1I
Причины боли
В список причин, по которым может возникать боль в сердце, входят следующие заболевания:
- Хронический или острый эндокардит. Это состояние проявляется в виде легких, но затяжных дискомфортных ощущений в области сердца. Чаще всего причиной служит бактериальная инфекция, сопровождающаяся повышением температуры, ухудшением общего состояния и лихорадкой. Эндокардит может привести к разрушению сердечных клапанов и развитию сердечной недостаточности.
- Перикардит. Это воспаление внешней оболочки сердца, которое может быть вызвано различными заболеваниями, такими как туберкулез или ревматизм. Симптомы включают постоянные и сильные боли, отеки и одышку.
- Миокардит. Это общее заболевание сердца, имеющее инфекционную, токсическую или аллергическую природу. Основной признак — постоянная ноющая боль в области сердца, одышка и снижение физической выносливости.
- Спазмы коронарных сосудов. Эти спазмы могут проявляться в виде приступов стенокардии, возникающих при физической нагрузке, стрессе или вдыхании холодного воздуха. Характерные симптомы включают боль в груди, а также в левой руке, шее и челюсти. Наиболее опасны безболевые ишемии, которые можно выявить только с помощью электрокардиограммы.
- Вегетативная невралгия. Это состояние может возникать при различных обстоятельствах, однако оно не оказывает значительного влияния на работу сердечно-сосудистой системы.
- Миокардиодистрофия. Это заболевание часто развивается на фоне хронического алкоголизма, что приводит к нарушению обменных процессов, затрагивающих все системы организма.

Популярные вопросы
У пациентов существует множество мнений о болях в сердце. Разберем и подтвердим или опровергнем основные из них.
- Может ли сердце болеть при нормальном артериальном давлении? Да. В большинстве случаев сердечные боли не зависят от гемодинамических показателей, хотя гипертонический криз действительно увеличивает вероятность возникновения неприятных ощущений.
- Может ли сердце болеть постоянно? Нет. Боль может беспокоить на протяжении нескольких месяцев, но не постоянно. Если в области сердца наблюдаются длительные болевые ощущения, это, скорее всего, указывает на воспалительный процесс в организме, такой как перикардит, эндокардит или миокардит. Также затяжные боли могут быть связаны с гипотиреозом или гипертиреозом.
- Может ли сердце колоть при остеохондрозе? Да, может. Существуют так называемые зоны отраженных болей по Захарьину-Геду. При наличии патологии межпозвонковых дисков в грудном и нижнем шейном отделах позвоночника может возникать кардиалгия и неврологические симптомы. В таких случаях может неметь левая сторона тела или рука, и возникать боли в сердце. Лечение в этом случае направлено не на кардиологию, а на устранение осложнений остеохондроза.
https://youtube.com/watch?v=bx4X2nlEyak
Помощь врача
Чтобы выяснить, что вызывает дискомфорт в области сердца, в первую очередь стоит обратиться к терапевту. Он сможет направить вас на необходимые обследования. Врач порекомендует сделать электрокардиограмму и ультразвуковое исследование, выслушает сердечные тоны и оценит риск сердечной недостаточности. Для более детального анализа состояния сердечной мышцы потребуется консультация кардиолога.
Если у молодого и здорового человека возникают колющие боли в сердце, рекомендуется лечь и расслабиться. Помещение следует проветрить, а пациенту можно предложить «Валокордин». Если боль появилась во время физической активности, необходимо прекратить занятия и отдохнуть. Если дискомфорт не исчезает, следует обратиться к врачу.
Если у человека дома возникает сжатие и боль в области груди, его укладывают в горизонтальное положение с приподнятой головой. Снимают ремни, обувь и галстуки. Важно, чтобы пациент успокоился, так как стресс может усугубить состояние. Под язык кладут таблетку нитроглицерина, а затем — аспирин. Если облегчение не наступает, через 10 минут прием повторяют и вызывают «скорую помощь». «Валидол» не может заменить нитроглицерин, так как он не нормализует коронарный кровоток.
Первые действия
Важно понимать, как действовать при возникновении болей в сердце. Главной задачей является выявление причины боли, а не просто устранение симптомов. Методы лечения зависят от характера боли.
- В случае воспалительных процессов — применяются противовоспалительные средства. При аутоиммунных заболеваниях — используются цитостатики, базисные препараты и моноклональные антитела.
- При инфекциях — назначается антибиотикотерапия, активизация иммунной системы и выявление источников инфекции.
- При миокардиодистрофии — требуется длительное лечение с использованием витаминов, энергетических препаратов и ферментов.
- При выпотном перикардите — необходимо провести пункцию перикарда.
- При стенокардии — важно предотвратить инфаркт миокарда. Для этого рекомендуется принимать бета-блокаторы, ингибиторы АПФ, антагонисты кальция и нитраты.
Ноющая боль в области сердца — это серьезный повод для обращения к кардиологу и прохождения обследования.
Даже если во время обследования не будут выявлены серьезные нарушения в работе сердца, единичный эпизод дискомфорта должен стать сигналом для размышлений о здоровом образе жизни и внимательном отношении к своему организму.

Методы диагностики сердечных заболеваний
Диагностика сердечных заболеваний играет ключевую роль в своевременном выявлении и лечении различных патологий, которые могут привести к серьезным последствиям, включая инфаркт миокарда и сердечную недостаточность. Существует множество методов, которые врачи используют для оценки состояния сердечно-сосудистой системы.
1. Анкета и физикальное обследование
Первым шагом в диагностике является сбор анамнеза. Врач задает вопросы о симптомах, таких как боль в груди, одышка, усталость, а также о факторах риска, включая наличие сердечно-сосудистых заболеваний в семье, курение, уровень физической активности и питание. Физикальное обследование включает в себя прослушивание сердца с помощью стетоскопа, измерение артериального давления и пульса, а также оценку состояния кожи и слизистых оболочек.
2. Электрокардиография (ЭКГ)
ЭКГ является одним из самых распространенных методов диагностики сердечных заболеваний. Этот тест позволяет зарегистрировать электрическую активность сердца и выявить различные аномалии, такие как аритмии, ишемия миокарда и другие нарушения. ЭКГ может быть выполнена в покое или во время физической нагрузки (нагрузочная ЭКГ), что помогает оценить, как сердце реагирует на стресс.
3. Эхокардиография
Эхокардиография (УЗИ сердца) — это неинвазивный метод, который использует ультразвуковые волны для получения изображений сердца. Этот тест позволяет оценить размеры и функцию сердечных камер, состояние клапанов, а также выявить наличие тромбов или других аномалий. Эхокардиография может быть выполнена как в покое, так и с использованием стресс-тестов для оценки работы сердца под нагрузкой.
4. Холтеровское мониторирование
Холтеровское мониторирование — это метод длительного (обычно 24-48 часов) записи ЭКГ, который позволяет выявить эпизодические нарушения ритма сердца, которые могут не проявляться во время стандартного обследования. Пациент носит специальный портативный прибор, который фиксирует электрическую активность сердца в течение суток, что дает возможность врачу оценить работу сердца в повседневной жизни пациента.
5. Стресс-тесты
Стресс-тесты помогают оценить, как сердце справляется с физической нагрузкой. Во время теста пациент выполняет физические упражнения (например, бег на беговой дорожке) или принимает медикаменты, которые имитируют физическую нагрузку. Врач следит за изменениями на ЭКГ и другими показателями, чтобы выявить возможные проблемы с кровоснабжением сердца.
6. Коронарная ангиография
Коронарная ангиография — это инвазивный метод, который позволяет визуализировать коронарные артерии с помощью рентгеновского излучения и контрастного вещества. Этот тест используется для диагностики стенокардии и коронарной болезни сердца. Он позволяет выявить сужения или блокировки в коронарных артериях, что может потребовать дальнейшего лечения, например, стентирования или шунтирования.
7. Лабораторные исследования
Лабораторные анализы также играют важную роль в диагностике сердечных заболеваний. Анализы крови могут помочь выявить уровень холестерина, триглицеридов, а также маркеры, указывающие на повреждение сердечной мышцы, такие как тропонин. Эти данные помогают врачу оценить риск сердечно-сосудистых заболеваний и принять решение о необходимом лечении.
Таким образом, диагностика сердечных заболеваний включает в себя комплексный подход, который сочетает в себе различные методы и исследования. Своевременное выявление проблем с сердцем позволяет начать лечение на ранних стадиях и значительно снизить риск серьезных осложнений.
Профилактика сердечных болей
Профилактика сердечных болей играет ключевую роль в поддержании здоровья сердечно-сосудистой системы и снижении риска серьезных заболеваний. Существует несколько основных направлений, которые могут помочь предотвратить возникновение болей в сердце и улучшить общее состояние организма.
1. Здоровый образ жизни: Основой профилактики является соблюдение принципов здорового образа жизни. Это включает в себя регулярную физическую активность, сбалансированное питание, отказ от курения и ограничение потребления алкоголя. Физическая активность помогает укрепить сердечную мышцу, улучшает кровообращение и способствует снижению уровня стресса.
2. Правильное питание: Рацион, богатый фруктами, овощами, цельнозерновыми продуктами, нежирными белками и полезными жирами, способствует снижению уровня холестерина и артериального давления. Избегание избыточного потребления соли и сахара также важно для поддержания здоровья сердца. Рекомендуется включать в рацион продукты, содержащие омега-3 жирные кислоты, такие как рыба, орехи и семена.
3. Контроль веса: Избыточный вес и ожирение являются факторами риска для сердечно-сосудистых заболеваний. Поддержание здорового веса через правильное питание и физическую активность может значительно снизить вероятность возникновения болей в сердце. Важно следить за индексом массы тела (ИМТ) и стремиться к его нормализации.
4. Регулярные медицинские осмотры: Профилактика сердечных болей также включает в себя регулярные медицинские осмотры и мониторинг состояния здоровья. Это позволяет своевременно выявлять и корректировать факторы риска, такие как высокое кровяное давление, высокий уровень холестерина и диабет. Важно следовать рекомендациям врача и проходить необходимые обследования.
5. Управление стрессом: Хронический стресс может негативно сказаться на здоровье сердца. Методы управления стрессом, такие как медитация, йога, дыхательные упражнения и хобби, могут помочь снизить уровень тревожности и улучшить общее самочувствие. Важно находить время для отдыха и восстановления.
6. Ограничение потребления кофеина и стимуляторов: Избыточное потребление кофеина и других стимуляторов может привести к учащенному сердцебиению и повышенному уровню тревожности. Рекомендуется ограничить их потребление, особенно если у вас уже есть проблемы с сердцем.
7. Поддержка социальных связей: Эмоциональная поддержка со стороны семьи и друзей может значительно снизить уровень стресса и улучшить общее состояние здоровья. Участие в социальных мероприятиях и поддержание активной социальной жизни также способствуют улучшению психоэмоционального состояния.
Следуя этим рекомендациям, можно значительно снизить риск возникновения болей в сердце и других сердечно-сосудистых заболеваний. Профилактика требует постоянного внимания и усилий, но она является важным шагом к долгой и здоровой жизни.
Современные методы лечения и реабилитации
Современные методы лечения сердечно-сосудистых заболеваний и реабилитации пациентов с болями в сердце основываются на комплексном подходе, который включает медикаментозную терапию, хирургические вмешательства и программы реабилитации. Эти методы направлены на устранение причин болей, улучшение качества жизни и предотвращение осложнений.
Медикаментозная терапия является основным методом лечения сердечно-сосудистых заболеваний. В зависимости от диагноза и состояния пациента, могут быть назначены различные группы препаратов:
- Антиагреганты (например, аспирин) помогают предотвратить образование тромбов, что особенно важно при ишемической болезни сердца.
- Бета-блокаторы снижают частоту сердечных сокращений и уменьшают нагрузку на сердце, что может помочь при стенокардии и сердечной недостаточности.
- ACE-ингибиторы и блокаторы рецепторов ангиотензина (АРА) способствуют снижению артериального давления и улучшают функцию сердца.
- Статины используются для снижения уровня холестерина в крови, что помогает предотвратить атеросклероз и связанные с ним осложнения.
Кроме того, хирургические методы могут быть необходимы в случае тяжелых заболеваний. Наиболее распространенные процедуры включают:
- Ангипластика и стентирование — минимально инвазивные процедуры, направленные на восстановление проходимости коронарных артерий.
- Коронарное шунтирование — операция, при которой создается обходной путь для крови, минуя заблокированные участки артерий.
- Замена сердечного клапана — необходима при тяжелых заболеваниях клапанов, которые могут вызывать боли в сердце и сердечную недостаточность.
После лечения важно пройти реабилитацию, которая включает в себя:
- Физическую терапию — программы, направленные на восстановление физической активности и укрепление сердечно-сосудистой системы.
- Психологическую поддержку — работа с психологом или психотерапевтом может помочь справиться с тревогой и депрессией, которые часто сопровождают сердечно-сосудистые заболевания.
- Образовательные программы — обучение пациентов о правильном питании, контроле веса и отказе от вредных привычек, таких как курение.
Современные методы лечения и реабилитации позволяют значительно улучшить прогноз для пациентов с болями в сердце, снизить риск осложнений и повысить качество жизни. Важно помнить, что ранняя диагностика и своевременное обращение к врачу играют ключевую роль в успешном лечении сердечно-сосудистых заболеваний.