Гипертоническая болезнь — распространенная сердечно-сосудистая патология, требующая внимательного лечения и профилактики. В статье рассмотрим методы лечения гипертонии, включая медикаментозную терапию и народные средства, а также клинические рекомендации по применению препаратов и их дозировкам. Эти аспекты помогут пациентам контролировать состояние, снизить риск осложнений и улучшить качество жизни.
Факторы и причины артериальной гипертензии (АГ)
Гипертоническая болезнь характеризуется постоянным повышением артериального давления. Эти изменения происходят из-за сужения артерий и их мелких ответвлений, известных как артериолы. Существует множество причин, приводящих к таким последствиям. Они представляют собой комплекс факторов, негативно влияющих на регуляцию со стороны высших отделов центральной нервной системы. К развитию гипертонии могут привести:
- длительное волнение;
- хронический стресс;
- частые нервные перегрузки;
- несоблюдение принципов здорового питания;
- чрезмерное потребление соли;
- вредные привычки (курение, употребление алкоголя);
- избыточный вес и ожирение;
- чрезмерные физические нагрузки;
- гормональные расстройства;
- прием некоторых медикаментов;
- неблагоприятные экологические условия.
Наследственность, связанная с гипертонической болезнью, играет ключевую роль в ее развитии у близких родственников (родителей, братьев и сестер). Вероятность возникновения артериальной гипертензии значительно увеличивается, если у двух и более близких родственников наблюдается гипертензия.
Важно!
Черепно-мозговые травмы, сахарный диабет, атеросклероз, эндокринные расстройства, наличие инфекционных очагов в организме (например, тонзиллит или кариес), а также заболевания почек, надпочечников, печени и сердца – все это факторы, способствующие развитию гипертонии.
У пожилых людей (старше 60 лет) гипертоническая болезнь часто ассоциируется с атеросклерозом. Холестериновые бляшки на стенках сосудов препятствуют нормальному кровотоку, что естественным образом приводит к повышению артериального давления. У мужчин первые симптомы гипертонии могут проявляться в возрасте 35-50 лет. Обычно они обращаются к врачу, когда заболевание уже принимает устойчивую форму.
У женщин одной из частых причин повышения артериального давления становятся гормональные изменения. Заболевание, как правило, диагностируется в возрасте 45-50 лет, что совпадает с периодом менопаузы, когда организм испытывает значительные гормональные колебания. В молодом возрасте (до 25 лет) гипертония встречается редко. Обычно повышение артериального давления временное и не требует лечения. Основные причины изменения АД у молодежи включают чрезмерные физические нагрузки, переедание, умственное напряжение, смену погодных условий, стресс и несоблюдение режима дня.

Врачи подчеркивают, что лечение гипертонической болезни должно быть комплексным и индивидуально подобранным. Медикаментозная терапия включает в себя использование антигипертензивных препаратов, таких как диуретики, бета-блокаторы и ингибиторы АПФ. Эти лекарства помогают контролировать уровень артериального давления и снижают риск осложнений. Однако врачи также рекомендуют не забывать о народных средствах, таких как настои из трав (например, валерианы или пустырника), которые могут способствовать снижению стресса и улучшению общего состояния. Важно помнить, что любые народные методы должны использоваться в сочетании с основным лечением и под контролем специалиста. Врачи акцентируют внимание на необходимости регулярного мониторинга давления и соблюдения здорового образа жизни, включая правильное питание и физическую активность.
Симптомы гипертонии
Не всегда увеличение артериального давления выше 140/90 мм рт. ст. сопровождается неприятными ощущениями. Часто это состояние протекает бессимптомно, и человек может даже не подозревать о том, что его давление превышает норму. На ранних стадиях могут возникать общее недомогание и головная боль, которые не связываются с гипертонией. По мере развития артериальной гипертензии появляются более выраженные симптомы, затрагивающие различные органы и системы организма. К ним относятся:
- болевые ощущения в области груди;
- учащенное сердцебиение;
- покраснение лица и шеи;
- нарушения в работе сердца;
- онемение конечностей;
- головокружение;
- проблемы с памятью;
- шум или гул в ушах;
- постоянное чувство тревоги;
- хроническая слабость и сонливость;
- повышенное потоотделение;
- тремор рук и ног;
- нарушения сна;
- ухудшение зрения;
- появление мушек или точек перед глазами.
Существуют различные признаки, указывающие на повышение артериального давления. В запущенных случаях пациенту следует быть осторожным, так как существует риск развития сердечно-сосудистых осложнений, таких как гипертонический криз, обширные поражения головного мозга (инсульт) и инфаркт миокарда.
| Метод лечения | Описание | Примечания |
|---|---|---|
| Медикаментозное лечение | ||
| Диуретики (мочегонные) | Увеличивают выведение натрия и воды из организма, снижая объем циркулирующей крови и, как следствие, артериальное давление. | Могут вызывать потерю калия, требуют контроля электролитов. Примеры: гидрохлоротиазид, индапамид. |
| Ингибиторы АПФ | Блокируют образование ангиотензина II – мощного сосудосуживающего вещества, что приводит к расширению сосудов и снижению давления. | Могут вызывать сухой кашель. Примеры: эналаприл, лизиноприл, периндоприл. |
| Блокаторы рецепторов ангиотензина II (БРА) | Действуют аналогично ингибиторам АПФ, но блокируют рецепторы, к которым должен присоединяться ангиотензин II. | Хорошая альтернатива при непереносимости ингибиторов АПФ (например, при кашле). Примеры: лозартан, валсартан, кандесартан. |
| Бета-адреноблокаторы | Снижают частоту сердечных сокращений и силу сокращений сердца, уменьшая выброс крови и, соответственно, давление. | Могут быть противопоказаны при бронхиальной астме, некоторых нарушениях ритма. Примеры: метопролол, бисопролол, небиволол. |
| Блокаторы кальциевых каналов | Расслабляют гладкую мускулатуру стенок сосудов, расширяя их и снижая сопротивление кровотоку. | Могут вызывать отеки лодыжек, головную боль. Примеры: амлодипин, нифедипин, верапамил, дилтиазем. |
| Народные средства (вспомогательные) | Важно: не заменяют медикаментозное лечение, используются только после консультации с врачом и в качестве дополнения! | |
| Настойка боярышника | Обладает мягким седативным и кардиотоническим действием, способствует расширению сосудов. | Принимать по рекомендации врача, может усиливать действие гипотензивных препаратов. |
| Отвар шиповника | Богат витамином С, обладает общеукрепляющим действием, способствует укреплению стенок сосудов. | Не является прямым гипотензивным средством, но полезен для общего здоровья. |
| Сок свеклы | Содержит нитраты, которые в организме превращаются в оксид азота, способствующий расширению сосудов. | Начинать с небольших доз, может вызывать дискомфорт в ЖКТ. |
| Чеснок | Обладает сосудорасширяющим действием, способствует снижению уровня холестерина. | Может взаимодействовать с некоторыми лекарствами, принимать с осторожностью. |
| Травяные сборы (пустырник, валериана, мята) | Обладают успокаивающим действием, помогают снизить стресс, который может провоцировать повышение давления. | Принимать с осторожностью, могут вызывать сонливость. |
| Зеленый чай | Содержит антиоксиданты, может способствовать улучшению функции эндотелия сосудов. | Не является прямым гипотензивным средством. |
Принципы диагностики
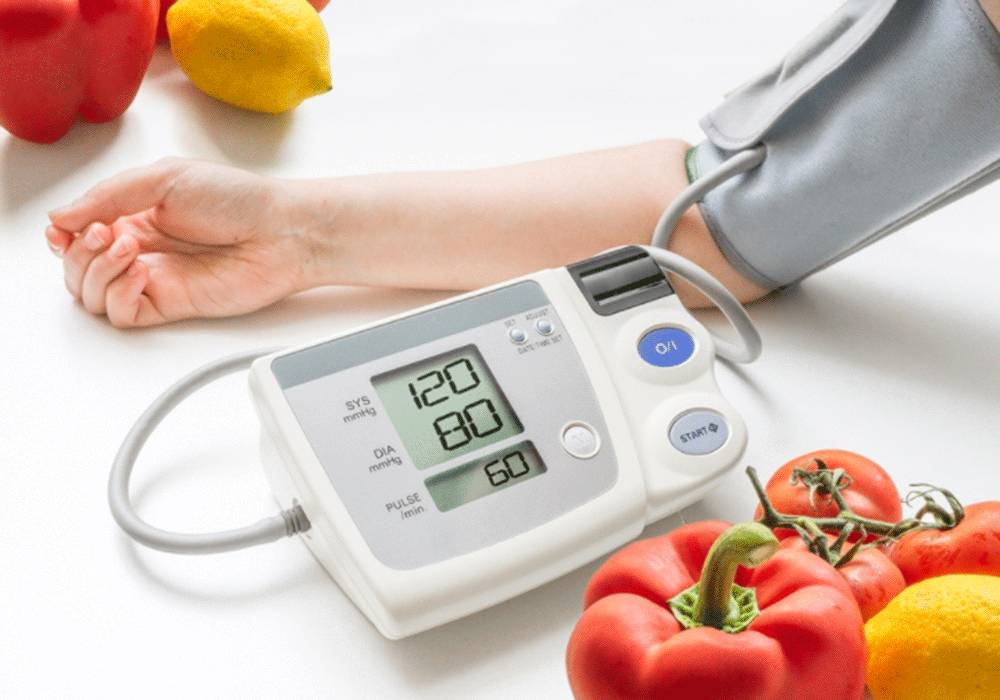
Гипертоническая болезнь диагностируется, когда при двухкратном измерении артериального давления (АД) фиксируются значения от 140/90 мм рт. ст. и выше. Для точного определения диагноза необходимо провести комплексное обследование. Основные задачи диагностики включают выявление причин и симптомов, степени гипертонии, а также наличие сопутствующих заболеваний. Процесс диагностики артериальной гипертензии включает следующие этапы, проводимые в кабинете врача:
- осмотр пациента, сбор жалоб, анализ наследственного и жизненного анамнеза, оценка физического состояния;
- измерение артериального давления (при установлении диагноза артериальной гипертензии учитываются как диастолическое, так и систолическое давление).
Далее проводятся лабораторные исследования, включая забор крови для клинического и биохимического анализа. К основным тестам при подозрении на артериальную гипертензию относятся определение уровня гемоглобина, гематокрита, глюкозы, холестерина, креатинина, мочевой кислоты, натрия и калия. Анализы на гликированный гемоглобин, количество белка в суточной моче и оценка активности гормонов гипофиза проводятся только по показаниям.
Лабораторные исследования позволяют оценить функциональное состояние органов, в то время как инструментальные методы помогают выявить структурные изменения:
- электрокардиография (ЭКГ);
- эхокардиография (ЭхоКГ);
- сонография сосудов шеи с допплерографией;
- ультразвуковое исследование (УЗИ) брюшной полости, почек и сердца;
- магнитно-резонансная томография (МРТ) головного мозга;
- исследование глазного дна.
Важно!
Если на ЭКГ при повышенном давлении обнаруживаются серьезные изменения (аритмия, ишемические признаки), назначается Холтеровское мониторирование. Этот метод позволяет круглосуточно фиксировать эпизоды нарушений сердечного ритма и приступы стенокардии.
На основании полученных данных врач оценивает риск развития сердечно-сосудистых заболеваний с возможным летальным исходом в ближайшие десять лет. При этом учитываются пол, возраст, наличие вредных привычек (курение, алкоголизм), уровень общего холестерина и показатель систолического давления.
Принципы лечения
Артериальная гипертензия является хроническим заболеванием, от которого полностью избавиться невозможно. Однако, при своевременном лечении можно замедлить развитие болезни, уменьшить вероятность осложнений и значительно повысить качество жизни людей, страдающих от гипертонии. Важно, чтобы пациенты строго следовали рекомендациям врача и проявляли самодисциплину.
Причины, симптомы, лечение и профилактика гипертонии Высокое артериальное давление встречается у большого числа людей. В настоящее время это состояние стало настолько распространенным, что многие даже не придают ему значения…

Медикаментозная терапия
Современные методы лечения гипертонической болезни основываются на комплексном подходе. Использование одного препарата в терапии данной патологии оказывается недостаточно эффективным, поэтому в лечебный процесс включают сразу 2 или 3 медикамента.
| Группы препаратов | Наиболее известные представители | Основные характеристики |
| Диуретики (мочегонные средства) | Триампур, Верошпирон, Фуросемид, Арифон | Эти препараты воздействуют на почки и процессы, происходящие в нефронах. Они замедляют всасывание солей и воды в почечных каналах, увеличивают образование и выведение мочи, что способствует снижению объема жидкости в тканях и полостях |
| Бета-адреноблокаторы | Обзидан, Анаприлин, Леватол, Вискен, Беталок, Вазакор | Эти средства уменьшают частоту и силу сердечных сокращений, а также снижают артериальное давление, что приводит к снижению потребности сердечной мышцы в кислороде |
| Ингибиторы ангиотензинпревращающего фермента (АПФ) | Эналаприл, Каптоприл, Лизиноприл, Моноприл, Хинаприл | Они снижают уровень ангиотензина II в крови и тканях, а также увеличивают содержание брадикинина, что приводит к снижению тонуса сосудов и артериального давления. Эти препараты подходят для лечения как легкой, так и тяжелой гипертензии |
| Блокаторы ангиотензиновых рецепторов (сартаны) | Лозартан, Валсартан, Эпросартан, Теветен | Эти препараты регулируют работу ренин-ангиотензин-альдостероновой системы (РААС) путем взаимодействия с ангиотензиновыми рецепторами |
| Антагонисты кальция (блокаторы кальциевых каналов) | Финоптин, Диакордин, Норваск, Кардил, Адалат | Они способствуют расширению сосудов, регулируют сердечный ритм и уменьшают нагрузку на миокард, что позволяет сердцу получать больше кислорода и выводить продукты обмена |
| Вазодилататоры центрального действия | Гидралазин, Винпоцетин, Ницерголин, Молсидомин | Эти препараты уменьшают сопротивление в кровеносных сосудах, что приводит к их расширению и увеличению просвета |
| Нитраты и нитратоподобные средства | Нитроглицерин, Перлинганит, Нитрокор, Дикор Лонг | Они расширяют коронарные артерии, расслабляют гладкие мышцы сосудистой стенки и увеличивают просвет коронарных артерий, что обеспечивает доставку кислорода и питательных веществ к миокарду |
Важно!
При использовании лекарственных средств может возникать синдром отмены, который сопровождается гипертоническими кризами. Поэтому необходима длительная и непрерывная терапия гипотензивными препаратами.
На начальном этапе лечения гипертонической болезни, при небольших, но стойких повышениях артериального давления, обычно назначают диуретики и ингибиторы АПФ, которые являются основными средствами в терапии данной патологии. Антагонисты ангиотензина применяются в случае, если ингибиторы АПФ оказываются неэффективными.

Нетрадиционная медицина
Народная медицина может быть использована в качестве дополнения к лечению на ранних стадиях гипертонии. Врач может рекомендовать сочетание медикаментов с растительными отварами. В домашних условиях можно приготовить несколько эффективных средств для борьбы с гипертонией:
- Чеснок. Два зубца свежего чеснока необходимо измельчить и залить стаканом кипяченой воды. Настой оставляют на 12 часов. Утром выпивают чесночную воду и готовят новый настой. Рекомендуется принимать по стакану утром и вечером в течение месяца.
- Лимон с клюквой и медом. Столовую ложку тертого лимона (с кожурой) смешивают с такой же ложкой клюквы и добавляют в стакан с медом. Это средство принимают по одной столовой ложке утром и вечером.
- Боярышник и шиповник. На стакан кипятка берут по 20 г каждого из ингредиентов. Состав доводят до кипения и варят 30 минут. Затем добавляют воду комнатной температуры до первоначального объема. Принимают по столовой ложке 2-3 раза в день.
- Алоэ. Для лечения используется сок растения, которому не менее 3 лет. В течение дня принимают несколько капель сока в чистом виде.
- Семена укропа. Горсть семян заливают стаканом кипятка и настаивают 30 минут. Полученное мочегонное средство (1 стакан) принимают до еды в течение дня.
- Лавровый лист. На 1,5 литра кипяченой воды потребуется 100 г сырья. Состав настаивают 1,5-2 часа. Готовое средство принимают по 2 столовые ложки дважды в день перед едой.
- Семена льна. Этот продукт легко включить в рацион. Достаточно добавлять по 1 чайной ложке семян в завтрак. Можно использовать как семена, так и льняное масло.
Народные средства помогают постепенно снижать артериальное давление и поддерживать его в норме. Однако они не могут полностью заменить основное лечение, но способствуют улучшению общего состояния здоровья.
Диета
Гипертоническая болезнь требует тщательной коррекции рациона. Специалисты советуют следовать диете номер 10. Питание при высоком артериальном давлении должно быть строго контролируемым. Людям с гипертонией не рекомендуется употреблять большое количество соли и сахара. Продукты, содержащие сахар, можно включать в меню в ограниченных количествах, тогда как соленые блюда лучше полностью исключить. Соль способствует задержке жидкости в организме, что ведет к повышению давления. Также стоит избегать:
- крепкого чая и кофе;
- любых алкогольных напитков;
- мучных изделий (легких углеводов);
- насыщенных жиров животного происхождения (сало, мясо, сливочное масло, сыр);
- колбасных изделий;
- консервов;
- различных соусов.
Не рекомендуется употреблять жареную, копченую, маринованную, соленую, острую и другую вредную пищу. Предпочтительнее готовить на пару, варить или запекать продукты.
Важно!
При повышенном давлении стоит увеличить потребление продуктов, богатых витаминами А, Е, С, а также минералами, такими как калий, кальций, селен, магний, хром и холин. Недостаток этих веществ может ухудшить состояние сосудов и значительно повысить риск развития гипертонии.
Рацион обязательно должен включать свежие овощи и фрукты, сухофрукты, зелень, нежирное мясо (в том числе бульоны), морепродукты, а также молочные и кисломолочные продукты. Рекомендуется ежедневно употреблять до 800 граммов фруктов, овощей и ягод. При выборе круп лучше отдать предпочтение гречке, овсянке и пшенке.

Профилактика гипертонии
Гипертоническую болезнь легче предотвратить, чем затем долго и упорно лечить. Первичная профилактика сосредоточена на предотвращении возникновения заболевания, тогда как вторичная направлена на уменьшение вероятности рецидива у уже имеющих гипертонию.
Основные рекомендации для первичной профилактики:
- избегать стрессовых ситуаций и эмоционального перенапряжения;
- придерживаться режима дня (ложиться спать в одно и то же время);
- отказаться от вредных привычек (курение, употребление алкоголя);
- правильно питаться и следить за рационом;
- контролировать массу тела, предотвращая ожирение;
- больше проводить времени на свежем воздухе и заниматься плаванием;
- избегать чрезмерных физических нагрузок.
Вторичная профилактика включает в себя следующие аспекты:
- регулярный (самостоятельный) мониторинг артериального давления;
- уменьшение потребления соли в рационе и соблюдение лечебной диеты;
- прием лекарств, назначенных врачом, и строгое выполнение его рекомендаций.
Людям с гипертонией рекомендуется проходить санаторно-курортное лечение 1-2 раза в год. В комплекс профилактических мероприятий также могут входить дыхательная гимнастика, лечебная физкультура, психологические тренинги и физиотерапевтические процедуры.
Гипертония – это серьезное заболевание, способное привести к опасным осложнениям, угрожающим жизни. Поэтому начинать лечение следует как можно раньше, при первых признаках заболевания. Гипотензивные препараты помогают продлить жизнь и улучшить ее качество. Особенно важно следовать указаниям врача тем, у кого в анамнезе имеется два или более факторов риска.
Роль физической активности в лечении гипертонии
Физическая активность играет ключевую роль в лечении гипертонической болезни, так как она способствует снижению артериального давления и улучшению общего состояния здоровья. Регулярные физические нагрузки помогают укрепить сердечно-сосудистую систему, улучшить кровообращение и снизить уровень стресса, что в свою очередь положительно сказывается на показателях артериального давления.
Существует несколько видов физической активности, которые могут быть полезны для людей с гипертонией:
- Аэробные упражнения: Это могут быть прогулки, бег, плавание, велосипедные поездки или занятия танцами. Аэробные нагрузки способствуют улучшению работы сердца и легких, а также помогают контролировать вес.
- Силовые тренировки: Умеренные силовые тренировки также могут быть полезны, но важно избегать чрезмерных нагрузок, которые могут привести к резкому повышению давления. Рекомендуется использовать легкие веса и выполнять упражнения с большим количеством повторений.
- Гибкость и растяжка: Упражнения на растяжку и йога помогают улучшить гибкость, снизить уровень стресса и расслабить мышцы, что также может способствовать снижению артериального давления.
Важно помнить, что перед началом любой физической активности необходимо проконсультироваться с врачом, особенно если у вас уже есть диагноз гипертонии или другие сопутствующие заболевания. Специалист поможет определить оптимальный уровень нагрузки и составить индивидуальную программу тренировок.
Рекомендуется заниматься физической активностью не менее 150 минут в неделю, что эквивалентно 30 минутам умеренной нагрузки пять раз в неделю. Это может быть разбито на более короткие сессии, если это удобнее. Например, можно заниматься по 10-15 минут несколько раз в день.
Кроме того, важно учитывать, что физическая активность должна сочетаться с другими аспектами образа жизни, такими как правильное питание, отказ от курения и ограничение потребления алкоголя. Все эти факторы в комплексе помогут добиться наилучших результатов в контроле артериального давления и улучшении общего состояния здоровья.
Наконец, регулярная физическая активность не только помогает в лечении гипертонии, но и улучшает качество жизни, повышает уровень энергии и способствует улучшению настроения. Это делает физическую активность важным компонентом комплексного подхода к лечению гипертонической болезни.
Мониторинг артериального давления
является важным аспектом в управлении гипертонической болезнью. Регулярное измерение давления позволяет не только контролировать уровень АД, но и оценивать эффективность проводимого лечения, а также выявлять возможные осложнения на ранних стадиях.
Существует несколько методов мониторинга артериального давления, каждый из которых имеет свои преимущества и недостатки. Наиболее распространенными являются:
- Самостоятельное измерение давления: Использование автоматических или полуавтоматических тонометров позволяет пациентам контролировать свое давление в домашних условиях. Рекомендуется измерять давление в одно и то же время, чтобы получить более точные данные. Важно следовать инструкции по использованию прибора и проводить измерения в спокойной обстановке.
- Амбулаторный мониторинг: Этот метод включает в себя использование портативного устройства, которое автоматически измеряет давление в течение 24 часов. Такой подход позволяет получить более полную картину колебаний АД в течение дня и ночи, а также выявить «эффект белого халата», когда давление повышается только в условиях медицинского учреждения.
- Регулярные визиты к врачу: Профессиональное измерение давления в клинике также необходимо. Врачи могут оценить состояние пациента, провести дополнительные исследования и скорректировать лечение при необходимости. Рекомендуется проходить обследование не реже одного раза в 3-6 месяцев.
Важно помнить, что для получения точных результатов необходимо соблюдать несколько правил при измерении артериального давления:
- Измеряйте давление в спокойной обстановке, избегая физической активности и стресса за 30 минут до процедуры.
- Сидите в удобной позе, опираясь на спинку стула, ноги должны быть на полу, а рука, на которой производится измерение, должна быть на уровне сердца.
- Не курите и не употребляйте кофеин за 30 минут до измерения.
Регулярный мониторинг артериального давления позволяет не только контролировать состояние здоровья, но и вовремя реагировать на изменения, что особенно важно для предотвращения осложнений, таких как инсульт или инфаркт миокарда. Важно вести дневник измерений, чтобы отслеживать динамику и делиться данными с врачом на консультациях.
Таким образом, мониторинг артериального давления является неотъемлемой частью лечения гипертонической болезни и способствует более эффективному управлению состоянием пациента.
Психоэмоциональное состояние и его влияние на гипертонию
Психоэмоциональное состояние человека играет значительную роль в развитии и течении гипертонической болезни. Стресс, тревога и депрессия могут способствовать повышению артериального давления, что делает управление этими состояниями важным аспектом лечения гипертонии.
Исследования показывают, что хронический стресс может вызывать постоянное напряжение в организме, что, в свою очередь, приводит к увеличению сердечного ритма и сужению кровеносных сосудов. Эти физиологические изменения могут способствовать повышению артериального давления. Поэтому важно не только контролировать уровень давления с помощью медикаментов, но и уделять внимание психоэмоциональному состоянию.
Существует несколько методов, которые могут помочь в управлении стрессом и улучшении психоэмоционального состояния:
- Психотерапия: Консультации с психологом или психотерапевтом могут помочь разобраться в причинах стресса и научиться справляться с ним. Когнитивно-поведенческая терапия, например, может быть эффективной в изменении негативных мыслительных паттернов.
- Медитация и релаксация: Практики медитации, йоги и дыхательные упражнения способствуют снижению уровня стресса и помогают расслабиться. Регулярные занятия могут улучшить общее самочувствие и снизить артериальное давление.
- Физическая активность: Умеренные физические нагрузки, такие как прогулки на свежем воздухе, плавание или занятия спортом, способствуют выработке эндорфинов, которые улучшают настроение и снижают уровень стресса.
- Социальная поддержка: Общение с близкими и друзьями, участие в группах поддержки может помочь справиться с эмоциональными нагрузками. Поддержка со стороны окружающих играет важную роль в эмоциональном благополучии.
- Здоровый образ жизни: Соблюдение режима сна, правильное питание и отказ от вредных привычек (курение, злоупотребление алкоголем) также способствуют улучшению психоэмоционального состояния и, как следствие, могут помочь в контроле артериального давления.
Важно помнить, что психоэмоциональное состояние и физическое здоровье взаимосвязаны. Поэтому комплексный подход к лечению гипертонической болезни, включающий как медикаментозные, так и немедикаментозные методы, может значительно повысить эффективность терапии и улучшить качество жизни пациента.