Гемолитическая болезнь новорождённых (ГБН) — серьёзное состояние, возникающее из-за несовместимости крови матери и плода, что может привести к разрушению эритроцитов у новорождённого. Это заболевание требует внимания, так как его последствия могут угрожать здоровью и жизни младенца. В статье рассмотрим причины ГБН, механизм её развития, основные симптомы, а также методы диагностики и лечения. Понимание этих аспектов поможет родителям и медицинским работникам своевременно распознавать и предотвращать заболевание, что важно для здоровья новорождённых.
Общие сведения о болезни
На поверхности эритроцитов находятся агглютинины — белки-антигены, которые делятся на две группы: А и В. В плазме крови содержатся антитела к каждому из этих антигенов, известные как агглютинины альфа и бета, которые обозначаются как анти-А и анти-В. В зависимости от различных сочетаний этих компонентов по системе АВ0, выделяются четыре группы:
- 0 (1) — отсутствуют оба типа белков.
- А (2) — имеется белок типа А и антитела к В.
- В (3) — присутствует белок В и антитела к А.
- АВ (4) — оба белка присутствуют, антител нет.
Кроме того, на поверхности эритроцитов имеются и другие антигены, среди которых наиболее важным является антиген D. Если он отсутствует, резус-фактор считается отрицательным, а при его наличии — положительным.
Во время беременности резус-фактор и группа крови имеют особое значение. Конфликт между кровью матери и плода может привести к агглютинации и последующему разрушению красных кровяных клеток, что вызывает гемолитическую болезнь у плода и новорождённого. Эта проблема встречается у 0,6% новорожденных.
Без своевременного и адекватного лечения последствия могут быть крайне серьезными.

Гемолитическая болезнь плода и новорождённых представляет собой серьёзную медицинскую проблему, которая требует внимательного подхода со стороны врачей. Специалисты отмечают, что данное состояние возникает в результате несовместимости крови матери и плода, что может привести к разрушению эритроцитов у новорождённого. Это, в свою очередь, вызывает анемию, желтуху и, в тяжёлых случаях, сердечную недостаточность.
Врачи подчеркивают, что ранняя диагностика и своевременное вмешательство являются ключевыми факторами в снижении риска осложнений. При отсутствии должного лечения, гемолитическая болезнь может привести к серьёзным последствиям, включая неврологические нарушения и даже летальный исход. Поэтому важно, чтобы будущие матери проходили регулярные обследования и следили за состоянием своего здоровья, особенно если в анамнезе имеются случаи несовместимости крови. Профилактика и грамотное ведение беременности могут значительно снизить вероятность развития этой опасной патологии.
Причины возникновения
Гемолитическая болезнь новорождённых имеет несколько причин, но основная из них заключается в конфликте крови между матерью и плодом. Такой конфликт может возникнуть под воздействием следующих условий и факторов:
- У беременной женщины группа крови 0 (I), а у плода — группа В (III) или А (II).
- У матери отрицательный резус-фактор, в то время как у плода резус-фактор положительный.
- Конфликт может возникнуть по другим антигенам.
Согласно статистике, чаще всего гемолитическая болезнь новорождённых обусловлена резус-конфликтом. Существует мнение среди специалистов, что конфликты по системе АВ0 встречаются реже, однако их не всегда удаётся диагностировать из-за мягкого течения заболевания.
Резус-конфликт может привести к гемолитической болезни новорождённого только при наличии повышенной чувствительности организма матери — сенсибилизации. К факторам, способствующим этому, относятся:
- Переливание крови с положительным резус-фактором женщине с отрицательным резусом в любом возрасте.
- Предыдущие беременности, включая выкидыши и аборты после 6 недель. С каждым последующим рождением риск возникновения болезни возрастает, особенно если имели место хирургические вмешательства или отслойка плаценты.
При гемолитической болезни, связанной с несовместимостью по группе крови, сенсибилизация может происходить в повседневной жизни: во время инфекционных заболеваний, вакцинации или при употреблении определённых продуктов питания.
Также существует дополнительный фактор, который может увеличить риск развития патологии: нарушение защитных функций плаценты из-за вредных привычек матери, неправильного питания или наличия хронических заболеваний.

| Аспект опасности | Описание опасности | Возможные последствия |
|---|---|---|
| Анемия | Разрушение эритроцитов плода/новорожденного антителами матери, что приводит к снижению уровня гемоглобина и кислородному голоданию. | Задержка внутриутробного развития, сердечная недостаточность, водянка плода, смерть плода, анемия новорожденного, требующая переливания крови. |
| Гипербилирубинемия | Повышенный уровень непрямого билирубина в крови из-за массивного разрушения эритроцитов. Билирубин токсичен для нервной системы. | Желтуха новорожденных, ядерная желтуха (билирубиновая энцефалопатия), которая может привести к необратимым неврологическим нарушениям (церебральный паралич, глухота, умственная отсталость). |
| Водянка плода (Hydrops fetalis) | Тяжелая форма ГБН, характеризующаяся накоплением жидкости в полостях тела плода (брюшная полость, плевральные полости, перикард) и отеком мягких тканей. | Высокий риск внутриутробной гибели плода, преждевременные роды, тяжелое состояние новорожденного, требующее интенсивной терапии. |
| Поражение других органов | В тяжелых случаях ГБН может затрагивать и другие органы и системы плода/новорожденного. | Увеличение печени и селезенки (гепатоспленомегалия), нарушение свертываемости крови, поражение почек. |
| Риск повторения | При последующих беременностях у сенсибилизированной матери риск развития ГБН у плода значительно возрастает. | Необходимость тщательного мониторинга и лечения при последующих беременностях, риск повторной потери плода или рождения тяжелобольного ребенка. |
Патогенез заболевания
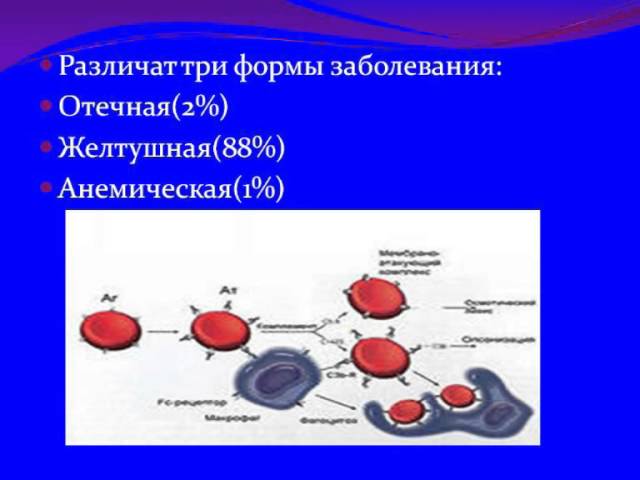
Это связано с тем, что иммунная система беременной женщины воспринимает эритроциты её плода как чуждые элементы. В ответ на это начинается выработка антител, направленных на их уничтожение. Если у матери отрицательный резус-фактор, то эритроциты могут проникать в её кровь, которая также имеет отрицательный показатель.
В ответ на это формируются антирезус-антитела. Эти антитела проникают через плаценту в кровоток плода и связываются с рецепторами на поверхности его эритроцитов. В результате происходит их разрушение. В такой ситуации у плода значительно снижается уровень гемоглобина, а уровень непрямого билирубина возрастает. Это может привести к гипербилирубинемии или анемии из-за недостатка гемоглобина.
Непрямой билирубин — это желчный пигмент, который может оказывать токсическое воздействие на все органы организма. При повышенной концентрации он способен преодолевать барьер между нервной системой и кровеносной системой. Это может привести к повреждению нейронов, что вызывает ядерную желтуху. Риск повреждения мозга при гипербилирубинемии может увеличиваться в следующих случаях:
- Ацидоз — значительное повышение кислотности крови.
- Гипоксия — недостаток кислорода.
- Гипогликемия — нехватка глюкозы.
- Снижение уровня альбумина — белка, который связывает и нейтрализует билирубин.
При наличии непрямого билирубина происходит повреждение клеток печени, что приводит к увеличению концентрации обезвреженного билирубина. Если у детей наблюдается недостаточное развитие желчных протоков, это может затруднить его выведение, а также вызвать застой желчи и развитие гепатита.
Из-за выраженной анемии могут возникать очаги внекостномозгового кровотечения в печени и селезенке. В результате этого происходит увеличение размеров этих органов и образование незрелых эритроцитов.
https://youtube.com/watch?v=w2LWlJ87h64
Симптомы протекания заболевания
Каждое заболевание проявляется через свои специфические симптомы. Гемолитическая болезнь новорождённых (ГБН) может проявляться в следующих формах:
- Отёчная — 2%.
- Анемическая — 10%.
- Желтушная — 88%.
Желтушная форма имеет свои характерные проявления. К основным признакам относятся:
- Снижение мышечного тонуса, рефлексов и общая вялость ребёнка.
- Увеличение печени и селезёнки.
- Развитие анемии — снижение уровня гемоглобина.
- Желтуха, при которой цвет слизистых оболочек и кожи изменяется из-за повышенного содержания билирубина.
В случае резус-конфликта желтуха может проявиться на третий день после рождения. Постепенно оттенок кожи изменяется от оранжевого до светло-лимонного.
Ядерная гемолитическая желтуха может развиваться на четвёртый день, если уровень билирубина в крови превышает 300 мкмоль/л. Она затрагивает подкорковые ядра мозга. Ядерная желтуха проходит через следующие стадии:
- Интоксикация.
- Поражение ядер.
- Ложное благополучие.
- Осложнения.
На седьмой день у новорождённого могут появиться признаки холестаза. К основным симптомам относятся: повышение уровня прямого билирубина, потемнение мочи, изменение цвета кожи на грязно-зеленоватый и обесцвечивание кала.
При анемической форме могут наблюдаться следующие проявления:
- Нормальный уровень билирубина или его незначительное повышение.
- Гепатоспленомегалия.
- Бледность кожи.
- Снижение уровня гемоглобина.
Общее состояние малыша при этом практически не меняется.
Наиболее тяжёлой формой гемолитической болезни является внутриутробная водянка (отёчная форма). Её признаки включают:
- Тяжёлая анемия.
- Проблемы с дыханием.
- Приглушение сердечных тонов.
- Мышечная вялость.
- Значительное увеличение органов и живота.
- Ярко выраженная отёчность и бледность кожи.
При отёчной форме гемолитической болезни последствия для новорождённых могут быть крайне серьёзными: возможны выкидыши, рождение мёртвыми или смерть после родов.
Необходимая терапия
Тяжёлые формы заболеваний в пренатальный период могут быть скорректированы с помощью процедуры заменного переливания крови. Этот процесс включает в себя забор небольшого объёма крови у плода и введение донорской крови. Данная манипуляция позволяет удалить материнские антитела и избыточный билирубин, при этом компенсируя потерю эритроцитов. В настоящее время для этой процедуры используется эритроцитарная масса, которая была предварительно заморожена вместе с плазмой. Также возможно переливание эритроцитарной массы непосредственно новорождённому.
Для детей, которые родились в срок, показания к проведению заменного переливания крови следующие:
- Уровень гемоглобина ниже 100 г/л.
- Уровень билирубина в пуповинной крови превышает 100 ммоль/л, с увеличением этого показателя примерно на 6−10 единиц каждый час. В периферической крови пигмент составляет 340 мкмоль/л.
В некоторых случаях процедуру необходимо повторять каждые 12 часов. Однако существуют и другие методы лечения данного состояния:
- Применение глюкокортикоидов.
- Удаление части плазмы с антителами, что называется плазмаферезом.
- Фильтрация крови с использованием сорбентов для очищения от токсинов — гемосорбция.
Средние и более лёгкие формы заболевания можно лечить с помощью фототерапии и медикаментов. В этом случае применяются следующие препараты:
- Очистительные клизмы и необходимые сорбенты.
- Переливание эритроцитарной массы в организм новорождённого.
- При сгущении желчи используются желчегонные средства.
- Витамины группы В, а также С и Е.
- Индукторы для печёночных ферментов.
- Внутривенное введение глюкозы и белковых препаратов.
Фототерапия представляет собой облучение кожи новорождённого с использованием флуоресцентной синей или белой лампы. Эта процедура способствует окислению непрямого билирубина, содержащегося в кожных покровах, что позволяет вывести его из организма.

Прогноз и методы профилактики
Последствия заболевания зависят от его формы. В случае тяжелой формы существует риск гибели ребенка как на последних месяцах беременности, так и в течение первой недели после рождения. При развитии билирубиновой энцефалопатии могут возникнуть следующие осложнения:
- Задержка и отставание в физическом и умственном развитии.
- Потеря зрения и слуха.
- Церебральный паралич.
В более старшем возрасте могут проявляться аллергические реакции, неадекватная реакция на вакцинацию, а также повышенная предрасположенность к различным заболеваниям. В подростковом возрасте могут возникать симптомы тревожности, апатия и снижение работоспособности.
Профилактические меры направлены на предотвращение сенсибилизации у беременной женщины. Основные рекомендации включают: избегание абортов, своевременное переливание крови с учетом резус-фактора. После рождения первого ребенка женщине в течение 24 часов вводят препарат, содержащий анти-D иммуноглобулин. Это позволяет быстро удалить эритроциты ребенка из крови матери, что предотвращает образование антител при последующих беременностях. Эффективность этой процедуры может быть снижена в случае недостаточной дозы или если препарат был введен слишком поздно.

Диагностика гемолитической болезни
Диагностика гемолитической болезни плода и новорождённых (ГБН) представляет собой сложный и многоступенчатый процесс, который начинается с оценки анамнеза и клинического состояния матери и плода. Основной задачей диагностики является выявление наличия или отсутствия гемолитической реакции, которая может привести к серьёзным последствиям для здоровья новорождённого.
Первым шагом в диагностике ГБН является определение группы крови и резус-фактора у матери. Если у женщины отрицательный резус-фактор, а у плода положительный, это может указывать на риск развития гемолитической болезни. В таких случаях важно проводить регулярные мониторинги уровня антител в крови матери, так как их повышение может свидетельствовать о начале иммунной реакции.
Для более точной диагностики используются ультразвуковые исследования, которые позволяют оценить состояние плода и выявить возможные признаки анемии, такие как увеличение печени и селезёнки, а также наличие отёков. Ультразвуковая допплерография может помочь в оценке кровотока в сосудистых структурах плода, что также является важным показателем его состояния.
В некоторых случаях может потребоваться инвазивное вмешательство, такое как амниоцентез или кордоцентез, для получения образцов амниотической жидкости или пуповинной крови. Эти процедуры позволяют провести лабораторные исследования на наличие билирубина и других маркеров, указывающих на гемолиз. Анализ крови плода может дать более точную информацию о степени анемии и необходимости вмешательства.
Кроме того, важно учитывать клинические проявления ГБН у новорождённых. После рождения врачи должны внимательно следить за состоянием малыша, обращая внимание на такие симптомы, как желтуха, бледность кожи, затруднённое дыхание и другие признаки, указывающие на возможные осложнения. В случае подозрения на ГБН новорождённому может быть назначено обследование на уровень билирубина в крови, что поможет определить необходимость лечения.
Таким образом, диагностика гемолитической болезни плода и новорождённых требует комплексного подхода, включающего как лабораторные, так и инструментальные методы исследования. Ранняя диагностика и своевременное вмешательство могут значительно снизить риск развития серьёзных осложнений и улучшить прогноз для здоровья новорождённого.
Последствия для здоровья ребенка
Гемолитическая болезнь плода и новорождённых (ГБН) представляет собой серьёзное состояние, которое может иметь значительные последствия для здоровья ребенка. Основной причиной ГБН является несовместимость крови матери и плода, чаще всего по системе Rh или ABO. Это приводит к разрушению эритроцитов плода, что может вызвать ряд осложнений.
Одним из наиболее опасных последствий ГБН является анемия, которая возникает из-за разрушения красных кровяных клеток. Анемия может привести к гипоксии (недостатку кислорода) у плода, что в свою очередь может вызвать задержку внутриутробного развития, а в тяжёлых случаях — даже смерть плода. Важно отметить, что степень анемии может варьироваться, и в некоторых случаях она может быть достаточно выраженной, чтобы потребовать медицинского вмешательства.
Кроме анемии, ГБН может привести к развитию желтухи у новорождённых. Это состояние возникает из-за накопления билирубина, который образуется при распаде эритроцитов. Высокий уровень билирубина может вызвать ядерную желтуху, которая, если не будет своевременно лечена, может привести к повреждению мозга и неврологическим расстройствам, таким как церебральный паралич или слуховые нарушения.
Также следует учитывать, что ГБН может вызвать увеличение печени и селезёнки у новорождённого, что может привести к дополнительным осложнениям, таким как риск разрыва этих органов. В некоторых случаях может наблюдаться отёк плода (гидропс), который является критическим состоянием и требует немедленного медицинского вмешательства.
Важно отметить, что последствия ГБН могут быть не только физическими, но и психологическими. Дети, перенёсшие ГБН, могут сталкиваться с различными проблемами в дальнейшем развитии, включая трудности в обучении и социальные проблемы. Поэтому ранняя диагностика и лечение ГБН имеют решающее значение для минимизации рисков и обеспечения здоровья новорождённого.
В заключение, гемолитическая болезнь плода и новорождённых представляет собой серьёзную угрозу для здоровья ребенка, и её последствия могут быть многообразными и тяжёлыми. Поэтому важно, чтобы будущие матери проходили регулярные обследования и получали необходимую медицинскую помощь для предотвращения и своевременного лечения этого состояния.
Роль генетических факторов в развитии ГБН
Гемолитическая болезнь плода и новорождённых (ГБН) является серьезным состоянием, которое возникает в результате несовместимости крови матери и плода. Одним из ключевых факторов, влияющих на развитие ГБН, являются генетические аспекты, которые определяют группу крови и резус-фактор как у матери, так и у плода.
Генетические факторы, такие как группа крови и резус-фактор, передаются от родителей к детям и играют важную роль в формировании иммунного ответа. Наиболее распространённой формой ГБН является резус-несовместимость, которая возникает, когда у матери имеется резус-отрицательный фактор, а у плода — резус-положительный. В этом случае иммунная система матери может распознать эритроциты плода как чуждые и начать вырабатывать антитела против них. Эти антитела могут проникать через плаценту и вызывать разрушение эритроцитов плода, что приводит к гемолизу.
Кроме резус-фактора, важную роль в развитии ГБН играют и другие генетические факторы, такие как группа крови по системе ABO. Например, если у матери группа крови O, а у плода группа A или B, это также может привести к конфликту, хотя и в меньшей степени, чем резус-несовместимость. В этом случае антитела, вырабатываемые матерью, могут вызывать гемолиз, но обычно это происходит менее интенсивно.
Генетическая предрасположенность к ГБН может также зависеть от семейной истории. Если в семье уже были случаи гемолитической болезни, это может указывать на наличие определённых генетических маркеров, которые увеличивают риск развития этого состояния у будущих детей. Поэтому важно учитывать не только индивидуальные факторы, но и семейные анамнезы при оценке риска ГБН.
Современные методы диагностики и скрининга позволяют выявить потенциальные риски на ранних стадиях беременности. Генетическое тестирование может помочь определить группу крови и резус-фактор как у матери, так и у плода, что позволяет врачам заранее подготовиться к возможным осложнениям. В случае выявления риска ГБН, может быть предложено лечение, включая введение иммуноглобулина, который помогает предотвратить выработку антител у матери.
Таким образом, генетические факторы играют ключевую роль в развитии гемолитической болезни плода и новорождённых. Понимание этих факторов и их влияние на здоровье матери и ребёнка является важным аспектом в области перинатальной медицины, что позволяет улучшить исходы беременности и снизить риск осложнений.