Антиаритмические средства важны для лечения нарушений сердечного ритма, обеспечивая стабильность работы сердца. В статье рассмотрим основные группы антиаритмических препаратов, их механизмы действия и показания к применению. Понимание этих аспектов поможет медицинским специалистам и пациентам выбрать эффективные средства для борьбы с аритмиями, что улучшает качество жизни и снижает риск сердечно-сосудистых осложнений.
Действие и показания
Противоаритмические препараты (антиаритмики) представляют собой категорию медикаментов, предназначенных для восстановления нормальной частоты сердечных сокращений (ЧСС).
У этих средств несколько задач, среди которых можно выделить блокировку кальциевых и натриевых каналов, а также продление периода рефрактерности.
Эти лекарства используются при различных нарушениях, таких как пароксизмальная тахикардия, фибрилляция, мерцательная аритмия и экстрасистолия.
Лечебный эффект обеспечивается веществами, которые регулируют ионный баланс в сердечной мышце и участвуют в обменных процессах.
https://youtube.com/watch?v=fTCN0yaUkms
Врачи отмечают, что антиаритмические средства играют ключевую роль в лечении нарушений сердечного ритма. Эти препараты делятся на несколько групп, каждая из которых имеет свой механизм действия. Например, блокаторы натриевых каналов, такие как лидокаин, замедляют проведение импульсов в сердце, что помогает при желудочковых аритмиях. Бета-блокаторы, такие как метопролол, снижают частоту сердечных сокращений и уменьшают потребность миокарда в кислороде, что особенно важно при тахикардии. Калиевые каналы, на которые действуют такие препараты, как амидарон, помогают нормализовать ритм, увеличивая время реполяризации. Врачи подчеркивают важность индивидуального подхода к выбору антиаритмического средства, учитывая особенности каждого пациента и тип аритмии. Правильное применение этих препаратов может значительно улучшить качество жизни и снизить риск серьезных осложнений.
Описание разных классов
Существует несколько категорий антиаритмических средств. Их названия и примеры представлены в таблице.
Классификация по Воген-Вильямсу пользуется особой популярностью:
| Наименование | Представители |
| Умеренные блокаторы натриевых каналов | Новокаинамид, Аймалин |
| Активаторы калиевых каналов | Лидокаин, Дифенин |
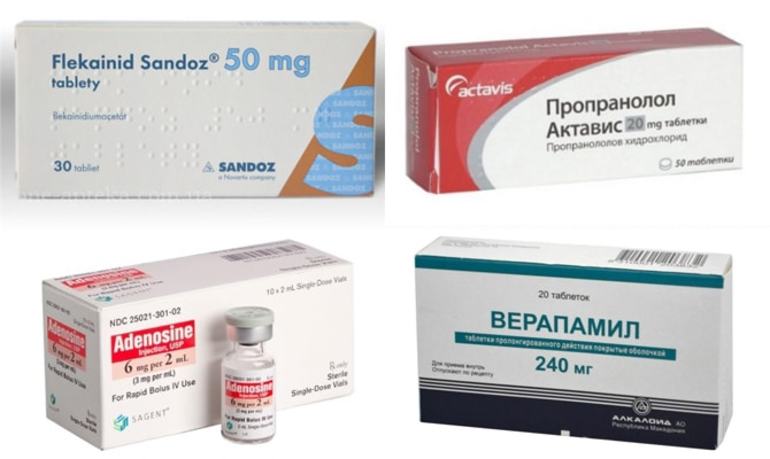
| Выраженные блокаторы натриевых каналов | Флекаинид, Этмозин |
| Бета-блокаторы | Тимолол, Практолол |
| Блокаторы кальциевых каналов | Верапамил, Дилтиазем |
Антиаритмические препараты первого класса необходимы для блокировки натриевых каналов. Они препятствуют проникновению ионов натрия в клетки, что приводит к замедлению распространения возбуждения по сердечной мышце и снижению проводимости. Частота сердечных сокращений нормализуется. Эффект препаратов первой группы также связан с увеличением рефрактерности и подавлением эктопической активности.
Препараты второго класса действуют как активаторы калиевых и блокаторы быстрых натриевых каналов. Их наиболее выраженное влияние наблюдается в области желудочковой мышцы, где они воздействуют на проводимость импульсов. Препараты третьего класса увеличивают продолжительность потенциала действия, блокируя активность калиевых каналов. Они часто используются при мерцательной аритмии. Антиаритмики четвертого класса, являющиеся блокаторами кальциевых каналов, помогают нормализовать частоту сокращений желудочков при мерцательной аритмии, блокируя медленные кальциевые каналы.
Бета-блокаторы обладают мембраностабилизирующим эффектом и снижают влияние нервной системы на сердечную мышцу. Их часто применяют для профилактики инфаркта.

| Группа препаратов | Механизм действия | Примеры препаратов |
|---|---|---|
| Класс I (Блокаторы натриевых каналов) | Уменьшают скорость деполяризации и проводимость в предсердиях и желудочках. | Прокаинамид, Лидокаин, Флекаинид |
| Класс II (Бета-адреноблокаторы) | Блокируют бета-адренорецепторы, уменьшая автоматизм синусового узла, замедляя проводимость через АВ-узел. | Пропранолол, Метопролол, Атенолол |
| Класс III (Блокаторы калиевых каналов) | Увеличивают продолжительность потенциала действия и рефрактерного периода. | Амиодарон, Соталол, Дронедарон |
| Класс IV (Блокаторы кальциевых каналов) | Блокируют медленные кальциевые каналы, замедляя проводимость через АВ-узел и уменьшая автоматизм. | Верапамил, Дилтиазем |
| Другие (неклассифицированные) | Различные механизмы действия, не укладывающиеся в основные классы. | Дигоксин, Аденозин, Магния сульфат |
Список лекарств
В каждой категории медикаментов есть препараты, которые используются чаще всего благодаря своей безопасности и эффективности. Тем не менее, выбор конкретного лекарства всегда осуществляется индивидуально.
Примеры препаратов различных классов и их показания к применению:
- Умеренные блокаторы натриевых каналов. К ним относятся Аймалин, Хинидин и Новокаинамид. Эти средства применяются при желудочковых аритмиях, для профилактики приступов мерцательной аритмии, а также для предотвращения пароксизмов при болезни Вольфа-Паркинсона-Уайта.
- Активаторы калиевых каналов. Примеры: Дифенин и Мексилетин. Они показаны в комплексной терапии и для профилактики аритмий, связанных с инфарктом. Также назначаются при риске асистолии желудочков, мерцательных нарушениях и желудочковой тахикардии.
- Выраженные блокаторы натриевых каналов. К ним относятся Этацизин, Этмозин и Пропафенон. Эти препараты используются для комплексной профилактики мерцательной аритмии и лечения пароксизмов. Их нельзя применять после перенесенного инфаркта.
- Бета-блокаторы. Примеры: Тимолол, Бисопролол, Целипролол и Пиндолол. Они помогают предотвратить рецидивы тяжелой тахикардии и снижают смертность после инфаркта миокарда.
- Блокаторы кальциевых каналов. К ним относятся Дилтиазем и Верапамил. Эти препараты назначаются для профилактики пароксизмов желудочка и пароксизмальной тахикардии, а также снижают частоту сердечных сокращений при мерцательной аритмии.
Разные препараты одной группы могут иметь свои особенности, поэтому их назначение должно осуществляться только врачом. Самовольная замена на аналоги строго запрещена. Только специалист способен определить необходимую дозировку и продолжительность курса лечения для каждого конкретного препарата.
Если схема антиаритмической терапии не приносит результатов в течение длительного времени, необходимо пройти повторное обследование, чтобы врач мог подобрать более подходящие лекарства.

Комплексные препараты
Иногда в отдельную категорию выделяют препараты, которые оказывают разнообразное воздействие на миокард.
Их механизм действия отличается от средств, относящихся к группам с 1 по 5. Ярким примером является препарат Аденозин.
Этот эндогенный агент используется для борьбы с экстрасистолией, так как он снижает уровень АМФ и активирует калиевые каналы. Его действие приводит к уменьшению проводимости клеток. Неправильное использование этого лекарства может вызвать противоположный эффект и спровоцировать аритмию.
Патологии сердца являются одними из самых распространенных заболеваний среди людей среднего и пожилого возраста, но часто…
При блокадах сердца можно использовать следующие группы препаратов:
- бета-адреномиметики — Орципреналин, Изадрин;
- м-холиноблокаторы — Атропин;
- симпатомиметики — Эфедрин.
Сердечные гликозиды также являются важными средствами в терапии экстрасистолии. Они способствуют снижению частоты сердечных сокращений и улучшают атриовентрикулярную проводимость.
Эти препараты хорошо зарекомендовали себя в комплексном лечении сердечной недостаточности и мерцательной аритмии.
https://youtube.com/watch?v=spOCWMGC2AY
Побочные эффекты
Каждая категория медикаментов обладает своими характерными побочными эффектами. В то же время, каждый конкретный препарат имеет свои уникальные нежелательные реакции и противопоказания, которые необходимо учитывать перед началом терапии.
Потенциальные побочные эффекты антиаритмических средств различных групп:
- нежелательные реакции со стороны сердечно-сосудистой системы — это артериальная гипертензия, снижение сократительной способности миокарда, фибрилляция желудочков;
- могут проявляться и церебральные симптомы, такие как головная боль, ухудшение зрения, тремор, психоз, нарушения координации, диплопия, ночная слепота;
- со стороны желудочно-кишечного тракта возможны рвота, диарея, колики;
- в некоторых случаях наблюдается затруднение оттока мочи;
- существует риск спутанности сознания, дизартрии и расстройств сна.
Некоторые медикаменты могут усугубить проявления сердечной недостаточности и спровоцировать серьезную артериальную гипертензию.
Однако чаще всего наблюдаются легкие побочные эффекты со стороны желудочно-кишечного тракта — тошнота, боли в животе, рвота. При своевременном проведении симптоматической терапии они не представляют серьезной угрозы.
Противопоказания к применению
Антиаритмические препараты оказывают влияние на сердечно-сосудистую систему и другие органы, поэтому существуют определенные состояния, при которых их применение может быть противопоказано. Игнорирование этих противопоказаний может привести к ухудшению состояния пациента и серьезным последствиям.
К противопоказаниям для использования отдельных медикаментов относятся:
- для препаратов первого класса — недостаточность сердечной мышцы, атриовентрикулярная блокада, низкое артериальное давление;
- средства Новокаинамид и Дизопирамид не назначаются при кардиогенном шоке;
- Хинидин не рекомендуется применять во время беременности и при желудочковых патологиях;
- для препаратов второго класса — слабость синусового узла, блокада сердца;
- Мексилетин и Дифенин противопоказаны при повышенном артериальном давлении и брадикардии;
- Дифенин не следует использовать при сердечной декомпенсации, почечной недостаточности и в период беременности;
- Лидокаин нельзя применять в терапии, если существует риск учащения желудочковых сокращений;
- для бета-блокаторов — патологические изменения атриовентрикулярной проводимости, астма, тяжелые заболевания органов дыхания;
- для блокаторов калиевых каналов — низкое артериальное давление, кардиогенный шок, заболевания щитовидной железы, почечная недостаточность, нарушения кровообращения в мозге.
Это далеко не полный перечень возможных побочных эффектов, что еще раз подчеркивает риск самолечения.
Даже строгое соблюдение инструкции не всегда гарантирует успешное лечение, так как у каждого пациента имеются свои особенности заболевания, которые врач учитывает при назначении терапии.
https://youtube.com/watch?v=Mwb8JXKHTE4
Фармакокинетика антиаритмических средств
Антиаритмические средства охватывают процессы абсорбции, распределения, метаболизма и выведения этих препаратов из организма. Понимание фармакокинетики является ключевым для оптимизации терапии аритмий и минимизации побочных эффектов.
Абсорбция антиаритмических средств может варьироваться в зависимости от их химической структуры и способа введения. Большинство пероральных антиаритмиков хорошо абсорбируются из желудочно-кишечного тракта, однако наличие пищи может влиять на скорость и степень абсорбции. Например, некоторые препараты, такие как пропафенон, могут иметь изменённую биодоступность при приёме с пищей.
Распределение антиаритмических средств в организме зависит от их способности связываться с белками плазмы, а также от их липофильности. Препараты с высокой степенью связывания с белками, такие как флекаинид, могут иметь более длительное время полувыведения и, соответственно, более длительное действие. Объём распределения также может варьироваться; например, некоторые антиаритмики могут накапливаться в тканях, что влияет на их эффективность и токсичность.
Метаболизм антиаритмических средств часто происходит в печени с участием ферментов системы цитохрома P450. Это может приводить к значительным индивидуальным различиям в метаболизме, что, в свою очередь, может влиять на терапевтическую эффективность и риск побочных эффектов. Например, варьирование активности CYP2D6 может привести к различной концентрации таких препаратов, как метопролол, у разных пациентов.
Выведение антиаритмических средств может происходить как через почки, так и через кишечник. Некоторые препараты, такие как амиодарон, имеют длительный период полувыведения, что требует особого внимания при назначении и корректировке дозы. У пациентов с нарушением функции почек может потребоваться снижение дозы или изменение схемы лечения, чтобы избежать накопления препарата и потенциальной токсичности.
Таким образом, фармакокинетика антиаритмических средств играет важную роль в их клиническом применении. Понимание этих процессов позволяет врачам более точно подбирать дозы и режимы лечения, а также предсказывать возможные взаимодействия с другими лекарственными средствами, что является критически важным для достижения оптимальных результатов терапии.
Клинические исследования и эффективность
Антиаритмические средства являются важной частью терапии сердечно-сосудистых заболеваний, и их эффективность была предметом многочисленных клинических исследований. Эти исследования направлены на оценку как краткосрочных, так и долгосрочных результатов применения различных групп антиаритмиков, а также их влияние на качество жизни пациентов.
Клинические испытания антиаритмических препаратов часто делятся на несколько категорий, включая рандомизированные контролируемые испытания, обсервационные исследования и мета-анализы. Рандомизированные контролируемые испытания (РКИ) являются золотым стандартом в оценке эффективности лекарств, так как они позволяют минимизировать влияние предвзятости и случайных факторов. В таких исследованиях пациенты случайным образом распределяются на группы, получающие исследуемый препарат, и контрольные группы, что позволяет точно оценить влияние препарата на аритмии.
Одним из наиболее известных РКИ является исследование AFFIRM, в котором оценивалась эффективность антиаритмических средств у пациентов с фибрилляцией предсердий. Результаты показали, что контроль ритма с помощью антиаритмиков не приводил к значительному улучшению выживаемости по сравнению с контролем частоты сердечных сокращений, что изменило подход к лечению этой аритмии.
Другие исследования, такие как CAST и SWORD, продемонстрировали, что некоторые антиаритмические препараты могут увеличивать риск внезапной сердечной смерти, что подчеркивает необходимость тщательной оценки показаний и противопоказаний к их применению. Эти данные стали основой для разработки рекомендаций по безопасному использованию антиаритмиков, что особенно важно для пациентов с высоким риском сердечно-сосудистых событий.
Эффективность антиаритмических средств также зависит от их механизма действия и типа аритмии. Например, препараты класса I (блокаторы натриевых каналов) могут быть более эффективными при желудочковых аритмиях, тогда как препараты класса III (блокаторы калиевых каналов) часто используются для контроля предсердных аритмий. Исследования показывают, что выбор препарата должен основываться на типе аритмии, сопутствующих заболеваниях и индивидуальных особенностях пациента.
Кроме того, мета-анализы, объединяющие данные из нескольких исследований, позволяют получить более обширную картину эффективности антиаритмиков. Например, мета-анализы показывают, что использование бета-блокаторов у пациентов с сердечной недостаточностью и аритмиями может значительно снизить риск сердечно-сосудистых событий и улучшить выживаемость.
В заключение, клинические исследования антиаритмических средств подтверждают их эффективность, но также подчеркивают важность индивидуального подхода к каждому пациенту. Необходимо учитывать не только тип аритмии, но и сопутствующие заболевания, возраст, пол и другие факторы, чтобы обеспечить максимальную безопасность и эффективность терапии.
Перспективы разработки новых антиаритмических препаратов
Разработка новых антиаритмических препаратов представляет собой важное направление в кардиологии, учитывая высокую распространенность аритмий и их потенциально серьезные последствия для здоровья. Современные антиаритмические средства, хотя и эффективны, имеют ряд ограничений, таких как побочные эффекты, взаимодействия с другими лекарственными средствами и недостаточная эффективность у некоторых пациентов. Это создает необходимость в поиске и создании новых молекул с улучшенными характеристиками.
Одним из ключевых направлений в разработке новых антиаритмиков является создание селективных блокаторов и модуляторов ионных каналов. Исследования показывают, что более точечное воздействие на определенные ионные каналы может снизить риск побочных эффектов, связанных с общим подавлением электрической активности миокарда. Например, разработка селективных блокаторов натриевых каналов, которые действуют только на определенные подтипы каналов, может привести к более безопасным и эффективным препаратам.
Кроме того, активно исследуются молекулы, которые воздействуют на механизмы клеточной сигнализации и метаболизма. Это включает в себя использование препаратов, которые могут модулировать активность кальциевых каналов, а также влиять на внутриклеточные сигнальные пути, такие как путь циклического аденозинмонофосфата (цАМФ) и путь кальция. Эти подходы могут привести к созданию новых классов антиаритмических средств, которые будут более эффективными в лечении сложных форм аритмий.
Также стоит отметить, что в последние годы наблюдается рост интереса к использованию генетических и клеточных технологий в разработке антиаритмиков. Например, генотерапия может быть использована для коррекции генетических дефектов, приводящих к аритмиям, в то время как стволовые клетки могут быть применены для восстановления поврежденной сердечной ткани и нормализации электрической активности сердца.
Не менее важным аспектом является разработка комбинированных терапий, которые могут включать в себя как традиционные антиаритмические препараты, так и новые молекулы, направленные на различные механизмы действия. Это может повысить эффективность лечения и снизить риск рецидивов аритмий.
В заключение, перспективы разработки новых антиаритмических препаратов обширны и многообещающие. Современные научные достижения в области молекулярной биологии, генетики и фармакологии открывают новые горизонты для создания более безопасных и эффективных средств для лечения аритмий, что в конечном итоге может значительно улучшить качество жизни пациентов с сердечно-сосудистыми заболеваниями.